Пиодермия у детей является гнойной инфекцией, спровоцированной гноеродными (пиогенными) кокками – стрептококками и стафилококками. Эти бактерия живут в слизистых и дерме человека и при благоприятных условиях вызывают воспаление сыпи.
Пиодермия у детей симптомы и лечение которой, довольно разнообразны, чаще всего поражает кожу новорожденных и малышей до года. Передача заболевания происходит контактным путем и посредством использования зараженных предметов – игрушек, одежды, посуды или полотенец. Диагностировать проблему у детей достаточно просто, так как оно является самой распространенной кожной проблемой. Конечно, лучше всего, чтобы в диагностике и терапии помог врач, но осуществить это реально и в домашних условиях.
Основы домашнего ухода за ребенком
В уходе за больным ребенком нужно придерживаться определенных правил. Питание ребенка должно быть высококалорийным, но с ограничением «быстрых» углеводов. Как замену к ограниченным продуктам в рацион включают трудно усваиваемые углеводы.
Исключают продукты, увеличивающие ферментацию кишечника: бобовые, капусту, сыры. При проявлениях гнойников и нарывов на лице больному готовят жидкую пищу. Вместе с тем ограничивают мимические движения лица (разговоры, смех). Рацион дополняют витаминами, новорожденных чаще прикладывают к груди.
Перед применением наружных средств очаги поражения тщательно промывают антисептическим раствором при помощи шприца. При этом снимается старый слой мази, удаляются отошедшие корки. Марлевые повязки меняют 3 раза в день.
Пеленки и одежда ребенка стерилизуются, гладятся утюгом с двух сторон. Их замена производится несколько раз в сутки. Личные полотенца ребенка меняют на одноразовые, мягкие игрушки убирают. Контакт с больным осуществляется только в чистой одежде с предварительно продезинфицированными руками.
При локализации гнойников в области головы волосы больному коротко подстригают. Бритье исключено. Ногти состригают стерильными ножницами, а кончики каждый день смазывают йодом.
В период острого проявления пиодермии купание ребенка запрещено. Вода, проникая под корки и микротрещины, способствует быстрому размножению бактерий. Купание заменяют обработкой кожи антисептическими растворами или отварами из трав.
Причины и пути заражения
Одной из главных причин развития пиодермии является неправильный либо недостаточный уход за кожей ребенка. В целом же причины условно можно разделить на две большие группы:
- внешние;
- внутренние.
К внешним причинам относятся:
- незначительное травмирование кожи из-за расчесывания, пореза, ссадины, укола, укуса;
- плохой уход за кожей;
- содержание ребенка в слишком жарких, слишком холодных либо чрезмерно влажных условиях;
- загрязнение кожи;
- контакт с больным пиодермией;
- ослабление иммунной системы в результате стресса либо постоянных переутомлений;
- неправильное питание, дефицит витаминов.
Знаете ли вы? Самой толстой кожей — толщиной в полсантиметра — покрыты ступни человека, самой тонкой — веки (0,5 мм).
К внутренним причинам относят процессы, которые происходят внутри детского организма и приводят к таким проявлениям на коже, как гнойные высыпания.
Среди них такие:
- осложнения в результате других перенесенных болезней;
- проблемы с ЖКТ;
- нарушения в деятельности центральной нервной системы;
- срывы в работе эндокринной системы;
- плохой обмен веществ;
- дефицит витаминов и слабая иммунная система;
- вегето-сосудистая дистония;
- недостаточное выполнение водно-жировым слоем кожи своей функции;
- присутствие хронических инфекций;
- интоксикация организма.
Родителей, столкнувшихся с любым из видов пиодермии у своего ребенка либо у других детей, первым делом будут интересовать вопросы, заразна ли пиодермия и как ее лечить.
Основных путей заражения два:
- При контакте с предметом, одеждой, на которых имеются болезнетворные микробы.
- При контакте с больным человеком.
Виды и симптомы
Поражение эпидермального слоя при пиодермии может быть как поверхностным, так и глубоким, а характер протекания заболевания — острым или хроническим. В зависимости от присутствия того или иного возбудителя, различают три вида болезни:
- стафилококковый — стафилодермия,
- стрептококковый — стрептодермия,
- смешанный — стрептостафилодермия.
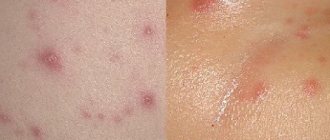
На фото ниже можно увидеть, как выглядят основные признаки стрептококковой формы у взрослых.
Стафилококковая пиодермия, как правило, сопровождается инфицированием поверхностных слоев кожи. Ее разновидностями являются следующие заболевания:
- Остиофолликулит — поражение волосяного фолликула с образованием гнойных пустул. Чаще всего появляется на лице в зоне бороды и усов, а также на других участках тела, где возможен рост волос. После исчезновения гнойников не остается шрамов.
- Фолликулит — появление на месте волосяных луковиц красных папул, трансформирующихся в узелки с серо-зеленым гноем. После затухания воспалительного процесса образуется шелушащееся пятно, а затем — шрам.
- Везикулопустулез — инфицирование потовых желез. В основном встречается у новорожденных и детей до трех лет. На месте поражения (подмышками, в паху или под волосами на голове) начинается потница, а затем образуются гнойнички.
- Сикоз — хроническое воспаление волосяных фолликулов с периодическими рецидивами. Поражает волосистую часть головы, кожу усов, бровей и бороды, паховую зону.
- Фурункулез — образование воспаленных болезненных узелков с гнойным содержимым — фурункулов. Возможно повышение температуры и головные боли. Поражает отдельные части тела (шея, ягодицы, предплечья), но может иметь и генерализованный характер.
- Карбункул — гнойно-некротическое воспаление нескольких волосяных фолликулов одновременно с образованием обширного инфильтрата, наполненного гноем. Болезнь сопровождается высокой температурой, тошнотой, рвотой, невралгическими болями.
- Гидраденит — образование на потовых железах инфильтрата с каналом для выделения гноя. Наблюдается покраснение кожи, отечность, повышение температуры тела, общее недомогание. Болезнь носит хронический характер с периодическими рецидивами.
Стрептококки поражают верхние слои кожи, образуя фликтены — пузырьки, наполненные экссудатом
. К самым распространенным видам стрептодермии относятся:
- Импетиго Фокса — высокозаразное заболевание, поражающее не только кожу, но и слизистые оболочки полости рта, носа, глаз и бронхов.
- Заеда — эрозия щелевидной формы, расположенная в уголках рта. Сопровождается покраснением, отеками, часто носит хронический характер.
- Простой лишай — появление на лице, руках и ногах розовых пятен, покрытых небольшими чешуйками. Обычно встречается у детей в весенний период.
- Паронихия — инфицирование ногтевого валика с образованием пузырей. Кожа приобретает синеватый оттенок, а ногтевая пластина тускнеет и деформируется.
- Рожистое воспаление — поражение подкожно-жирового слоя и лимфатических сосудов. Кожа при этом алого цвета, горячая на ощупь, напоминающая кожуру апельсина.
- Целлюлит — поражает ноги и лицо, вызывая отеки, покраснение, образование пузырей. Протекает с повышением температуры, ознобом, сильными болями.
- Эктима — единичные или множественные пузырьки, сосредоточенные на ногах и ягодицах. При засыхании фликтены образуются язвы, а затем рубцы.
У людей с особо ослабленным иммунитетом может наблюдаться одновременное воздействие стрепто- и стафилококковой инфекции. В этих случаях поражены глубинные слои кожи со склонностью к периферическому росту. Возможно даже изъязвление эпидермального покрова.
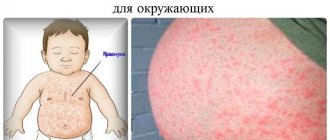
Самым распространенным признаком заболевания у детей является сыпь в виде желтых гнойных точек, на месте которой обрпазуются гнойные пузыри, подсыхающие с формированием корочек.
При отсутствии лечения на месте пузыря может появиться язва, а затем рубец. К другим симптомам заболевания у ребенка относятся:
- зуд и жжение,
- покраснение кожи,
- болезненность,
- припухлости.
Симптомы проявления пиодермии у детей раннего возраста можно увидеть на фото ниже.
Классификация пиодермии по видам
Главные возбудители пиодермии, способные самостоятельно (вне связи с другими болезнями) вызвать патологические проявления в эпидермисе – грамположительные стафилококки (Staphylococcus), включая золотистый, эпидермальный, гемолитический, и стрептококки (Streptococcus). Выделяют 2 базовых типа пиодермии в соответствии с выявленным возбудителем:
- стафилодермия, когда основным агрессором является стафилококк;
- стрептодермия, если патология развивается при внедрении стрептококка.
Кроме того, нередко диагностируют стрептостафилодермию — смешанное поражение дермы обоими видами кокков.
Кроме них, в комбинации с другими патогенами, болезнь вызывают анаэробные бактерии (вульгарный протей), энтеробактерии (кишечная палочка), а также высокоустойчивая к антибиотикам Pseudomonas aeruginosa (синегнойная палочка), которые взаимодействуют с прочими анаэробными микробами и грибками и между собой.
При любом возбудителе пиодермия может протекать остро, даже молниеносно, носить вялотекущий характер с периодическими обострениями. Ее проявления могут быть ограничены определенным участком развития гнойников, а если высыпания на коже возникают по всему телу или на большой площади, то болезнь считается диффузной (распространенной).
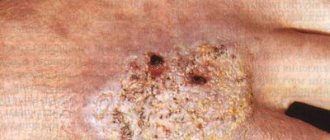
Пиодермия на лице у взрослого (фото)
Стафилодермия
Болезненные проявления концентрируются в области волосяных луковиц (фолликул), сальных и потовых протоков и желез. Воспалительные изменения протекают с выделением гноя и образованием участков с разрушенной тканью (некроз), что обусловлено действием ферментов и токсинов, вырабатываемых микробом.
Поверхностная
К поверхностным видам относят:
- Остиофолликулит. Воспаление сосредоточено в верхнем сегменте фолликула или сального протока.
- Фолликулит. Нагноение происходит по всему фолликулу с воспалением смежной ткани.
- Сикоз вульгарный. Гнойничковые образования на коже (обычно у мужчин) в местах роста волос (усы, борода, иногда – на коже лобка).
- Эпидемическая пузырчатка (пемфигус, пиококковый пемфигоид). Распространение множества гнойников по всему туловищу (кроме ладошек и подошв) у младенцев, обычно в первые дни после родов. Очень заразна. При массивном поражении возможна гибель ребенка.
- Стафилококковый перипорит (везикулопустулез). Воспаление в зоне устьев потовых протоков у грудничков с локализацией на головке, в складочках, на коже туловища.
- Угревая болезнь. Долговременно текущая патология, вызванная нагноением протоков сальных желез у подрастающих детей и молодых людей на лице, груди, плечах. Переходит в акне и келоидное акне.
Глубокие формы
Глубокие формы стафилодермии:
- Фурункул. Глубокое гнойное и болезненное образование с воспалением смежной ткани на щеках, носу, ягодицах, задней части шеи, бедрах.
- Гидраденит. Тяжело протекающий гнойный процесс с некрозом, поражающий протоки и потовые железы в зоне подмышек, анального прохода, паха.
- Карбункул. Глубокое обширное нагноение с омертвением тканей, затрагивающее несколько волосяных луковиц.
- Множественные абсцессы (другой термин — псевдофурункулез Фингера) — форма распространенного стафилококкового поражения дермы новорожденных детей, при которой формируется множество гнойных полостей в толще кожи на спинке, ягодицах, шее.
Стрептодермия
Стрептококки повреждают в основном верхний эпидермис, формируя в местах внедрения склонные к росту фликтены (плоские мягкие волдыри), содержащих светло-желтый серозный экссудат, выделяемый воспаленной тканью. Фермент стрептокиназа, продуцируемый Streptococcus, нарушает вязкость крови в месте воспаления, разрушает ДНК клеток, стимулирует быстрое расширение аномального процесса.
Поверхностные виды:
- Сухая стрептодермия (лишай). Острый, заразный тип стрептококкового поражения, чаще диагностируемый в детско-подростковом возрасте. Розовые чешуйчатые пятна формируются в типичных случаях на щеках, вокруг рта, за ушами, на коже сгибов рук и ног.
- Папуло-эрозивная. Пеленочный дерматит или стрептококковая опрелость чаще развивается на ягодицах, в промежности, на коже бедер только у грудничков, часто страдающих расстройством пищеварения, рахитом, долго находящихся в памперсах.
- Простой (белый), пузырьковый лишай лица (эритематосквамозная стрептодермия). Остро проявляется в подростковом возрасте в виде эпидемий.
- Стрептококковое импетиго, включая такие подвиды, как буллезное, щелевидное, турниоль (воспаление тканей вокруг ногтевых пластин).
- Интертригинозная стрептодермия. Диагностируется у малолетних пациентов в области паха, подмышек, ягодиц, за ушами (чаще при ожирении, повышенной потливости).
Глубокие поражения:
- Эктима вульгарная. Относится к язвенной стрептодермии, которой свойственно долговременное течение и рецидивы. Чаще возникает на коже коленей, ягодиц. Осложняется внедрением в язвы стафилококка, воспалением лимфоузлов.
- Рожа. Воспаление дермы и лимфатической ткани с тяжелыми проявлениями общей интоксикации. Чаще диагностируют после 45 – 50 лет.
- Диффузная (рассеянная) стрептодермия. Патология хронического течения с формированием отека, воспаленных, гнойных и долго незаживающих язвенных эрозий.
Классификация пиодермии детально описана в видеоролике ниже:
Стрептостафилодермия (смешанный вид)
Наиболее типичны для смешанной кокковой формы:
- Шанкриформная язвенная стрептостафилодермия. Редко возникающее воспаление дермы с образованием язвы в области шеи, губ, репродуктивных органов.
- Гангренозная. Тяжелая, долговременная прогрессирующая патология с очаговым развитием гангрены и местным некрозом тканей. Относится к неотложным состояниям, приводит к нетрудоспособности.
- Язвенно-вегетирующая. Выражается в долговременно текущем и нарастающем процессе разрушения ткани с формированием гнойных мокнущих язв.
- Панариций. Образование гнойных болезненных волдырей вокруг ногтя на отечной воспаленной коже в сопровождении температуры.
- Угри молниеносные. Тяжело протекающий и трудно реагирующий на лечение вид угревой болезни с резким началом, чаще диагностируемый у подрастающих мальчиков и юношей.
Пиодермия у ребенка
Диагностика пиодермии
Как видим, у пиодермии есть сходство с другими кожными заболеваниями. Поэтому самолечением лучше не заниматься, и при первом гнойном образовании обратиться к специалисту.
Для того чтобы правильно поставить диагноз, нужно посетить несколько врачей:
- В первую очередь дерматолога, который: Уточняет у пациента и его ближайших родственников наличие заболеваний эндокринной системы, ослабленного иммунитета, нехватки витаминов.
- Внимательно осматривает пораженный участок.
- Дает направление на: бактериологический посев,
- посев на чувствительность к антибиотикам,
- общий анализ крови с лейкоформулой и общий анализ мочи,
- уровень сахара в крови.
- Эндокринолога, он обследует гормональный фон.
- Иммунолога – к нему направляют только тогда, когда инфекция плохо поддается лечению, либо если ребенок часто болеет этим заболеванием. Он дает направление на определение уровня иммунитета.
- Педиатра – на основании полученных анализов делает общее заключение после всех специалистов. Составляет список мероприятий, направленных на восстановление здоровья.
мази и крема с противобактериальным действием, в состав которых входят ихтиол, деготь;
- йод, зеленка;
- борный, камфорный, салициловый спирт;
- марганцовка и сульфат натрия;
- иммуностимулирующие препараты;
- мазь-антибиотик с содержанием эритромицина и линкомицина.
Лечение осуществляется с помощью следующих средств:
ПОДРОБНЕЕ ПРО: Лимфоузлы на шее: расположение, фото, почему болят, функции и заболевания — Опухоли нет
Вам может быть интересно! Пузырчатка у детей: причины возникновения, симптомы и лечение
Общие рекомендации:
- нельзя, чтобы на пораженные участки кожи попадала влага, в виде исключения можно применять травяные компрессы;
- на коже, где есть гнойнички, необходимо ножницами убрать волосы, брить нельзя;
- коротко подстригаются ногти и обрабатываются йодом, так как там собирается грязь;
- исключить из рациона питания продукты, которые могут вызвать аллергию и тяжелые для пищеварения блюда;
- соблюдение правил личной гигиены.
Меры профилактики
Для предупреждения появления пиодермии у детей необходимо соблюдать следующие профилактические меры:
- тщательно ухаживать за кожей ребенка;
- регулярно проводить водные процедуры;
- научить ребенка самостоятельно соблюдать правила личной гигиены;
- регулярно проводить влажную уборку в детской комнате;
- укреплять иммунитет;
- обеспечить ребенка полноценным, сбалансированным питанием;
- стараться чаще бывать на свежем воздухе;
- своевременно лечить все заболевания, в том числе ОРЗ и ОРВ;
- давать ребенку витаминные комплексы;
- изолировать ребенка, если в доме есть заболевший человек.
Согласно статистическим данным, около 50 % случаев кожных заболеваний у детей приходится на пиодермию.
При обнаружении симптомов и признаков заболевания важно как можно скорее обратиться к специалисту за назначением своевременного и комплексного лечения. Помните, пренебрежение лечением может привести к возникновению более серьёзных проблем со здоровьем ребенка.
Как лечить пиодермию?
Лечение пиодермии проводится под контролем квалифицированных специалистов. Как правило, врач назначает лекарственные препараты для наружного и внутреннего применения, включая восстановления иммунных сил.
Общие назначения:
- диагностика и терапия сопутствующих заболеваний (гормональный дисбаланс, сахарный диабет, иммунодефицит);
- устранение неблагоприятных воздействий на кожу (повреждение, загрязнение, воздействие высокой или низкой температуры);
- питание с ограничением рафинированных углеводов, преобладанием белков, растительной клетчатки, кисломолочной продукции;
- запрещение мытья (душ, ванна), мыть можно только локальные непораженные участки кожи с большой осторожностью, чтобы не разнести инфекцию;
- подстригание волос в очаге поражения;
- обработка кожи вокруг гнойников два раза в день раствором салицилового спирта.
Обязательно должна соблюдаться специальная низкоуглеводная диета. Для лечения пиодермий различного вида используются следующие медикаментозные препараты:
- рекомендуется проведение антибиотикотерапии с использованием полусинтетических макролидов, Пенициллина, Тетрациклина, аминогликозидов, цефалоспоринов последнего поколения);
- при тяжелом развитии заболевания используются глюкокортикостероидные препараты (Гидрокортизон, Метипред и т.д;
- при пиодермиях назначается прием гепатопротекторов (Эссенциале форте, Силибор и т.д.);
- рекомендуется употребление ангиопротекторов (Актовегина, Трентала);
- назначается прием цитостатиков (Метотрексата).
Для антисептики эрозивных изъязвлений необходимо использовать мази с бактерицидным воздействием. Наиболее часто при лечении пиодермий используются:
- мазь цинковая или салицилово-цинковая паста;
- Левомеколь;
- мазь тетрациклин;
- мазь линкомицин;
- мазь эритромицин;
- мазь гиоксизон и т.д.
Помимо этого, существуют препараты для комплексного лечения, оказывающие противобактериальное, антивоспалительное и противогрибковое воздействие. Наиболее востребованными являются мазь Тимоген и Тридерм.Когда пиодермит сопровождается появлением язв, воспалительные очаги следует промыть асептиками после удаления струпа (Танином, Фурацилином, борной кислотой, Диоксидином, Хлоргексидином и др.).
При карбункулах, фурункулах, гидраденитах можно накладывать на область поражения стерильную повязку с Ихтиолом Димексидом, Химотрипсином и Трипсином. Кроме того, на пораженные части тела часто накладывается повязка с Томицидом.
Как диагностировать пиодермию?
Чтобы обнаружить заболевание, необходимо сделать исследование гнойного содержимого фурункулов, с нахождением резистентности микроорганизмов к антибиотикам.
Также обязательно следует сдать ряд стандартных анализов:
- Биохимическое исследование крови при пиодермии показывает скорость оседания эритроцитов, повышенное содержание лейкоцитов.
- Эозинофилию проводят, если симптомы пиодермии сочетаются с аллергическими процессами.
Анализ крови при пиодермии позволяет вовремя диагностировать заболевание.
Лечение пиодермии — препараты и методы
Перед тем, как приступить к лечению заболевания, нужно сдать все анализы на установление возбудителя, вызвавшего такую болезнь. Самолечением заниматься не стоит, чтобы не навредить своему здоровью. Методов для лечения выделено немало. Это может быть и местная и системная терапия.
Некоторые люди отдают предпочтение домашнему народному лечению, но только после консультации врача.
Местная терапия состоит из проведения следующих процедур:
- Обработка кожного покрова йодом.
- Протирание здорового участка кожи спиртом (Камфорным, Борным).
- Использование мазей при сильном зуде (Оксикорд, Лоринден).
- Примочки для тела и ванночки для конечностей на основе марганцовки.
- Наложение повязок с мазью при крупных гнойниках (Ихтиоловая, Вишневского).
- Удаление корок мазью (Дегтярная, Серная).
- Использование антибактериальных мазей для предотвращения заражения (Линкомициновая, Эритромициновая).
Если заболевание протекает тяжело и с осложнениями, доктор может назначить больному системную терапию. Для лечения тяжелых случаев рекомендуется прием следующих препаратов (в скобках приведены возможные примеры):
- Иммуностимулирующие (Иммунал, Амиксин).
- Антибактериальные (Неомицин, Линкомицин).
- Цефалоспорины (Кэфзол, Супракс).
- Антигистаминные (Зодак, Зиртек).
- Сульфаниламиды (Бисептол).
Помимо приема этих препаратов доктор может назначить следующие процедуры: парафинотерапию, иммунотерапию, ультразвуковое облучение и аутогемотерапию.
Лечение народными средствами подразумевает применение домашних мазей, примочек и гелей. Стоит отметить, что народные методы часто вызывают аллергию, а поэтому перед их применением нужно сделать кожный тест. Одним из эффективных методов является протирание пораженного участка соком алоэ.
Особенности диагностики
Поставить диагноз лишь на основании внешнего осмотра не представляется возможным. В любом случае потребуется проведение бактериологического исследования, для которого лаборант возьмет соскоб кожи или же содержимое одного из пузырьков, если это возможно. Если в ходе исследования обнаружится определенный тип возбудителя, то ставится диагноз «пиодермия» и назначается определенная схема лечения.
Помимо этого, уточнить диагноз поможет анализ анамнеза, что покажет, соблюдаются ли правила гигиены, есть ли другие кожные заболевания.
Лечение пиодермии у детей и взрослых: антибиотики и мази, обработка кожи
Лечениеболезнипроводитсяпослеопределенияформыистепенитяжести. Необойтисьздесьбезназначенияантибиотиков,такакониявляютсяглобальнымиустранителямистафилококковистрептококков.
Методикалеченияделитсяна :
- препаратысместнымдействием
- терапияантибиотиками
- иммунотерапия
- хирургическоевмешательство
- спомощьюнародноймедицины. Еслипораженыповерхностныеслоикожиназначаютсяпрепаратыместноговоздействия, видеантибиотиковимазей.
Передпроведениемлеченияследуеточиститьиобработатьрану, вскрытьвсегнойнички.
Длялеченияиспользуюттакжеспиртовыерастворы, препаратыантимикробные, гели, мази.
- Салициловаякислотаввидемазинаружногопримененияпоможетразмягчитьпораженныйслой, активновлияетназаживлениераны. Имеет противовоспалительныйэффектиподавляетбактерии вкожномпокрове
- Бриллиантоваязеленка— лекарствонаспиртовойоснове, длянаружногоприменения. Активноборетсясростомбактерийпиодермии.
- Фукорцин – специальныйраствор, дляподавлениябактерийипротивогрибковоговоздействия. Наносятнаболезненныеучастки, послеподсыханиядополняютлечениемазью.
- Хлогексдин— лекарствоввидегеля, способствующееполномуустранениюростагноеродныхбактерий, уничтожитьактивныеизнихвкровиигное.
- Триамцинолон— кремнаружногоиспользования. Препаратглюкокортикоидныйдляподавлениявоспалительногопроцесса, интенсивноснижаеталлергию. Кпрепаратамкомбинированноговоздействияна очагпиодермииотносятфуцикортигиоксизон. Мазиспротивовоспалительным действием, дляподавлениястрептококковистафилококков.
Пиодермия
Припиодермиислегкойисреднейтяжестьюназначаютсяантибиотикивнутрь.Втяжелыхформахпиодермииприменяютвнутривенныеинъекции.Дляпреоральногоиспользованиярекомендуютпенициллины : амоксициллин, ампиокс. Атакжецефолоспориныитертациклины. Ихпреписываютдлянарушенияцелостностибактериальныхстенок,подавленияростабактерийиразрушениястафилококковнаклеточномуровне.
Иммунотерапияимееттакжеважноезначениеприлечениизаболеванияудетейивзрослых.
Этометодлечения, основанныйнапрепаратахстимулирующихиммунитеткдействиюболезнетворныхмикроорганизмов. Имеетместовслучаяххроническоготеченияболезнисвозможнымобострениемповторно. Впрограммуиммуноголечениявключеныпрепараты: анатоксинивакцинастафилококковая, бактериофагстрептоистафилококковый, лейкинферон.
Локализация заболевания
Гнойничковые болезни кожи могут иметь разную локализацию: конечности, волосистая часть головы и тела, лицо, кожные складки, подмышки:
- Пиодермия волосистой области головы (самая распространенная форма у грудничков) начинается с небольших гнойников, которые размещаются в середине фолликула. Позже возникает воспалительный процесс луковиц волоса (остиофолликулиты, фолликулит). Кожа краснеет, очаг мокнет, заметен воспаленный гнойный стержень в середине.
- Пиодермия на лице и других участках тела характеризуется поверхностным поражением гладкой дермы, которое не связано с волосяным фолликулом и сальной протокой. Образуются фликтены — пузыри с мутной жидкостью, окруженные красноватой воспалительной каймой. Фликтена со временем сама вскрывается, содержимое из нее вытекает. На месте фликтены появляется серозно-гнойная корочка, которая через пару дней засыхает и отпадет. Если не лечить эту форму пиодермии, то могут развиться различные гнойничковые осложнения: фурункулы, карбункулы, сикоз, импетиго, эктима, лишай.
- Локализация патологического процесса в зоне подмышечных впадин, аногенитальной зоне (гидраденит) – гнойное воспаление апокриновых потовых желез. Образуется воспаленный болезненный красно-синий узел, из которого выходит большое количество гноя. Процесс сопровождается региональным лимфаденитом.
Источники
- https://zdrav-lab.com/piodermiya/
- https://cleanskin.online/virusologija/lechenie-piodermij.html
- https://dozhdalis.ru/piodermiya-u-detey-simptomyi-i-lechenie.html
- https://medictime.ru/stafilodermiya/
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_dermatologia/staphyloderma
- https://healthperfect.ru/piodermiya-u-detey.html
- https://KozhaExpert.ru/piodermiya/u-detej-2
- https://dermatologiya.pro/gnoinye-vospaleniya/piodermiya/
- https://adviceskin.com/zabolevaniya-kozhi/piodermii-u-detej.html
- https://la-kry.ru/spravochnik/syp/stafilodermiya-u-detey/
- https://heaclub.ru/chto-takoe-piodermiya-piodermiya-u-detej-novorozhdennyh-vzroslyh-prichiny-simptomy-i-lechenie
- https://facey.ru/deti/piodermiya.html
- https://o-krohe.ru/bolezni-rebenka/piodermiya/
- https://KozhaExpert.ru/piodermiya/simptomy-lechenie
- https://malutka.pro/bolezni/dermatologicheskie/piodermiya.html
- https://chebo.pro/zdorove/simptomy-i-lechenie-piodermii-u-detej.html
Симптомы
Все разновидности пиодермии имеют схожие симптомы, которые, однако, в каждой ситуации могут отличаться разной интенсивностью. Так, болезнь способна проявляться:
- гиперемией кожи в пораженной области, ее отечностью и болезненностью;
- формированием очага воспаления с серозно-гнойным содержимым внутри;
- нарушением пигментации кожных покровов;
- ощущением зуда, жжения, покалывания;
- увеличением и болезненностью лимфатических узлов.
При множественных высыпаниях и глубоких поражениях проявляются симптомы общей интоксикации: лихорадка, тошнота, потеря работоспособности и др. Тяжелые разновидности пиодермии (карбункул, гангренозные формы и др.) вызывают появление более серьезной клинической картины. Пациенты могут страдать от рвоты, бредовых состояний, спутанности сознания, галлюцинаций.
Важно учитывать, что у маленьких детей симптоматика проявляется тяжелее, поскольку иммунная система ребенка еще не до конца сформировалась, а поэтому неспособна полноценно бороться с патологическим процессом. К тому же, в силу небольшой массы тела, происходит более интенсивное отравление детского организма ядами, образующимися в ходе процесса отмирания пораженных инфекцией тканей.
Специфические признаки при разных видах пиодермии:
| Вид | Базовая симптоматика |
| Стафилодермия | |
| Остиофолликулит | Мелкие гнойнички (пустулы) с покраснением у основания. Локализуются на шее, лице, ногах, плечах. После созревания, атрофируются, не оставляя рубцов |
| Фолликулит | Очаги воспаления крупнее, слабо-болезненные, с толстой стенкой, пустулы с плотным зеленоватым или белесо-желтым гноем окружены покрасневшей отечной кожей. При глубокой форме болезненность повышена, пузыри с гноем достигают 15 мм, зона гиперемии увеличена. Если образуется множество пустул, процесс сопровождается ухудшением состояния, показателей крови. |
| Эпидемическая пузырчатка новорожденных | Пузыри с мутно-белесым экссудатом захватывают всю поверхность кожи в первую неделю жизни. При сливании волдырей развиваются эрозии. Массивное распространение пузырчатки способно привести к гибели младенца. |
| Сикоз вульгарный | Неглубокое воспаление волосяных луковиц в зоне губ, носа, подбородка, висков, лобка. Частое слияние гнойничков, покраснение, зуд. |
| Фурункул | Очень болезненный, конусовидный багровый узел до 50 мм в диаметре, глубоко внедряющийся в толщу кожи, заполненный гноем и стержнем из отмирающих тканей. При вскрытии гнойника до 10 дней происходит истечение сукровицы с гноем и выталкивание некротического стержня. Заживает до 14 – 20 дней с рубцеванием. |
| Гидраденит | Остро-болезненный плотный гнойный узел в толще клетчатки до 40 – 70 мм, образованный из нескольких гнойников в зоне потовых желез подмышек. Характерны: густой гной, синюшно-багровый цвет, сильная отечность. Созревание гнойного конгломерата и выделение гноя из вскрывшихся отверстий сопровождается сильной болью, лихорадкой, тошнотой. Длится до 10 – 15 дней. Затягивание раны после очищения 10 – 12 дней. |
| Карбункул | Формируется в ходе слияния 2 – 3 фурункулов как очень крупный, почти черный по окраске плотный гнойник в толще дермы. Характерны: интенсивная дергающая боль, обильное нагноение, несколько центральных стержней из омертвевших тканей, образование свищей. После выталкивания из дермы стержней появляется глубокая язва, заживающая медленно с формированием грубого рубца. Течение тяжелое с температурой, ознобом, рвотой, высоким риском сепсиса. |
| Стрептодермия | |
| Интертригинозная | Плоские фликтены (серозные пузыри), которые лопаются, открывая красные мокнущие раневые зоны, которые сливаются в очаги, окруженные отслаивающимися фрагментами кожи. Выделения подсыхают, образуя бурые корки, под которыми кожа меняет цвет. |
| Папуло-эрозивная | Мелкие, объединяющиеся пузыри с водянисто-кровяным экссудатом. Лопаются, оставляя воспаленные мокнущие эрозии. Болезнь быстро перетекает в хроническую форму, с трудом реагирующую на терапию. |
| Эритемато-сквамозная (сухой лишай) | Образуются округлые красно-розовые участки, с мелкими, похожими на муку, шелушащимися чешуйками. Иногда возникает зуд. Может сочетаться со щелевым импетиго, интертригинозной пиодермией. |
| Стрептококковое импетиго | Плоские пузыри (фликтены) 5 – 10 мм с водянистым (или гнойным) экссудатом на лице (губах, деснах, внутри щек). Подсушенные выделения из фликтен образуют сухие корки медово-желтого цвета. После их удаления на коже видны долго не проходящие красные пятна. |
| Эктима вульгарная | Волдырь 10 – 20 мм с гнойным, водянистым, сукровичным содержимым. Сухие коричнево-бурые корки, ткань воспалена, имеет синюшно-багровый цвет. Под коркой формируется глубокая язва, заживающая долго и оставляющая рубец и измененный цвет кожи по краям. |
| Рожа | Резкое покраснение за 5 – 8 часов трансформирующееся в ярко-красный отечный и плотный воспалительный очаг, переходящий на клетчатку. Кожа горячая, болезненная, натянутая. Подъем температуры до 39 – 40 С. |
| Диффузная (рассеянная) стрептодермия | Большие фликтены или мелкие пузыри сливаются в крупные очаги на гиперемированной отечной коже. Под лопнувшими пузырями открывается изъязвление с неровными контурами. Обильные выделения, высыхая, образуют зеленовато-желтые корки. Очаг быстро растет, захватывая здоровую кожу. Течение долгое, дает рецидивы. |
| Смешанные стафилострептодермии | |
| Шанкриформная | Одиночная безболезненная округлая язва 10 – 20 мм, покрытая кровянистой коркой. Вокруг плотный отек. Внешне схожа с сифилитическим твердым шанкром. Иногда образуется несколько язв. Лимфатические узлы набухают. Заживает через 30 – 60 дней. |
| Хроническая язвенно-вегетирующая | Воспаление, отечность и гиперемия. Гнойники и мягкие плоские бляшки синюшно-красного цвета покрыты язвами и окружены розовым венчиком. Очаги из слившихся пустул, бляшек и язв выделяют серозно-гнойную жидкость. После удаления рыхлых корок обнажаются эпителиальные разрастания в виде сосочков и густой гной. Болезненность. Агрессивное распространение с захватом здоровых участков. |
| Угри молниеносные |
|
Медикаментозная терапия пиодермии
Пиодермия у детей, симптомы и лечение которой индивидуально и зависит от общего состояния организма, иммунитета, наличия сопутствующих заболеваний, переносимости препаратов.
Назначать комплексное медикаментозное лечение пиодермии может только врач-дерматолог после подтверждения диагноза.
ПОДРОБНЕЕ ПРО: Боли в груди при дыхании и кашле: что делать, если болит в грудной клетке слева и посередине при глубоком вдохе и выдохе, причины | Ревматолог |
Основными принципами эффективного лечения являются:
- Воздействие на причину болезни (антимикробные средства).
- Устранение предрасполагающих факторов.
- Предотвращение распространения инфекции на здоровую кожу.
Основные группы препаратов:
1. Антибиотики. Обязательно назначение антибактериальных препаратов перорально (или внутримышечно) при:
- выраженных интоксикационных синдромах;
- повышенной температуре;
- затяжном хроническом процессе;
- обширных зон поражения;
- локализации на лице;
- осложнениях (лимфаденит, лимфангиит).
Для лучшего терапевтического эффекта необходимо провести посев из очага воспаления с определением возбудителя и его чувствительности к антибиотику. Курс лечения зависит от тяжести патологического процесса, но должен длиться не менее недели.
До получения результатов исследования можно применять антибиотики широкого спектра действия последнего поколения:
- Цефалоспорины: цефалексин, цеаклор, цефазолин, цефтриаксон.
- Макролиды: эритромицин, кларитромицин.
- Тетрациклины: доксициклин.
- Фторхинолоны: ципрофлоксацин, офлоксацин, левофлоксацин.
- Линкозамиды: клиндамицин.
2. Сульфаниламиды. Препараты этой группы также оказывают бактериостатическое действие, хотя менее эффективны при лечении пиодермии. Их назначают в случае наличия у ребенка непереносимости антибиотиков (норсульфазол, сульфазин).
3. Специфическая иммунотерапия (стафилококковый антифагин, стафилококковый анатоксин, бактериофаг, стафилло- и стрептококковые вакцины, антистафилококковая плазма, ликопид, тактивин, тималин). Препараты показаны для стимуляции иммунитета при хронических, вялотекущих формах, при ремиссии менее 3 месяцев в комплексе с местным лечением гнойных элементов. Противопоказаны при пороках сердца, заболеваниях желудочно-кишечного тракта, печени и почек, туберкулезе.
4. Кортикостероиды топические (наносятся местно на воспалительные зоны в виде кремов, мазей)и системные (принимаются внутрь в виде таблеток). Кортикостероиды обладают противоспалительным, антиаллергическим, противозудным действием. Применяют в комплексе с антибиотиками при высокоактивных, рецидивирующих, хронических формах с выраженным зудом (преднизолон, гидрокортизона акцетат, бетаметазон, бутират).
5. Поливитамины (мультитабс, супрастин, биовиталь, витрум, пиковит).
6. Гепатопротекторы. Назначают в комплексе с антибиотиками при тяжелых формах заболевания для поддержки функции печени (энерлив, карсил, антраль, эсенциале).
Лечение
Схема лечения, выбор конкретных физиопроцедур, медикаментов связаны с видом пиодермии, тяжестью процесса, остротой проявлений, возрастом, внутренними заболеваниями. Ведение пациента проводится дерматологом, хирургом с присоединением по необходимости других специалистов.
Терапевтическим способом
Показаны:
- ультрафиолетовое облучение с целью повышения местных защитных свойств дермы, строго в дозировках, которые не способны вызвать гиперемию (покраснение);
- сухое тепло, УВЧ (только по назначению врача, поскольку не при всех формах пиодермии это разрешено);
Важно! Чтобы предотвратить распространение инфицирования, на пораженные места не накладывают согревающие компрессы.
- витаминотерапия с особым акцентом на группу В, витамин A, C, E;
- средства для укрепления иммунной системы: настойка элеутерококка, аралии, пантокрина, мумие;
- диета с ограничением соли, углеводов, консервантов, алкоголя, приправ;
- метод гемотрансфузий (переливания крови) при тяжелых формах.
Медикаментозным способом
Подбор мазей, глюкокортикостероидов, антибиотиков проводят только с учетом вида гноеродного пиококка, иначе лекарство окажется бесполезным.
Наружные средства
Используют для промывания и аппликаций при поверхностной пиодермии: спиртовые растворы, антимикробные, антисептические мази, гели, аэрозоли, угнетающие рост и активность пиококков, одновременно снимающие боль и воспаление.
Среди распространенных:
- Мазь синтомициновая, эритромициновая, «зеленка», Фукорцин, Хлоргексидин, Бетадин, Левосин, Гентамицин, Левомеколь, Стелланин, Гентаксан, Бактробан, Пиолизин.
- Комбинированные кортикостероидные средства, сочетающие противовоспалительное и антибактериальное действие: Гиоксизон, Триамцинолон, Фуцикорт, Белогент, Лоринден С, Тридерм.
Также:
- При обширных изъязвлениях и ранах используют гидроколлоидные герметичные повязки.
- До применения наружных фармсредств обязательно вскрывают гнойники, очищают их от мертвых тканей и гноя (только в медучреждении), обрабатывают раневые участки.
- При гангренозной пиодермии хирургическая санация и спиртовые средства запрещаются, чтобы не травмировать раны и не вызвать их увеличение. Используют «мягкую санацию», применяя влажные компрессы с солью, жидкостью Бурова, фурацилином, слабо-розовым раствором «марганцовки».
Антибактериальные медикаменты
Перед назначением антибиотиков или уже при их использовании делают антибиотикограмму, чтобы определить степень чувствительности выявленного пиококка к разным типам антибиотиков. На основе полученного результата подбирают самый эффективный противомикробный препарат.
Антибактериальные лекарства используют:
- при безрезультатности местных средств;
- в качестве обязательной части лечения при распространенном или глубоком болезненном процессе с явными признаками отравления, лихорадкой;
- при быстро прогрессирующей пиодермии, осложненной сопутствующими патологиями;
- Всегда при терапии фурункула, карбункула, гидраденита.
Если пиодермия протекает легко или со средней степенью тяжести, лекарства принимают внутрь. При тяжелых формах антибактериальные препараты вводят в вену или мышцу курсом не менее 6 – 10 дней.
- Традиционно используемые препараты: Амоксициллин, Ампиокс, Цефалексин, Цефазолин, Цефотаксим, Цефтриаксон, Доксициклин, Гентамицин, Тобрамицин, Кларитромицин, Амикацин, Эритромицин.
- В терапии ганренозной пиодермии используют Цефуроксим, Талидомид, Дапсон, Клофазимин.
Гормональные средства
Назначают при тяжелой пиодермии, включая гангренозную форму. Как правило, в больших дозах (до 80 мг в сутки) назначают Преднизолон, коротким курсом.
Иммунотерапия
Этот метод предусматривает подключение к антибиотикам препаратов, которые нейтрализуют действие пиококков, их ядов, усиливают сопротивляемость к микробным агентам. Рекомендованы при долговременно текущих процессах с рецидивом не реже одного раза за 12 недель. До начала применения фармсредств исследуют базовые показатели иммунной системы с помощью иммунограммы.
Применяют: лейкинферон, стафилококковый и стрептококковый анатоксин, сухую вакцину бактериофаги, антистафилококковый иммуноглобулин.
Операция
Хирургическое вмешательство необходимо в случае тяжелой пиодермии с агрессивным гнойно-воспалительным процессом, углубленным в толщу дермы, и образованием больших объемов гноя и омертвевших фрагментов ткани, которые необходимо удалять.
Всегда применяется при карбункуле, гидрадените, фурункуле, сопровождаясь параллельным назначением антибиотиков. Операция ведется под местным (или общим) наркозом. Поэтапно вскрывают гнойники, удаляют гной и некротические ткани, дренируют рану, делают повязки с раствором NaCL (10%), ферментами (Трипсин, Химопсин, Химотрипсин).
Важно! Абсолютно запрещены любые самостоятельные хирургические манипуляции на больном участке во избежание серьезных осложнений с высокой вероятностью развития сепсиса (заражения крови).
Народная медицина
Средства нетрадиционной медицины могут применяться при вспомогательном лечении легких форм пиодермии. При более тяжелых формах они не приносят терапевтического эффекта и могут только осложнить течение болезни.
Для их приготовления применяются растительные компоненты, устраняющие зуд, отеки и боль. Они обладают регенерирующими, антисептическими и противовоспалительными свойствами.
Рецепты:
Сырой и очищенный овощ натирают на мелкой терке. Лечебную массу помещают в марлю и подвязывают к пораженным участкам на 2 часа. Процедуру повторяют 3 раза в день в течение 10 дней.
Высушенное сырье (2 ст. л.) заливают кипятком (0,5 л), настаивают 15 минут. Процеженным и охлажденным средством смазывают пораженные участки 3 раза в день. Лечение проводят до положительного результата.
Сухие корни и листья растения (2 ч. л.) заливают водой (250 мл), кипятят на медленном огне 10 минут и настаивают 8 часов. Настой принимают 3 раза в день по 50 мл отдельно от еды.
Измельченные свежие листья (2 ст. л) смешивают с подсолнечным маслом (100 мл), выстаивают 3 часа. Смесью смазывают пораженные участки 3 раза в день. Длительность лечения 20 дней.
Сок растения смешивают 1: 1 с охлажденной кипяченой водой. Используется в виде примочек, которые прикладывают на 1 час к пораженным участкам 2 раза в день.
Перемолотое до порошкообразного состояния сухое сырье соединяют с вазелином (1: 2). Гнойники смазывают мазью 2 раза в день.
Ромашку аптечную, мяту и шалфей перемешивают в равных пропорциях. Готовый сбор (1 ст. л.) заливают кипятком (0,5 л), настаивают 30 минут в термосе. Процеженным средством смазывают очаги поражения 2-3 раза в сутки.
Перед применением каждого средства гнойники промывают 1% раствором перманганата калия. Процедуры проводят в полностью стерильных условиях.
Как вылечить ребенка
После обращения к врачу — педиатру или дерматологу — ребенку будет прописано лечение. Оно будет зависеть от того, с каким видом пиодермии столкнулся малыш. В любом случае основные усилия будут направлены на тщательное соблюдение личной гигиены и ухода за крохой.
Стандартно в перечень рекомендаций, чем лечить пиодермию у ребенка на лице и других участках тела, входят оральные медпрепараты и средства, предназначенные для наружного смазывания.
Общие рекомендации и гигиена
Чтобы избежать перехода заболевания в сложную форму, необходимо следовать общим рекомендациям по уходу за ребенком и проведению его гигиены, которые даст врач в ходе осмотра.
Обычно эти советы стандартны для всех видов пиодермий и выглядят следующим образом:
- соблюдать правила личной гигиены — почаще мыть руки, ежедневно подмывать ребенка и переодевать его в чистую, проглаженную одежду;
- не мочить пораженные участки;
- остричь волосы на месте локализации воспаления;
- грудничков купать в воде с добавлением слабого раствора марганцовки.
Детей, у которых часто наблюдаются пиодермии, советуют ежегодно на длительное время вывозить к морю.
Медикаментозные средства
Для подсыхания очагов заражения прописывают:
- йод;
- фукорцин;
- раствор марганцовки;
- сульфат цинка.
Чтобы инфекция не распространилась далее и не охватила более обширные участки, для протирания здоровой кожи рекомендуют использование:
- борного спирта;
- хлоргексидина;
- салицилового спирта.
На подсохшие участки с коркой накладывают мази с антисептическим и антибактериальным действием, например, с серой либо дегтем в составе. При фурункулезе и карбункулезе используют повязки с мазью Вишневского, ихтиоловой мазью.
Знаете ли вы? На протяжении всей жизни человеческая кожа постоянно проходит обновление. Каждую минуту теряется около 30-40 тысяч ее клеток. У младенцев замена кожи происходит за 72 часа.
По показаниям могут назначить мазь с антибиотиками, которая рекомендована от пиодермии у детей, например линкомициновая либо эритромициновая.
При тяжелых формах лечение ведется антибиотиками, которые принимаются орально. Альтернативой антибиотикотерапии являются сульфаниламидные препараты. Чтобы снять зуд, прописывают антигистаминные препараты, подходящие для конкретного возраста ребенка.
К комплексу лекарств также добавляют иммуномодулирующие средства, которые призваны укрепить защитные силы детского организма. При отсутствии результата на лечение применяют бактериофаги и аутовакцины.
Физиотерапия
После того как острое течение болезни удалось снять, во избежание рецидивов ребенку прописывают курс физиотерапии:
- лечение парафином;
- ультрафиолетовое облучение;
- инфракрасную терапию;
- ВЧ-магнитотерапию.
Хирургическое вмешательство
Исключительным методом лечения является хирургическое вмешательство. Оно потребуется в том случае, если заболевание запущено и диагностируется острый фурункулез либо карбункулез.
Знаете ли вы? Человеческая кожа является самым большим человеческим органом. Площадь кожи взрослого человека — 1,5-2,3 квадратных метра, вес составляет от 4 до 6% всей массы тела.
Фурункулы и карбункулы удаляются оперативным вмешательством. Чтобы рассосались рубцы после операции, прописывают специальные мази. Если они не помогают, прибегают к пластической операции.
Народные средства
Врач может посоветовать и применение народных средств. Среди рецептов нетрадиционной медицины против гнойных высыпаний применяют следующие:
- Смазывание пораженных участков дважды в день только что выжатым картофельным соком.
- Протирание гнойников соком алоэ, разведенным с водой в пропорции один к одному.
- Накладывание мази из вазелина (20 г) и сока лопуха (одна чайная ложка), которая позволяет размягчить и удалить сухие корки.
- Прикладывание примочек, пропитанных отварами трав череды, календулы, девясила.
- Протирание гнойных высыпаний калиновым соком (одна столовая ложка, разбавленная в 0,5 стакана воды).
- Питье чая из крапивы.
- Протирание больных мест смесью 10 г чистотела и 100 мл любого растительного масла.
- Использование для протирания отвара, приготовленного из двух столовых ложек семян укропа, двух стаканов кипятка, настоянного 10 минут.
Важно! Не стоит применять народные средства у ребенка без консультации с врачом. Самолечение чревато нежелательными последствиями и осложнениями состояния малыша.
Общие данные о пиодермии
Термин «пиодермия» имеет греческие корни, он означает «гнойная кожа», что очень точно и конкретно характеризует особенность патологии. Нагноения на коже провоцируются за счет активности особых кокковых бактерий. Они относятся к широко распространенной во внешней среде флоре, входят в состав условно-патогенной флоры кожных покровов, полностью их никогда невозможно удалить с кожи, даже если тщательно и педантично соблюдать гигиену, они снова попадают на кожу из внешней среды.
Обратите внимание
Инфекция возможна не только у детей, кокковая флора провоцирует нагноения кожи и у взрослых. Но в силу специфики иммунитета, частого травмирования кожи и особенностей ее строения у детей, пиодермии у них встречаются чаще. Кожные покровы более тонкие, гидролипидный слой несовершенен, недостаточно местных иммунных факторов, защищающих от агрессии кокков.
Чем младше возраст детей, тем слабее выражены защитные функции эпителия, наиболее тяжело пиодермии могут протекать до года.
Считается, что различные варианты пиодермии в год переносит более 100млн детей по всему миру, нет особой разницы между уровнем заболеваемости в развитых странах и развивающихся. Большее влияние оказывает климат, жаркие и влажные регионы обычно показывают статистику более тяжелого течения инфекций. Это связано с потливостью, сальностью кожи, что нередко осложняет течение, делает поражения более распространенными.
Важно
По мнению врачей, пиодермии в детском возрасте нередко связаны с дефектами ухода или ненадлежащим отношением к гигиене детей. Наиболее часто она возникает в период новорожденности, на нее приходится до половины всех воспалительных процессов эпидермиса.
Этиология заболевания
Причина пиодермии заключается в жизнедеятельности гнойничковой микрофлоры, которая проникает в кожные покровы. Эти микроорганизмы продуцируют токсические вещества, вызывающие нагноение кожи.
Активация болезнетворных бактерий происходит под воздействием следующих факторов:
- системное снижение защитных способностей организма;
- нарушение количественного состава пота;
- изменение рН поверхностных слоев кожи;
- закупорка выводных протоков сальных желез;
- несбалансированный и нерациональный режим питания;
- гиповитаминоз витаминов А,С, В;
- дисбаланс гормонов, который наблюдается при многих хронических эндокринных заболеваниях;
- постоянное переутомление и частые стрессовые ситуации;
- переохлаждения организма.
Особенности ухода за пораженной кожей ребенка
Симптомы и эффективность лечения пиодермии у детей зависит от ухода за гнойными поражениями, поэтому все манипуляции с ней направлены на профилактику распространения воспалительного процесса на здоровую кожу.
Особенности ухода:
- Запрещено мочить и мыть воспаленные очаги.
- Запрещено обрабатывать спиртсодержащими средствами и самостоятельно вскрывать гнойные элементы.
- Перевязки с лечащими средствами менять 2 раза в день.
- Перед обработкой ранок (и после) дезинфицирующими препаратами тщательно мыть руки или использовать одноразовые рукавички.
- Если пузырьки лопнули, их содержимое вытекло, и пораженная поверхность стала мокнуть, необходимо давать ей подсохнуть некоторое время без повязок.
- Если гнойные элементы имеют некротические явления, выраженный глубокий гнойный очаг с гиперемированной зоной вокруг (абсцесс), то показана консультация хирурга с дальнейшим хирургическим удалением очага, дренированием.
Процесс формирования высыпаний
Инкубационный период длится от самого заражения и до появления первых симптомов – 7-10 дней. За это время бактерии активно размножаются и проявляются высыпаниями на теле. По характеру они могут быть:
- первичными – сыпь появляется на здоровой коже,
- вторичными – гнойное осложнение из-за имеющихся хронических болезней (потница, экзема). В данном случае возбудитель попадает через поврежденный эпидермис.
Новорожденные дети могут заразиться:
- от матери, у которой были очаги инфекции,
- во время родов,
- после контакта с больными людьми.
Препараты для местной терапии
В случаях неглубокого поражения кожных покровов участки необходимо очистить от некротических тканей, а гнойники промыть антисептиками:
- бриллиантовый зеленый,
- метиленовый синий,
- Фукорцин,
- 1% раствор салициловой кислоты,
- 2% раствор борной кислоты,
- Генцианвиолет.
После вскрытия гнойники и фликтены обрабатывают 3% раствором перекиси водорода и смазывают дезинфицирующим средством.
ПОДРОБНЕЕ ПРО: Гемангиома позвоночника: что это такое, методы лечения
Купание и мытье в период лечения ограничивают, а здоровую кожу вокруг очага заболевания ежедневно обрабатывают 0,1% водным раствором перманганата калия.
Для местного лечения пиодермии применяют бактерицидные наружные мази:
- Левомеколь,
- Цинковая мазь,
- Тимоген,
- Тридерм,
- Геоксизон,
- Фуцикорт.
Курс лечения этими препаратами составляет 1—2 недели. При отсутствии ожидаемого эффекта, а также при таких поражениях, как фурункул, карбункул, назначаются антибиотики в виде таблеток или инъекций. Длительность антибиотикотерапии зависит от тяжести заболевания, но не более 7 дней.
Последствия и осложнения
Обычно при своевременном обращении к врачу и вовремя начатом лечении гнойное воспаление проходит без последствий и осложнений. Если же затрагиваются глубокие слои дермы, то после выздоровления могут оставаться рубцы, нередко очень грубые.
Глубокое поражение также может быть чревато:
- проникновением инфекционного процесса в органы и костные ткани;
- развитием заражения крови;
- абсцессом;
- возникновением менингита.
В результате того, что пиодермия может долго не лечиться, возможно присоединение грибковой инфекции.
Причины — пиодермия заразна или нет?
Причин возникновения этого заболевания выделено не мало. Многих родителей интересует такой вопрос: а заразна ли пиодермия. Да, это заболевание можно отнести к типу заразных, так как оно вызвано проникновением бактерий в организм ребенка.
- Инфицироваться можно не только от детей, а также от зараженных игрушек, одежды, мебели и, конечно же, взрослого человека.
Стоит отметить, что не все случаи пиодермии заразны. В той ситуации, когда поражение кожных покровов связано с активизацией условно-патогенной флоры, обитающей на них, опасности заразиться нет.
Заболевание у этих людей развивается на фоне снижения резистентности кожи и/или неадекватного системного иммунного ответа.
Особенно сложно переноситься пиодермия детками до полутора месяцев, так как до этого возраста у малышей еще не вырабатываются антитела. Его защита осуществляется за счет проникающих с молоком материнских иммуноглобулинов.
Если же малыш находится на искусственном вскармливании, то риск развития пиодермии у него значительно повышается. К тому же, ребенок может заразиться, еще находясь в утробе, если его мать при беременности перенесла хроническую инфекцию.
- Наиболее опасна стафилококковая и стрептококковая инфекция.
Часто это заболевание развивается у детей до полугода, после того как материнские антитела исчезают из крови ребенка. Именно в этом возрасте повышается риск к развитию инфекционных заболеваний, а значит, если дома кто-то болеет пиодермией, факт заражения ребенка не исключен.
Следует предпринять меры безопасности – больной должен постоянно мыть руки при контакте с ребенком и предметами обихода, пользоваться личными гигиеническими принадлежностями и посудой.
Некоторые новорожденные имеют предрасполагающие факторы к инфицированию бактериями, способными вызвать пиодермию. К ним относятся следующие:
- рыхлый и тонкий кожный слой;
- химический состав пота, который является оптимальной средой для размножения бактерий;
- близкое расположение протоков потовых желез;
- опрелости на коже;
- ранки и повреждения кожного покрова.
Если говорить о детках старше одного года, то основными причинами возникновения болезни считаются следующие:
- уже развившийся авитаминоз;
- склонность к аллергическим реакциям;
- неправильное питание;
- нарушение обмена веществ;
- недостаточное получение витаминов с пищей (материнское молоко, прикормы, смеси);
- заболевания сосудов и крови;
- заболевания внутренних органов (печени, желудка, кишечника);
- несоблюдение правил личной гигиены;
- загрязнение кожи;
- стрессы.
Какие осложнения вызывает пиодермия?
Пиодермия новорожденных может иметь достаточно серьезные и тяжелые последствия. Сильное кожное поражение может привести к:
- отравлению организма токсинами (интоксикация);
- значительному повышению температуры (лихорадка);
- общему ухудшению состояния, капризам, нарушению сна;
- слабости, бреду.
Тяжелейшим заболеванием у грудных детей считается эксфолиативная пиодермия Рихтера. Помимо лихорадки и слабости, она сопровождается общей пастозностью конечностей, тела и лица ребенка.
Спустя некоторое время симптомы становятся более яркими: тело покрывается большими гнойниками, которые после лопания оставляют пятна, напоминающие ожог. Этот процесс сопровождается болью, которая может привести к смерти.
Пиодермия у новорожденных детей может вызвать сильнейшие осложнения.
Причины возникновения
Ведущей причиной, вызывающей пиодермию, считается проникновение кокковых микробов в ткани волосяных фолликул, потовых и сальных желез с протоками, повреждений. Однако причины вторичных форм пиодермии, включая язвенные, гангренозные виды, до сих пор изучаются, поскольку в таких случаях обсеменение гноеродными агентами участков кожи — вторично, то есть, возникает уже после развития некой патологии.
Выделены ключевые факторы-провокаторы:
- наследственность;
- сдвиги в функционировании эндокринных органов («щитовидка», гипоталамус, гипофиз, надпочечники, половые железы), гормональные сбои;
- повреждения кожи (раны, уколы, ссадины, укусы, расчесы, ожоги);
- острое или долговременное снижение общего и местного иммунитета;
- кожные патологии, включая аллергозависимые дерматиты, клещевые поражения;
- сахарный диабет;
- занос гноеродной флоры при хирургических манипуляциях;
- повышенная чувствительность к аллергенам и реакция на пиококки;
- повышенная влажность, абсорбционная способность, щелочная реакция кожи;
- непереносимость определенных лекарств;
- частое переохлаждение или перегревание;
- расстройства неврологического характера и системы терморегуляции
- несоблюдение личной гигиены;
- периодическое травмирование кожи в определенных зонах;
- долговременные переживания и сильное физическое утомление;
- истощение, любые длительно текущие болезни;
- ожирение, расстройство обмена жиров и углеводов;
- загрязнение эпидермиса красками, керосином, растворителями, маслами, лаком, угольной пылью, бензином, цементом;
- сосудистые болезни, варикоз, тромбофлебит, расстройства кроветворения, желудочно-кишечные болезни;
- фокальные инфекции с воспалительным процессом в определенном органе или ткани, включая желудок, кишечник, носоглотку и область уха, репродуктивные органы.
Другие виды пиодермии: панариций и стрептодермия
— Панариций. Это форма пиодермии, которая характеризуется расположением пузырьков на ногтевом ложе. Основные причины – травмы кожи в этой области, которые усугубляются инфекциями. Протекает панариций достаточно болезненно, появляются сильные отеки и поднимается температура.
— Стрептодермия. Чаще всего именно этот вид встречается у детей на фоне чрезмерного потоотделения и сахарного диабета. Чаще всего гнойничковые пузырьки появляются на складках, в области за ушами и ягодиц. Характерным является отсутствие корочки после вскрытия пузырька. Вместо этого образуются мокнущие раны, которые могут сливаться в одну.
Причины развития патологии
Стафилококки и стрептококки окружают нас всегда. Они есть на нашей коже, в воздухе, на одежде и предметах быта. Благодаря хорошему иммунитету эти бактерии редко приживаются на эпидермисе. Их уничтожают другие бактерии, не представляющие опасности для нашего здоровья.
К таким условиям относятся:
- Загрязнения на кожных покровах.
- Переохлаждение или перегрев тела.
- Нарушение кровообращения.
- Повреждения кожных покровов.
- Длительное воздействие влаги на эпидермис.
- Наследственность.
- Гормональные сбои.
- Паразитарные поражения кожи.
- Повышенная чувствительность эпидермиса к аллергическим агентам.
- Несоблюдение гигиены.
- Истощение.
- Вялотекущие инфекционные заболевания.
Все эти причины возникновения болезни справедливы для взрослых. С детьми все обстоит немного проще. Неокрепший иммунитет и нежность кожных покровов — главные причины развития пиодермии у детей.
Этиология и патогенез заболевания
Пиодермия у детей представляет собой гнойники, которые расположены на любом участке тела. Возбудителем заболевания являются стафилококки, стрептококки, кишечная палочка и другие бактерии. При стафилококке инфекция проявляется гнойными воспалениями, а при стрептококке – серозными.
Заразиться можно контактным путем и через использование одних предметов с больным человеком. Бактерии не погибают после сушки или при воздействии солью и другими нитратами. Уничтожить их можно только препаратами, содержащими хлор.
Пиодермия возникает из-за нарушения целостности кожных покровов. Даже самые незначительные царапины могут привести к заболеванию. Также к предрасполагающим факторам можно отнести нарушения в работе внутренних органов, нервной и эндокринной систем.
Высыпания появляются внезапно, к этому может прибавиться общая слабость, головная боль и повышение температуры. Сыпь может быть симметричной или ассиметричной.