Причины развития
Почесухой чаще всего болеют пациенты с повышенной чувствительностью организма к белковой пище, поэтому первыми провокаторами развития заболевания может стать даже грудное молоко или детские смеси.
После приобщения ребенка к взрослой пище появление почесухи могут спровоцировать такие продукты:
- цитрусовые фрукты;
- клубника и земляника;
- орехи;
- малина;
- шоколад и какао;
- яичный белок;
- куриное мясо;
- рыба;
- сдобная выпечка;
- грибы;
- мед и другие продукты пчеловодства.
У взрослых этот список дополняют экзотические фрукты, некоторые сорта кофе, копчености, различные пряности, алкоголь. Заболевание может возникнуть и как реакция на укус блохи, клеща или комара. Хотя пищевой фактор считается самой распространенной причиной болезни, послужить толчком к развитию могут и другие патологии, например, неврастения, стрессы, онкологические заболевания, склонность к аллергии, гельминтоз, нарушения в работе ЖКТ (прежде всего, дисбактериоз, холецистит и дискинезия желчевыводящих путей). В редких случаях спровоцировать кожные высыпания могут и солнечные лучи.
Классификация
У этого нейродерматоза выделяют четыре основные разновидности:
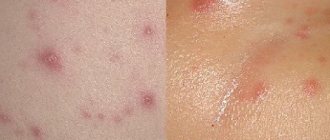
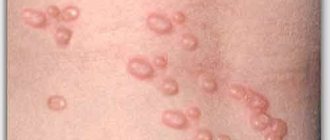
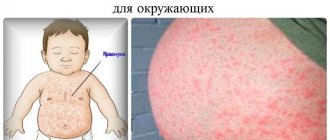
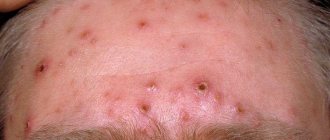
- Детская почесуха (строфулюс, папулезная крапивница) – аллергическое заболевание кожи, наиболее часто встречающееся у малышей в возрасте от года до 5 лет, но может возникнуть и раньше: во время прорезывания зубов или как реакция на новый продукт. К почесухе особенно склонны дети, имеющие экссудативный диатез, дисбактериоз или патологии ЖКТ. Проявляется болезнь в виде плотных волдырей, наполненных серозной жидкостью, или сильно зудящей мелкой сыпи с плотными папулами.
- Взрослая (пруриго, почесуха Бенье) – вид дерматоза, который наиболее часто встречается в пожилом возрасте. Нередко это заболевание проявляется и у взрослых людей, которые в детстве страдали от диатезов или крапивницы. Провоцируют появление сыпи в большинстве случаев пищевые продукты или аутоинтоксикация организма, возникающая при неправильной работе ЖКТ или вследствие других заболеваний.
- Узловатая (второе название — почесуха Гайда) — редкая форма дерматоза, к которой предрасположены женщины с неустойчивой психикой или сниженным иммунитетом. Чаще всего провоцирующим фактором развития болезни становятся регулярные стрессы или сильное нервное потрясение. К группе риска можно отнести и людей, страдающих эндокринными патологиями, заболеваниями желчевыводящей системы и печени.
- Старческая (сенильный зуд) – поражает людей после 70 лет, страдающих различными патологиями эндокринной системы, атеросклерозом, нарушением обменных процессов. С возрастом и вследствие различных заболеваний, большинство из которых уже перешло в хроническую форму, кожа становится сухой и шелушащейся, появляются приступы ночного зуда, а затем – и характерная для почесухи сыпь.
Общие сведения
Медицинское название почесухи – пруриго, что в переводе с латыни означает «чешусь». Несмотря на то, что об этой болезни известно с давних времен, ее патогенез и этиология до сих пор неоднозначны. Считается, что причиной появления сыпи является сенсибилизация (высокая чувствительность организма) к различным раздражителям.
В группе риска находятся пациенты с нарушением обменных процессов в организме, любыми аллергическими проявлениями, наследственной предрасположенностью, нервно-психическими болезнями, а также проживающие в неблагоприятных санитарно-гигиенических бытовых условиях или имеющие дефицит витаминов в рационе.
Особенности развития и принципы терапии нейродермита
Именуемое также нейродерматитом хроническое заболевание, свойственное старшему детскому и взрослому возрастам, характеризующееся лихенификацией клеток дермы.
Этиологические факторы и патогенез до конца не исследованы. Предположительно, болезнь обусловлена дисфункцией ЦНС с видоизменением нервных волокон и рецепторов кожи органического свойства. Отмечена связь с эндокринными расстройствами и патологией ЖКТ.
Нейродермит подразделяется на три вида:
- ограниченный;
- диссеминированный;
- диффузный.
Особенности клиники
На фото ограниченный нейродермит ладоней
Заболеванию свойственен мучительный зуд, приводящий к постоянному расчесыванию, с образованием в результате его лихенифицированных бляшек – плоских, мелких, блестящих ромбовидной формы папул, вначале телесного цвета, в последующем – розовато-коричневатых.
Поверхность бляшек образована экскориациями, чешуйками, кровяными корочками, границы размыты.
Для ограниченного нейродермита характерна локальность поражения поверхностей:
- шеи (задней и отчасти боковых);
- голеней;
- зоны голеностопных сочленений;
- складок тазобедренных и межъягодичной;
- промежности, мошонки либо половых губ.
В очаге с габаритами от 5×10 см и более четко выявляются три зоны: центральная – зона лихенификации, средняя – область мелких лихеноидных папул и зона гиперпигментации на периферии.
Диссеминированный нейродермит – это одновременное существование нескольких очагов с описанными изменениями.
В понятие диффузный нейродермит входит массивное повреждение дермических покровов с присутствием на больших участках её зон лихенификации и зон плоско-папулезных фрагментов на общем землистом фоне кожи.
Особенности диагностики и подход к терапии
Для диагностирования и последующего лечения решающее значение имеют типичные для нейродермита симптомы, сроки его существования, отчасти анамнез, позволяющий исключить:
- экзему;
- атопический дерматит;
- почесуху взрослых.
Выбор методов лечения напрямую зависит от формы нейродермита. При ограниченном поражении эффективным будет накожное применение глюкокортикостероидных мазей (Бетаметазон в чистом варианте либо в комбинации с салицилатами, Флутиказон, Клобетазол), мазей с нафталан-нефтью, специальных кремов, гелей и прочего.
Диффузная форма требует длительного применения десенсибилизирующих средств, включающих прием Преднизолона короткими курсами в сочетании с антигистаминными комбинациями.
В периоды затихания заболевания будет полезна лечебная терапия на курорте, в частности, сероводородные ванны, а также физиотерапия, включающая селективную фототерапию и электросон. Наружно применяются те же средства, что и при остальных варианта болезни.
Прогноз и последствия зависят от степени тяжести и распространенности процесса, срока существования болезни, успеха либо безуспешности проводимого лечения – глубокое и обширное повреждение кожи препятствует свободе движений и ограничивает степень восприятия ощущений.
Мерами профилактики служат предохранение кожных покровов от повреждений, борьба со стрессами и очагами инфекции в организме, прохождение регулярных осмотров дерматологом.
Лечение
Для лечения недуга назначается комплексная терапия, направленная на устранение источника болезни. Например, если установлено, что провокатором выступал пищевой фактор, необходимо корректировать режим и рацион питания, при гормональных сбоях – отрегулировать работу эндокринной системы, при дисбактериозе – наладить правильное функционирование ЖКТ.
Общие рекомендации:
- Антигистаминные препараты, устраняющие зуд и другие проявления аллергических реакций.
- В тяжелых случаях могут быть назначен курс кортикостероидов.
- Мази с глюкокортикоидами, примочки или противозудные смеси для ослабления чесоточного синдрома и рассасывания кожных образований.
- Антибиотики для устранения вторичного инфицирования (реже – сульфаниламиды и фторхинолоны).
- Успокоительные для снятия раздражительности, симптомов нервного перенапряжения, бессонницы.
- Препараты, снижающие чувствительность организма к раздражителям, провоцирующим болезнь.
- При глистной инвазии назначают противогельминтные препараты.
- Для восстановления сил организма и поддержки иммунитета рекомендуются витаминные комплексы.
Дополнительно назначается диета, призванная выявить продукт-аллерген, ставший причиной развития почесухи. При образовании кровянистых корочек от расчесов могут быть рекомендованы мази, улучшающие регенерацию кожи. Также может быть эффективна фототерапия, криотерапия, облучение лазером или ультрафиолетом.
Снять зуд и ускорить заживление ранок помогут и методы из арсенала народной терапии: ванны с морской солью, экстрактом трав или хвои, грязелечение, примочки с отваром из дубовой коры, березовых почек, отрубей.
Атопический дерматит
Заболевание с хроническим рецидивирующим характером и наследственной обусловленностью – одно из разряда атопических нарушений.
Этиологическими факторами служат:
- генная предрасположенность;
- иммунная недостаточность;
- дисфункции эндокринных структур;
- дисфункция высших нервных и вегетативных функций;
- патология органов ЖКТ.
Так, генетически обусловленная сухость кожи (ксероз) и себостаз (недостаточность сальных желёз) приводит к расстройству функции кожи как барьера, что служит причиной проникновения из внешней среды аллергенов, запускающих аллергические реакции.
Атопичный дерматит подразделяется по категориям возраста:
- от 3 месяцев (у младенцев);
- от 2 до 13 лет (детский);
- от 13 лет (взрослый);
Согласно характеру течения болезни бывает:
- период обострения;
- ремиссия;
По обширности площади атопический дерматит бывает:
- ограниченный (локализованный), до 10% площади кожи;
- распространённый, до 50%;
- диффузный, свыше 50%;
- генерализованного типа (эритродермия), около 100%.
По тяжести процесса атопический дерматит бывает:
- легким;
- среднетяжелым;
- тяжелым.
Есть также деление по морфологии с преобладанием проявлений:
- экссудативных;
- эритематозно-сквамозных;
- эритематозно-сквамозных с признаками лихенификации;
- лихеноидных;
- пруригинозных.
Особенности симптоматики
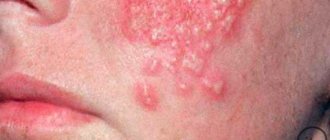
Относясь к зудящим нейродерматозам, заболевание характеризуется большим полиморфизмом элементов:
- первичных, имеющих характер пятен (эритематозных, эритематозно-отечных, эритематозно-сквамозных); везикул; папул (от фолликулярных до лихеноидных и пруригинозных);
- вторичных: чешуек; корок; эрозий; трещин; лихенификаций.
Атопическому дерматиту свойственны симметрия высыпаний и дисхромии в виде белого питириаза.
Для экссудативной формы характерны мокнущие высыпания, появление отечной эритемы, везикул, серозных корок и красного дермографизма. Эритематозно-сквамозная проявляет себя образованием зон гиперемии и инфильтрации, отшелушиванием и смешанным дермографизмом.
Тяжелое течение проявляется эритематозно-сквамозным вариантом с лихенификацией, выраженным зудом, множественными расчёсами и белым дермографизмом.
Младенческому возрасту свойственна локализация сыпи на лице, разгибательных зонах конечностей, животе, груди, образование на щеках «молочных корок», детскому – расположение в локтевых и подколенных складках, по задней поверхности шеи, в зонах за ушами. «Взрослые» высыпания расположены на шее, лице, верху туловища, кистях.
При продолжительном существовании процесса – при атопической эритродермии и вторичном инфицировании развивается лимфоаденопатия с вовлечением в зону поражения лимфоузлов областей затылка, шеи, подмышек, паха.
Атопический дерматит зачастую вызывает ассоциации с ихтиозом, ксерозом, фолликулярным кератозом ввиду значительной сухости и отшелушивания кожи.
К осложненным формам относятся присоединение инфекции:
- бактериальной;
- вирусной;
- грибковой.
О диагностике и лечении
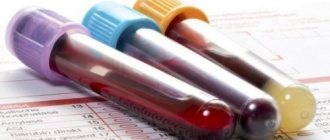
Помимо клинической картины в пользу заболевания говорят данные лабораторных исследований. Общий анализ крови выявляет лейкоцитоз с эозинофилией, серологический тест – избыток IgE, копрология – знаки бродильно-гнилостной диспепсии и глистных инвазий.
Производится также дифференциация от чесотки, розового лишая, себорейного и контактного дерматита.
В общую терапию входят средства с действием:
- антигистаминным (класса Хлоропирамина и Клемастина);
- мембраностабилизирующим (Кетотифен);
- десенсибилизирующим (Глюконат кальция, Тиосульфат натрия);
- седативным либо психотропным (Беллатаминал, Персен);
- энтеросорбентым и корригирующим работу ЖКТ (Лигнин гидролизный);
- иммунокорригирующим (Метилурацил).
Тяжелое течение болезни требует применения инфузионной терапии, плазмофереза, гемосорбции, глюкокортикоидов (Преднизолона в/венно и в/мышечно) краткими курсами.
В случае вторичного инфицирования используется лечение антибиотиками (Эритромицином, цефалоспоринами), назначаются противовирусные (Ацикловир) и противогрибковые (Флуконазол) средства.
К препаратам для наружной терапии относятся средства противовоспалительного и противозудного эффекта:
- глюкокортикоиды класса Преднизолона в кремах и лосьонах (в том числе, с антибиотиками);
- примочки с препаратами вяжущего и антимикробного действия (растворы Цинка сульфата, Танина) и другие средства.
Эффективно назначение растворов местных противомикробных средств: Перманганата калия, Серебра нитрата, бриллиант-грюна, средства
Электросон — эффективное средство в борьбе с многочисленными формами нейродерматоза
Кастеллани и антимикотических препаратов (Клотримазол).
Из методов физиотерапии используется электросон, УФО, парафин и озокерит местно, ванны, эффективно климатолечение, ванны радоновые и сероводородные.
Профилактикой заболевания служат ликвидация аллергенов, снижение уровня эмоционально-психических перегрузок, соблюдение режима дня.
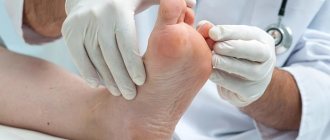
Диагностика
При первых же проявлениях сыпи или зуда необходимо обследоваться у дерматолога. Врач произведет визуальный осмотр с помощью дерматоскопа и назначит ряд исследований, которые помогут исключить болезни со схожей этиологией: чесотку, холинергическую крапивницу, лишай, болезнь Дюринга, атопический дерматит.
Для уточнения диагноза могут понадобиться:
- анализ крови (общий, печеночные пробы);
- соскоб/биопсия образований;
- анализ кала для выявления дисбактериоза;
- анализ кала на гельминтоз;
- УЗИ внутренних органов (поджелудочной железы, желчного пузыря и протоков, печени);
- исследование ферментов поджелудочной железы.
Правильно поставленный диагноз поможет выявить первопричину развития кожной патологии, от чего напрямую зависят и методы терапии.