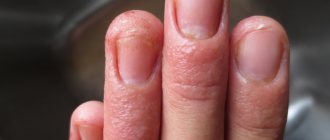
Что представляет собой недуг? Общая информация
Кожные заболевания вряд ли можно считать редкостью. И нейродермит у ребенка — проблема крайне распространенная. В медицине данное заболевание часто фигурирует под термином «атопический дерматит».
Недуг представляет собой воспалительное поражение кожных тканей, которое сопровождается покраснением и зудом. Почему развивается подобное заболевание кожи у детей? Дерматит (нейродермит) имеет аутоиммунное происхождение и связано с реакцией иммунной системы на те или иные раздражители. Стоит отметить, что к данной болезни более склонны дети. Согласно статистике, на нейродермит припадает около 40 % всех воспалительных заболеваний кожи.
К сожалению, эта болезнь носит хронический характер — периоды обострения сменяются более или менее длительными периодами относительного благополучия. Тем не менее с помощью современных методов лечения и правильной диеты можно достичь стабильной ремиссии.
Клиническая картина
Первые признаки нейродермита, обычно проявляющиеся уже в первые месяцы жизни малыша, трудно не заметить. Как правило, чем старше ребенок, тем более выраженной становится симптоматика заболевания. Заподозрить неладное можно по следующим характерным проявлениям:
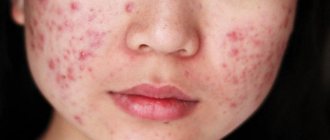
- Красные пятна. Заметно отличаясь по окраске от здоровой кожи, они могут принимать разную форму. В некоторых случаях на кожном покрове образуются многочисленные мелкие пузыри, заполненные серозной жидкостью.
- Выраженный зуд. Ребенок все время расчесывает зудящую кожу, что приводит к образованию ранок, в которые легко может проникнуть какой-либо инфекционный агент и спровоцировать нагноение.
- Сухость и шелушение кожи. Во время осмотра на воспаленном эпидермисе обнаруживаются продольные и поперечные бороздки. Нарушение работы сальных желез на волосистой части головы приводит к появлению сухой себореи.
Из-за непрекращающегося зуда существенно меняется поведение ребенка. Любимые занятия не доставляют удовольствия, пропадает аппетит, появляется бессонница. Больной нейродермитом становится раздражительным, быстро утомляется, испытывает сложности в обучении и адаптации в коллективе.
Что такое нейродермит?
Нейродермит представляет собой заболевание с иммуноаллергической природой. Это означает, что иммунитет детского организма не может в полной мере справиться с аллергеном и при помощи симптомов пытается подать сигнал родителям о том, что стоит снизить нагрузку с него и предотвратить все возможные контакты с раздражающими веществами.
Нейродермит имеет только хроническую форму. Протекает он в несколько фаз, период ремиссии может длиться от нескольких недель до одного или двух лет. Но как только происходит контакт с аллергеном, начинается стадия обострения, которая сопровождается ярко выраженной симптоматической картиной.
Данное заболевание не является заразным. Оно не передается воздушно-капельным путем, при тесном контакте или при использовании общих предметов обихода. Причин, из-за которых происходит развитие дерматита, множество. И исходя из первоначальной причины и течения самого заболевания, нейродермит подразделяют на:
- диффузный;
- ограниченный;
- гипертрофический;
- линейный;
- фолликулярный;
- псориазиформный.
Диффузная форма сопровождается поражением отдельных частей тела – шеи, лица, нижних и верхних конечностей в локтевых и коленных областях.
Для ограниченного нейродермита характерно поражение небольших участков тела лица (преимущественно щеки), шеи, груди, спины, рук и ног. А гипертрофическая форма заболевания сопровождается поражением только паховой области. На ней появляются красные зудящие пятна, которые со временем образуют корку.
Линейный нейродермит характеризуется поражением только нижних и верхних конечностей. Для фолликулярной формы характерно поражение тех участков кожи, где имеется волосяной покров, а псориазформный дерматит охватывает только лицо и волосяную часть головы.
Несмотря на то, что форм нейродермита достаточно много, его также классифицируют на атопический дерматит и крапивницу. В первом случае заболевание носит наследственный характер и протекает в особо тяжелой форме, а во втором случае болезнь может возникнуть в результате неправильного и несвоевременного лечения нейродермита на первоначальных стадиях его развития.
В любом случае, все виды нейродермита требуют особенного подхода в лечении. Поэтому самостоятельно пытаться определить его форму и пытаться собственными силами справиться с данным недугом не стоит. Потому что нейродермит – это аллергическая реакция организма. И при неправильном лечении она может усилиться, что приведет к ухудшению самочувствия ребенка.
Что такое ревматоидный артрит
, и как он лечится у детей?
Чем лечить сухой кашель у ребенка? Читайте в этой статье.
Нейродермит у ребенка представляет собой неадекватную реакцию кожного покрова на внешние раздражители. Возникновение недуга связывают с нарушением в функционировании иммунитета. Нередко патология сопровождается другими заболеваниями: астмой, дерматитом, экземой.
Согласно медицинской статистике, нейродермит диагностируется в половине случаев от общего количества недугов кожи у грудничков. Врачи отмечают, что ежегодно частота выявления патологии увеличивается. Наиболее часто болезнь встречается у маленьких пациентов, которые проживают в местностях с неблагоприятной экологической обстановкой.
Причины атопического дерматита
Существует немалое количество факторов и причин развития заболевания. Возникновение дерматита обусловлено:
- генетической предрасположенностью;
- наличием патологий ЖКТ;
- сбоями в функционировании щитовидки.
Выделяют несколько временных этапов в развитии атопической экземы: ранний — симптоматика проявляется на втором-третьем месяце жизни; детский — недуг возникает в возрасте от четырех до семи лет; взрослый – симптомы появляются у деток старше восьми лет.
Заболевание характеризуется хроническим течением со склонностью к частым обострениям, полиморфизмом высыпаний, симметричным поражением дермы, лихенификацией.
Чаще всего рецидивы наблюдаются осенью и весной. Жара, холод, физическая активность, смена погоды, стрессы, обострение сопутствующих патологий (аллергии, чесотки) – все это может стать причиной обострения заболенваия. Дополнительная информация в статье «Аллергический дерматит«.
Основные причины развития заболевания
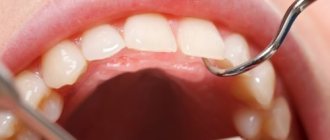
Хейлит является доброкачественным воспалительным заболеванием, развивающимся на губах. Патологическое состояние имеет ярко выраженные признаки, что дает возможность его своевременно обнаружить.
Снижение защитных сил иммунной системы, стрессовая ситуация, а также наличие наследственной предрасположенности и психических нарушений может стать причиной болезни губ.
Если форма болезни сухая, то на кайме губ появляются корочки белого цвета, которые легко снимаются руками. Часто губы краснеют и шелушатся.
Экссудативная форма болезни сопровождается покраснением, жжением и отечностью губ. Большинство пациентов жалуется на появление болезненности. Корки при этой форме болезни имеют серо-желтый цвет.
Терапия болезни должна проводиться с применением успокаивающих лекарств. Для смазывания губ рекомендуется использовать интерферентные средства. С целью снятия корочек — борную кислоту. Большинству больных назначают препараты для повышения реактивности организма, например, Пирогенал.
Данная форма болезни наблюдается при чрезмерной чувствительности к ультрафиолетовому излучению. Если человек длительное время пребывает на солнце, это приводит к обострению заболевания. Симптоматика ярко выражена:
- При появлении этого патологического состояния пациент ощущает сухость губ. Их поверхность краснеет.
- На губах появляются чешуйки и трещины.
- Если терапия болезни проводится несвоевременно, это приводит к появлению эрозий, которые не заживают длительное время.
- У некоторых пациентов диагностировалось появление язв и уплотненных участков.
- Если заболевание протекает в хронической форме, то может привести к предраковому состоянию.
Для устранения хейлита в обязательном порядке необходимо использовать фотозащитные кремы при выходе на улицу. Также больным назначают кортикостероидные мази. Достаточно эффективными в данном случае являются Преднизолоновая мазь, а также Флуцинар.
Для торможения патологического процесса необходим прием витаминов и никотиновой кислоты. При возникновении необходимости рекомендуется применение противомалярийных препаратов, например, Делагила.
Атопический хейлит – симптом таких заболеваний, как нейродермит и атопический дерматит. Оно возникает при воздействии на организм человека разнообразных аллергенов – пыльцы растений, бытовой пыли, медикаментозных препаратов, пищевых продуктов, бактерий и микроорганизмов.
При атопическом хейлите кайма губ приобретает ярко-красный оттенок, наблюдается сухость и шелушение кожи. У большинства пациентов диагностируется появление трещин. Некоторые больные жалуются на ощущение жжения и зуда, может сопровождаться болезненностью.
Для устранения заболевания в обязательном порядке выписывают прием противоаллергенных препаратов. Как правило:
- Кларитина
- Супрастина
- Фенкалора.
Для укрепления иммунной системы рекомендуется прием витаминов, которые относятся к группе В. Если болезнь протекает продолжительный период, то необходим прием кортикостероидных мазей. Наносить их на высыпания рекомендуется от 4 до 6 раз в день.
В некоторых случаях пациентам назначают пограничные лучи Букки, которые характеризуются высоким уровнем эффективности.
Причины нейродермита полностью не изучены. Точно установлено, что заболевание вызвано аллергической природой. Причем аллергическую реакцию могут спровоцировать разные раздражители или их совокупность.
Нейродермит связан с реакциями иммунной системы — по тем или иным причинам организм ребенка неадекватно реагирует на контакт с теми или иными веществами. В роли аллергенов чаще всего выступают продукты питания, хотя иногда аллергические реакции связаны с применением косметических средств, контактами с бытовой химией, ношением синтетических материалов.
Причины нейродермита у детей могут быть разными. Для начала стоит упомянуть о генетической предрасположенности, которая имеет место при данном заболевании. Есть и другие факторы риска, которые могут спровоцировать развитие болезни. К их списку относят:
- постоянные стрессы, усиленные психоэмоциональные нагрузки;
- различные нарушения в работе пищеварительной системы;
- психические расстройства, нарушения в работе нервной системы;
- воспалительные заболевания вне зависимости от происхождения и локализации (включая и те недуги, которые протекают скрыто);
- интоксикации организма;
- глистные инвазии;
- неблагоприятные условия проживания (с точки зрения экологии);
- если речь идет о нейродермите у новорожденных, то его развитие может быть связано с неправильным питанием женщины во время беременности и лактации.
Причины болезни
Пока полностью не удается излечить нейродермит, он является хроническим заболеванием. Адекватная терапия поможет максимально облегчить течение болезни для ребенка и уменьшить проявление ее симптоматики.
Болезнь также может возникнуть из-за сильных психологических перегрузок, постоянного напряжения и стрессов. Для уменьшения вероятности появления заболевания ребенку следует меньше нервничать и больше отдыхать. В большинстве случаев предрасположенность к этому недугу передается по генетической линии. Статистика показывает, что нейродермит развивается у 81% людей, если оба родителя страдали этим заболеванием. Более 56% детей заболевают, если болел кто-либо из родителей, причем риск увеличивается, если болеет мать. Дети, с отягощенной наследственностью болеют нейродермитом более тяжело. Для них характерны первые проявления заболевания в 3–4 года, период ремиссий уменьшается и чаще присутствуют рецидивы. У таких детей более выражена симптоматика заболевания, выражающаяся в существенной сухости кожи с фолликулярным гиперкератозом.
Спровоцировать заболевание могут не только аллергены, но и нарушения в работе почек, печени, либо перенесенные инфекции. Если у ребенка выявлено покраснение кожи, необходимо срочно обращаться к специалисту — никакого самолечения. Вероятность осложнений при отложенном или неадекватном лечении существенно вырастает. Нейродермит можно легко спутать с чесоткой, которая вызывается клещом.
Виды, классификация и симптомы нейродермита у детей
Нейродермит у детей разделяют на следующие типы:
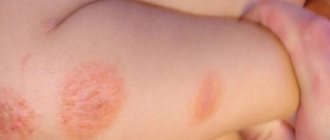
- Ограниченный. При нем сыпь образуется всегда на одном и том же участке покрова. У пятен имеются четкие границы, величина высыпаний небольшая. Наиболее часто такая форма встречается на коже в области ключиц, рук, спины, колен. В редких случаях поражение затрагивает лицо, живот, шею, стопы.
- Диффузный. Для него характерно большое количество сыпи. Пятнышки располагаются близко друг к другу, имеют склонность к сливанию, что приводит к поражению крупных площадей покрова. Чаще всего высыпания возникают на лице, шее, груди, животе и спине, но никогда не затрагивают ладони и подошвы ног. Такая форма нейродермита встречается в большинстве случаев.
- Атопический. При таком типе патологии пятна появляются в разных частях тела или в одной области, что зависит от характера возбудителя. Пострадать может любой участок тела, за исключением ладоней и стоп.
Указанные разновидности нейродермита у детей протекают в хронической форме (ремиссии сменяются обострениями). Частота острых периодов зависит от того, насколько тяжело протекает заболевание. Поэтому лечение патологии в первую очередь направлено на предотвращение обострения.
Нейродерматит бывает врожденным (передается по наследству) и приобретенным (возникает у детей из-за воздействия на организм раздражителя). В зависимости от того, где локализуется, какую площадь кожного покрова занимает нейродермит у ребенка, патологию классифицируют на следующие формы:
- Ограниченный нейродермит — зудящие высыпания занимают отдельные участки кожи. У детей воспаленные зоны диагностируют в области лучезапястных суставов, сгибов конечностей. Границы патологических очагов хорошо выражены. Располагаются они симметрично, имеют овальную форму, розово-коричневый цвет.
- Диффузная (рассеянная) — очаги поражения одновременно локализуются на лице, туловище, конечностях. Диффузная форма нейродермита у детей обостряется зимой, а в теплый период года симптомы болезни почти исчезают.
- Линейная (линеарная) — на верхних и нижних конечностях в областях сгибов появляются воспаленные участки в виде линий, с папулезной сыпью, шелушением.
- Фолликулярная — воспаляются те участки кожи, на которых есть волоски. Проявляется заболевание остроконечными папулами (плотные острые узелки).
- Гипертрофическая — эта форма кожной болезни у детей встречается редко. Изменения затрагивают кожу внутренней поверхности бедер и паховых складок. Патология проявляется утолщением эпидермиса с образованием складок и инфильтратов (гнойничков) вокруг волосков. Характеризуется приступообразным сильным зудом. Чаще возникает в ночное время, чем нарушает режим сна.
- Псориазиформная — проявляется красными уплотненными участками с серебристо-серыми чешуйками на поверхности. Похожие на псориаз очаги чаще всего поражают кожу шеи или лица.
- Декальвирующая — патология поражает участки головы с волосами, чем провоцирует их выпадение. После длительного декальвирующего фолликулита на коже остаются плоские рубцы.
Как различить нейродермит и псориаз
Характерные признаки:
- Чтобы правильно поставить диагноз, необходимо провести дифференциальную диагностику. Нейродермит имеет схожие признаки с псориазом, но у них есть некоторые различия.
- Бляшки при псориазе обычно возникают в местах трения одеждой (внешняя поверхность суставов)
- Если удалить псориатические чешуйки, под ними остается розовая термальная пленка. Ее легко можно травмировать. При малейшем поскабливании на поверхность выступает кровь («кровяная роса»).
Все эти симптомы отсутствуют при нейродермите у детей.
Возможные осложнения и прогноз
Прогноз при нейродермите зависит от того, сколько лет пациенту, насколько тяжело протекает заболевание, эффективны ли меры терапии. Если патология возникла у малыша, то лечение проводить легче и исход болезни благоприятный. Но с возрастом болезнь протекает тяжелее и может перерасти в хроническую форму. В этом случае придется на протяжении всей жизни заниматься лечением обострений нейродермита.
У больных часто возникают воспалительные патологии кожи, которые появляются вследствие проникновения инфекции в расчесанные ранки на месте высыпаний. Из-за развития инфекционного поражения клетки кожного покрова атрофируются. Чтобы не допустить подобных явлений, требуется своевременно лечить нейродермит у грудничка и у малышей более старшего возраста.
Прогноз заболевания очень зависит от того, в каком возрасте выявлено заболевание, и насколько эффективными оказались лечебные меры.
Нейродермит в раннем детском возрасте, возникающий из-за незрелости детского организма, лечится довольно легко – необходимо обеспечить малышу правильное питание, более позднее введение прикорма, гипоаллергенные условия существования. Лечение системными препаратами требуется крайне редко. С возрастом иммунная система ребёнка дозревает и перестаёт реагировать на аллерген.
Если заболевание проявилось в более позднем возрасте или не получило достаточного лечения, то с большой вероятностью оно станет хроническим, и лечебные меры придётся принимать всю жизнь.
Из наиболее частых осложнений нейродермита следует упомянуть воспалительные заболевания кожи – расчёсы способствуют занесению бактериальной и грибковой инфекции в область поражения, а поражённая нейродермитом кожа – отличные входные ворота для инфекции. Атрофия кожи при длительном течении может принимать довольно тяжёлые формы.
Если нейродермит у грудничка протекает тяжело, то из-за ослабленного иммунитета к этому заболеванию может присоединиться вторичная инфекция:
- Стафилококковая или бактериальная — на коже детей появляются пузыри разных размеров с прозрачной серозной жидкостью, которая через некоторое время мутнеет. Гнойные пузырьки лопаются, на их месте появляются поверхностные эрозии, корочки. У ребенка может повыситься температура. При отсутствии адекватного лечения на фоне нейродермита может образоваться хронический рецидивирующий фурункулез.
- Вирус простого герпеса — инфекционные агенты либо уже живут в организме и активизируются по причине ослабленного иммунитета, либо ребенок заражается ими от близких. Осложненный вирусом простого герпеса нейродермит проявляется повышением температуры до 40°C, интоксикацией организма, тошнотой, мышечными судорогами.
Чтобы исключить осложнения, детей необходимо своевременно водить на прием к педиатру и соблюдать все данные им рекомендации.
Важное значение для лечения болезни имеет правильное питание и соблюдение гигиены.
Самодиагностика и самолечение могут привести к инвалидности.
Как свидетельствует статистика, нейродермит у ребенка в большинстве случаев успешно поддается лечению. Тем не менее в некоторых случаях недуг приводит к развитию тех или иных осложнений.
Для начала стоит сказать, что постоянный зуд сказывается на эмоциональном состоянии ребенка. Он становится беспокойным, плохо спит, теряет аппетит. Детишки постарше нервные и раздражительные. Возможно развитие астенического состояния.
От постоянного расчесывания на пораженных участках кожи появляются царапины и язвочки. Иногда нейродермит может осложниться бактериальными и грибковыми инфекциями, которые порой с трудом поддаются лечению.
Первые признаки и симптомы
Впервые нейродермит может проявиться у ребенка в 2-3 месяца. У некоторых его впервые обнаруживают в 2 года и даже в 12-13 лет. Чем позже проявится заболевание, тем тяжелее протекает его симптоматика.
Для всех форм нейродермита характерны:
- высыпания на коже;
- сильный зуд на местах воспаления;
- вторичные высыпания в результате расчесывания;
- обезвоживание и истончение верхнего слоя кожи;
- атрофия сальных желез;
- образование кожных складок в районе границы нижнего века;
- возникновение белого дермографизма;
- образование мокнущих поверхностей, которые трудно устранить с помощью медикаментозных средств.
После снятия острых проявлений нейродермита, на местах воспаления могут остаться пигментные пятна. Долго кожа может шелушиться. При расчесывании на коже может присоединиться вторичная инфекция. Она проявляется в виде гнойничков, пузырьков, мокнущих эритем.
В запущенных случаях могут резко увеличиваться региональные лимфатические узлы, которые очень болезненны при пальпации. Среди системных признаков у ребенка можно выделить нарушение сна, раздражительность, утомляемость.
Для каждого возраста ребенка характерна своя локализация очагов воспаления:
- У грудничков характерны высыпания в области лица, волосистой части головы, реже – на сгибах конечностей.
- От 2 лет сыпь локализуется в районе голеностопов, а также лучезапястных суставов.
- В подростковом возрасте нейродермитом поражаются губы, кисти рук, запястья, места сгибов конечностей.
Симптомы болезни у грудничков сначала обнаруживаются на щечках, как при диатезе. Постепенно все щеки становятся красными, на них появляются мокнущие пятна, покрытые коричневатыми корками. Аллергическая сыпь распространяется на голову и сгибы конечностей. Если заболевание запущено, очаги могут появиться по всему телу. Не появляется сыть на ягодицах и в промежности.
Если нейродермит обнаружили в грудном возрасте, то в большинстве случаев при правильном лечении он переходит в латентную форму и к совершеннолетию проходит. Если болезнь проявила себя впервые в подростковом возрасте, то вылечить ее практически невозможно. Она будет сопровождать человека на протяжении жизни.
Диета при нейродермите у детей
Есть еще один момент, на который стоит обратить внимание. Питание детей при нейродермите является крайне важным фактором, ведь в большинстве случаев реакция иммунной системы связана с чувствительностью именно к продуктам питания. Для начала из рациона нужно исключить потенциальные аллергены. В большинстве случаев это коровье молоко (или молочные смеси для малышей, содержащие казеин), яйца (в частности, желтки), красные фрукты.
Ребенку с нейродермитом рекомендуется отказаться от сладостей. Резкие перепады уровня глюкозы в крови негативно сказываются на работе нервной системы, а повышенное возбуждение, в свою очередь, может лишь усугубить ситуацию. Более того, конфеты и прочие сладости, как правило, содержат огромное количество красителей и ароматизаторов, что также может спровоцировать аллергическую реакцию.
Профилактические мероприятия и прогнозы
К сожалению, нет специфического лекарства, позволяющего свести риск развития недуга к минимуму. Тем не менее пациенты из группы повышенного риска должны соблюдать некоторые правила, в частности исключить любые контакты с аллергеном. Детишкам нужно придерживаться той же схемы питания, что и во время лечения, исключив из рациона потенциально опасные продукты. Также рекомендуется носить одежду (особенно нижнее белье) из натуральных материалов и пользоваться качественной косметикой для ухода за кожей.
Как свидетельствует статистика, в большинстве случаев периодические вспышки нейродермита проходят к 20-30 годам, так что прогнозы для пациентов благоприятные.
Как лечить нейродермит
Лечение нейродермита у детей предполагает комплексный подход, который включает:
- применение местных и системных лекарств;
- физиотерапевтические процедуры;
- диетическое питание.
Схему лечения врач формирует с учетом тяжести протекания болезни, наличия сопутствующих патологий, причин, которые спровоцировали нейродермит, возраста, общего состояния ребенка.
Таблетки и мази
Для снятия симптомов кожного заболевания у детей применяют несколько групп препаратов:
- Антигистаминные средства в виде сиропа (Цетиризин, Хлоропирамин) — снимают зуд, отечность, успокаивают нервную систему.
- Гепатопротекторы (суспензия Фламин, Эссенциале в капсулах) — необходимы для работы печени, улучшения обменных процессов в организме.
- Успокаивающие препараты на растительной основе (настой валерианы, пустырника) — нормализуют психическое состояние, устраняют раздражительность, апатию, бессонницу.
- Пробиотики (раствор Бифидумбактерин, капли Хилак форте, Линекс) — налаживают микрофлору кишечника, улучшают работу пищеварительного тракта. Смягчают симптоматику.
- Витамины группы B, витамины А, Е — прописывают с целью скорейшего выздоровления, укрепления иммунитета, повышения сопротивляемости организма раздражителям.
- Местные препараты — в зависимости от возраста и тяжести протекания нейродермита детям назначают мази на гормональной (Гидрокортизон 1%, Адвантан, Элоком) или негормональной основе (Эплан, Скин-Кап, Бепантен). Действие наружных средств направлено на устранение зуда, шелушения, снятие отечности и покраснения, регенерацию кожных покровов. Гормональные мази оказывают более быстрое воздействие, но имеют много противопоказаний, побочных эффектов.
Соблюдение диеты
Детям и кормящим матерям при любых кожных заболеваниях назначается гипоаллергенная диета. Лечебное питание состоит из кисломолочных продуктов, свежих фруктов, овощей, диетического мяса, рыбы нежирных сортов, компотов, соков. Из меню исключают все продукты, которые способны вызвать аллергию. В их списке мед, какао, шоколад, цитрусовые, куриные яйца. Убирают еду, отрицательно влияющую на работу органов пищеварительного тракта, — жареные, соленые, сладкие, жирные блюда.
Правила ухода
Для быстрого достижения лечебного эффекта родителям малыша с нейродермитом необходимо делать все, чтобы улучшить качество его жизни:
- При купании добавлять в ванночку 1 ст. л. масла — вода сушит кожу, а растительное масло необходимо, чтобы предупредить сухость.
- Не следует ребенку надевать тесную одежду, особенно из синтетики, она не позволяет коже дышать, вызывает появление опрелостей.
- Складочки кожи грудного малыша необходимо ежедневно протирать настоем шалфея или ромашки, обрабатывать кремом Бепантен.
При кожных болезнях очень важно сформировать правильный режим дня ребенка, что положительно скажется на его нервной системе.
Ночной сон должен длиться не менее 8 часов. В режиме также должны присутствовать дополнительные часы сна в дневное время.
В качестве дополнительного лечения при нейродермите можно использовать рецепты народной медицины.
Лечение
Терапией патологии у взрослых и детей может заниматься только квалифицированный специалист. Заниматься самолечением категорически не рекомендуется. Так вы можете навредить себе еще больше. Терапия должна быть комплексной. Схема лечения подбирается индивидуально.
Как правило, назначается применение:
- антибактериальных средств;
- антимедиаторов — Фенспирида;
- глюкокортикостероидных мазей и кремов – Гидрокортизона, Бетаметазона, Преднизолона;
- мембраностабилизаторов тучных клеток – Кремниевой кислоты;
- антигистаминных препаратов – Лоратадина, Супрастина, Цетиризина, Тавегила; цитостатиков – Фторурацила, Циклофосфана;
- нестероидных противовоспалительных препаратов;
- противогрибковых средств – Дифлюкана, Кетозорала;
- иммунопротекторов – Тималина, Спленина, Метилурацила;
- седативных препаратов – Новопассита, Валерианы.
Помимо основной терапии назначается применение энтеросорбентов (черного и белого активированного угля, Повидона), пре- и пробиотиков (Бифидумбактерина, Дюфалака), витаминов и минералов. Немаловажно в терапии и применение физиотерапии: селективной фототерапии, акупунктуры, магнитотерапии, индуктотермии.
Мази и крема от атопического дерматита — неотъемлемая часть лечения, направленная на снятия симптоматики и заживления кожи. Нередко назначается применение эмолентов — кремовых, масляных косметических продуктов, способствующих смягчению дермы, ее подпитке, увлажнению, защите от пересыхания и заживлению ранок и трещин. Это могут быть Эмолиум, Топикрем
Начинать лечение атопического дерматита у детей и грудничков следует с негормональных мазей (Бепантен, Пантенол, Пантодерм, Десятин), противогрибковых ( Скин-Кап, Судокрем, Экзодерил). Только если заболевание зашло в глубокую стадию, могут быть назначены гормональные средства (Флуцинар, Преднизолон, Акридерм), да и то на короткий период.
Соблюдение диеты — залог здоровья и отличного самочувствия
Диета при атопическом дерматите кожи является способом терапии и профилактики патологии. Атопикам следует правильно питаться. С целью минимизации проявлений заболевания, а также продления периода ремиссии людям, страдающим от атопического дерматита, при составлении меню необходимо минимизировать или полностью исключить употребление:
- молочной продукции и куриных яиц,
- овощей, ягод,
- фруктов красного и оранжевого окраса,
- жирной мясной и рыбной продукции,
- копченых,
- соленых,
- жареных и острых блюд.
Не стоит также злоупотреблять специями, приправами, медом, сладостями, орехами, сахаром и солью.
Что относительно рациона беременной, то он должен включать: кисломолочную продукцию, телятину, индейку, каши на воде или обезжиренном молоке, фрукты, овощи и ягоды белых и зеленых сортов. Готовить блюда рекомендуется исключительно на пару. Помимо этого, не стоит использовать подсолнечное масло, лучше замените его рапсовым или оливковым.
Профилактика атопического дерматита
С целью предотвращения развития недуга рекомендуется: вовремя лечить различные заболевания, укреплять иммунную систему, избегать воздействия аллергенов, правильно и сбалансировано питаться, вести исключительно здоровый образ жизни.
Людям, страдающим от патологии необходимо носить хлопковое белье, каждодневно проводить дома влажную уборку, отказаться от пушистых напольных покрытий, использовать для купания очищенную воду, следить за рационом и своевременно проходить лечение.
Беременным женщинам, чьи родители страдают от атопического дерматита, также стоит быть максимально осторожными в период вынашивания плода. Полный отказ от вредных привычек, ведение исключительно здорового образа жизни, правильный рацион – все это поможет в предотвращении развития этого неприятного недуга у вашего малыша.
data-ad-format=»auto»>
Нейродермит у детей: современные методы лечения
Первое, и самое важное – соблюдение диеты с употреблением в пищу только тех продуктов, которые не вызывают обострение заболевания. Необходимо стараться избегать всех продуктов, содержащих красители, ароматизаторы, различные консерванты. Также придется ограничить употребление копченой, маринованной, жареной пищи.
- Продукты, которые вызывают обострение заболевания именно у вашего ребенка. Это могут быть стандартные компоненты рациона – шоколад, яркие фрукты и овощи, или что-то сугубо индивидуальное.
- Продукты, которые часто вызывают аллергические реакции у подавляющего большинства аллергогенных людей. Это молоко, мед, орехи, куриные яйца, какао, курица, морская рыба.
- Также следует исключить продукты, содержащие в большом количестве инициаторов аллергических реакций, так как содержат гистамин и подобные ему вещества. К ним относятся бананы, томаты, морепродукты, квашенные и маринованные продукты, шоколад, соя, шпинат, куриное яйцо.
- Продукты, которые раздражают пищеварительный тракт – острые специи, горчица, хрен, редька, редис.
- Все овощи и фрукты ярких цветов – желтые, красные, оранжевые.
- Все виды круп.
- Кисломолочные продукты, желательно домашней закваски.
- Нежирное мясо, кроме курицы.
- Овощи и фрукты светло-зеленого и белого цвета.
- Сыр.
- Растительное масло, желательно рафинированное.
- Диетические зерновые хлебцы.
К сожалению, только соблюдение диеты недостаточно для того, чтобы заболевание обострялось как можно реже.
Терапия при данной форме дерматита обязательно должна быть комплексной. Перечень препаратов определяется индивидуально, так как здесь многое зависит от степени тяжести недуга и возраста ребенка. В большинстве случаев в схему лечения включают следующие средства:
- антигистаминные лекарства, которые помогают снять отек, затормозить развитие аллергической реакции («Кларитин», «Тавегил», «Циметидин»);
- гепатопротекторы, защищающие клетки печени и улучшающие процесс очищения организм от токсинов («Карсил», «Эссенциале»);
- ферменты, помогающие наладить работу пищеварительного тракта («Мезим», «Фестал»);
- кортикостероиды, причем в большинстве случаев в форме мазей («Гидрокортизон»);
- иммуномодулирующие лекарства («Тималин», «Левамизол»);
- витамины и минеральные комплексы (выпускаются для детей разных возрастов);
- гипосенсибилизирующие препараты («Гемодез»);
- седативные лекарства, помогающие избавиться от повышенного возбуждения нервной системы (настойка корня валерианы или пустырника);
- различные мази для наружного применения, включая, например, дегтярную мазь.
Что еще можно сделать, если диагностирован нейродермит у детей? Народные средства, конечно же, существуют. Более того, домашние средства порой отлично помогают справиться с кожными высыпаниями и зудом.
- Считается, что при нейродермите помогает отвар из корня лопуха. Две маленькие ложки растительного сырья нужно заварить в стакане кипятка (кипятить на небольшом огне около 10 минут). Затем жидкость нужно остудить и процедить. Малыши принимают по 50 мл отвара (желательно делать это перед едой).
- Компрессы из отваров хвоща, коры дуба и мальвы помогают снять зуд. Можно легкими движениями протирать пораженные участки кожи ватным тампоном, смоченным в приготовленном отваре. Процедуру повторяют около 6 раз в сутки.
- Противовоспалительными свойствами обладают такие растения, как ромашка, череда и шалфей. Из них можно делать компрессы. Кроме того, отвары добавляют в воду для купаний.
Разумеется, компрессы и лекарственные отвары являются лишь вспомогательными средствами. Отказываться от медикаментозной терапии не стоит ни в коем случае.
Лечить нейродермит надо комплексным путем в течение длительного времени. Терапия предполагает соблюдение личной гигиены, прием медикаментов, посещение сеансов физиотерапии, правильное питание. В качестве дополнения применяют методы лечения народными средствами.
Правила ухода
Лечение нейродермита производится с обязательным соблюдением правил гигиены ребенка и помещения. Требуется регулярно проветривать комнату, проводить влажную уборку, устраняя все раздражители, способные усилить течение патологии.
Одежду ребенку следует подбирать просторную, не стесняющую тело. Предметы гардероба должны быть из качественных материалов, не раздражающих кожные покровы.
По рекомендации лечащего доктора больному назначаются медицинские препараты. Подбор лекарственных средств зависит от того, что стало причиной развития заболевания. Применяют местные медикаменты с противовоспалительным действием, которыми по несколько раз в день обрабатывают кожу.
Врачи советуют использовать мази, содержащие в своем составе серу, деготь, нафталан: они способствуют быстрому заживлению. Помимо наружных препаратов назначают средства для перорального приема, обладающих противоаллергенным эффектом. Также больные принимают лекарства для стимуляции работы иммунной системы и поливитаминные комплексы.
В качестве дополнения для лечения нейродермита пациентам рекомендуется посещать физиотерапевтические процедуры. Самый популярный метод физиотерапии при кожном заболевании – светолечение. Это может быть облучение простой кварцевой лампой или селективная фототерапия. Последний способ назначается при условии, что в организме больного отсутствует острое воспаление.
Доктора советуют родителям отправлять своих детей, страдающих нейродермитом, в санатории для прохождения лечения. Там есть все условия для успешного устранения патологии. В подобных учреждениях представлен полный спектр необходимых физиопроцедур.
Маленьким пациентам обязательно требуется корректировать рацион питания. В меню не должно быть продуктов, способных вызвать аллергическую реакцию, красителей и консервантов. Больным запрещается кушать острые, кислые, жирные, копченые блюда.
В рационе должны отсутствовать газированные напитки и соки в пакетах: в них содержатся вещества, усиливающих вкус и запах продукта, увеличивающие срок его хранения. Такие компоненты вредят здоровью. Детям с нейродермитом дают свежевыжатые соки: яблочный, морковный.
Для усиления эффекта от основных методов терапии нейродермита используют нетрадиционные лекарства. Они изготавливаются из целебных трав, обладающих заживляющим, противозудным, антиаллергенным действием. Из растений делают отвары для перорального приема или наружного применения.
Для каждого пациента сбор лечебных трав подбирается в индивидуальном порядке. В составе должны быть те компоненты, которые хорошо переносятся больными.
Для приема внутрь можно воспользоваться таким народным средством: сделать сбор из одинакового количества валерианы, льняных семян, корня лопуха, листьев фиалки и вахты, корня дягиля. Отделить 2 столовые ложки трав, заварить их 500 мл кипятка в термосе, дать настоятся в течение ночи. Употреблять треть стакана трижды в сутки до приема пищи.
Для примочек применяют такой рецепт: смешать в равных пропорциях корень алтея, душицу, зверобой, мяту, подорожник, ромашку, чабрец, череду, можжевельник. Настой делается так же, как и предыдущее средство, но применяют его для обработки пораженных участков кожи.
У маленьких детей (до 3 лет) проявления нейродермита могут быть обусловлены недостаточной зрелостью иммунной системы, ферментов печени и других. Поэтому при соблюдении лечебного режима и соответствующей диете могут пройти бесследно по мере взросления.
В более старшем возрасте кожные высыпания – признак того, что нейродермит станет хроническим заболеванием, и лечить его придётся всю жизнь.
Системные препараты
Системные, т. е. назначаемые в виде таблеток, а в тяжёлых случаях – инъекций, препараты играют одну из важнейших ролей в лечении нейродермита, особенно у старших детей и подростков. Многие из них разрешено принимать только после трёх лет, поэтому в раннем детском возрасте их не назначают.
Основные группы препаратов:
- Седативные (успокоительные) средства назначаются для снижения зуда, борьбы с гиперактивностью, а также бессонницей;
- Антигистаминные средства и мембраностабилизаторы воздействуют на различные этапы аллергической реакции, снижают интенсивность кожных проявлений, в том числе зуда, устраняют опасность появления других признаков гиперчувствительности;
- Противовоспалительные препараты на основе кортикостероидных гормонов в таблетках применяются при тяжёлом течении для снятия воспалительных явлений на коже;
- Витаминные комплексы, иммуномодуляторы, общеукрепляющие препараты используются для улучшения состояния пациента.
Местное лечение
Препараты для местного лечения позволяют воздействовать непосредственно на повреждённую кожу, не вызывая побочных реакций, а также допустимы для применения у детей младше трёх лет, что очень важно для предотвращения опасных форм болезни.
Используются различные кремы, мази, растворы, обладающие противовоспалительным, противозудным, действием (мази с кортикостероидами), дезинфицирующим и лёгким охлаждающим эффектом (бепантен).
Бепантен часто применяют для лечения разных видов дерматита. Здесь вы можете посмотреть фото дерматита на руках.
Не следует применять подсушивающие средства – они в этом случае приносят больше вреда, чем пользы.
Народные средства
Поскольку проблема детского нейродермита известна давно, народная медицина изобрела множество способов облегчить состояние маленького пациента. Но прежде чем применять тот или иной из них, желательно проконсультироваться с педиатром о его допустимости.
В народной медицине широко используются успокоительные и противовоспалительные травы (ромашка, мята, мелисса, шалфей) в виде компрессов и настоев для нанесения на кожу. Следует помнить о том, что для этого пригодны только водные настои, но не спиртовые настойки – они могут оказать негативный эффект как на кожу пациента, так и вызывать системное опьянение, всасываясь в кровь.
Лечение нейродермита
На данный момент не существует универсальной схемы лечения, которая может полностью избавить человека от данной патологии. Терапевтические методики, назначаемые врачом, зависят от причины, степени проявления нейродермита и индивидуальных особенностей пациента.
Диета
Любая терапия должна начинаться с диеты. Идеально, если удается определить основной аллерген, который провоцирует процесс, и исключить его. Диета также ограничивает потребление алкоголя и специй. Детей при данной патологии стараются перевести на грудное вскармливание или гидролизат.
Дисбактериоз
В периоды обострений рекомендовано устранить дисбактериоз и применять энтеросорбенты, например Энтеросгель. Использовать их на постоянной основе нецелесообразно, поскольку они не только удаляют из кишечника аллергены, но вместе с ними и все витамины и полезные микроэлементы, которые возместить достаточно сложно.
Общий режим
Нормализация общего режима подразумевает полноценный ночной сон, достаточное пребывание пациента на свежем воздухе, умеренные физические и психические нагрузки, исключающие переутомление и перевозбуждение. Терапия нейродермита у взрослых при наличии очагов поражения на ладонях и при тотальном поражении проводится амбулаторно с выдачей больничного листа.
Успокоительные препараты
При необходимости пациенту назначают курс успокоительных препаратов для борьбы с психическими либо неврологическими проблемами.
Антигистаминные препараты
Противоаллергенная схема лечения подразумевает применение антигистаминных препаратов, которые в большинстве случаев оказывают менее тормозящее действие на ЦНС, но при этом стабилизируют тучные клетки, блокируют влияние гистамина. К таким препаратам относят: Супрастин, Пипольфен, Фенистил, Кетотифен, Эбастин, Кларисенс, Осталон, Авастин, Телфаст.
Глюкокортикоиды
При тяжёлом течении процесса в периоды обострений или при наличии аллергических осложнений, например, при отеке Квинке, крапивнице, могут быть назначены глюкокортикоиды в инъекциях либо таблетках. К естественным глюкокортикоидам относят Кортизон и Гидрокортизон. К полусинтетическим – Дексаметазон, Преднизолон.
Мази
Чаще всего назначают мази с глюкокортикоидами. Их используют раз в день. Наносят мазь на очаги поражения тонким слоем, не втирают. При курсовом приёме препараты не вызывают побочного системного действия, однако при приёме в течение нескольких лет они уменьшают уровень собственной секреции надпочечников, что может привести к развитию системных побочных эффектов, например, к атрофии кожи, синдрому Иценко-Кушинга.
Препараты:
- Слабой силы: Гидрокортизоновая мазь.
- Умеренной силы: Латикорт, Лоринден.
- Сильнодействующие препараты: Кутивейт, Адвантан, Синалар, Синафлан.
Негормональные кремы и мази
Их основная задача заключается в подсушивании кожи, например, цинковая паста смягчает кожные покровы. Однако многие мази оказывают и противовоспалительный эффект, снижают зуд, заживляют. К наиболее известным препаратам системного действия относят Апилак, Глутамол, Пантенол.
Как диагностировать нейродермит?
Диагноз ставится детским аллергологом или дерматологом. Для его постановки потребуются:
- Опрос пациента (если ребенок умеет разговаривать) и его родителей.
- Внешний осмотр кожных покровов и видимых слизистых.
- Физикальный осмотр (выслушивание сердца и легких, пальпация, перкуссия).
- Изменение давления, подсчет пульса и частоты дыхания.
- Иммунологический анализ крови (выявление в крови иммуноглобулинов). Материалом для исследования является кровь из вены. По уровню IgE судят о степени тяжести болезни.
- Клинический анализ крови. Возможно повышение лейкоцитов, ускорение СОЭ и повышение эозинофилов.
- Иммунограмма. Выявляет снижение T-лимфоцитов, IgA, IgG и IgM.
- Биохимический анализ крови. По нему можно судить о состоянии печени и почек.
- Исследование кала.
- Паразитологические исследования.
- Общий анализ мочи.
- Аллергические пробы. Проводятся детям старше 4 лет. Могут потребоваться прик-тест, аппликационные накожные и капельные пробы, внутрикожные и скарификационные пробы.
- Исследование дермографизма.
- Бактериологический анализ мазка с кожи.
- Биопсия. Проводится для исключения злокачественной патологии.
- Психологическое обследование.
Как отличить от псориаза?
Псориазоподобную форму нейродермита нужно уметь отличать от псориаза. Последний чаще развивается у взрослых. При псориазе перед появлением очагов шелушения на коже образуются красные или розовые папулы. Чешуйки при данной патологии могут быть крупными (при нейродермите они мелкие). Локализация сыпи при псориазе – сгибательные поверхности конечностей, туловище и волосистая часть головы, а при нейродермите – лицо, волосистая часть головы и шея.
При псориазе чешуйки имеют серебристый цвет. Очаги высыпаний склонны к периферическому росту (часто образуются в местах травм, расчесов и потертостей). Для нейродермита это нехарактерно. Ценным отличительным признаком псориаза является наличие феноменов стеаринового пятна, терминальной пленки и кровяной росы (они определяются путем поскабливания шпателем по чешуйкам).
Нейродермит: причины
Это болезнь, природа которой носит аллергический и нейрогенный характер. Заболеванию чаще всего подвержены дети, однако им нередко болеют и взрослые. Известны очень многие провоцирующие нейродермит причины. Но каждая из них скорее является фактором риска, поскольку современная медицина пока не располагает точными сведениями, почему у одних людей она вызывает нейродермит, а у других – нет.
Геморрой в 79% случаев убивает пациента
Для взрослых людей основные провоцирующие нейродермит причины – это:
- Генетическая, наследственная расположенность. Так, если кто-то из родителей страдал теми или иными аллергическими заболеваниями, это с большой вероятностью может стать причиной возникновения нейродермита у ребенка.
- Продолжительное напряжение и перенапряжение – как умственное, психологическое, так и физическое.
- Вредные профессиональные факторы и нагрузки, вредное производство.
- Беспорядочный режим дня, нарушения сна.
- Быстро наступающая усталость, повышенная утомляемость.
- Любые заболевания системы пищеварения, ЖКТ.
- Неправильное, несбалансированное, беспорядочное питание.
- Неграмотно составленные диеты, голодание без предварительной консультации с диетологом.
- Общая интоксикация организма.
- Вредные для здоровья привычки. К таковым можно отнести злоупотребление алкоголем, прием наркотических препаратов, курение.
- Воздействие внешних факторов, вызывающих те или иные аллергические реакции. К ним относятся: шерсть домашних животных, перья птиц; сухой корм для аквариумных рыб, собак, кошек; наполнители из перьев для подушек, матрасов, одеял; некоторые средства косметики/парфюмерии; цветочная пыльца; продукты, такие как цитрусовые, некоторые орехи, мёд и прочие; консерванты, пищевые красители, добавки; некоторые медикаменты, в частности антибиотики ; моющие/чистящие химические средства и так далее.
Что касается психогенных приводящих к нейродермиту причин, то среди них самыми основными являются следующие:
- Стрессовые состояния. Психосоматическая природа заболевания, которая не вызывает сомнений, означает, что его появление связано со стрессами и негативными впечатлениями.
- Негативные, отрицательные эмоции, такие как сильное раздражение, злость, навязчивые страхи, агрессивность, стыд.
- Особенности характера, такие как чрезмерная ранимость, замкнутость и мнительность, повышенная стеснительность. Часто человек не в состоянии контролировать такие особенности собственной личности.
- Сложности, возникающие при социальной адаптации, например в новом коллективе.
Кроме того, непрерывный зуд и кожные дефекты заставляют больных зацикливаться на столь неприятном состоянии, что может усугубить течение болезни и спровоцировать вторичные последствия, опять-таки психологические. В итоге качество жизни становится еще хуже, работоспособность падает, появляются признаки депрессии. Чтобы такого не произошло, важно вовремя начать лечение.
Если у пациента диагностирован нейродермит, причины его возникновения следует установить как можно точнее. Правильно выявленная причина, по которой болезнь появилась, позволит назначить максимально адекватное лечение, приступать к которому следует немедленно.
Необходимо помнить, что для того, чтобы победить болезнь, недостаточно устранить ее причину (источник, внешний фактор) – необходимо своевременное, правильное медикаментозное лечение, возможно, дополненное одобренными врачом народными методами. Только такой подход позволит свести к минимуму последствия болезни и избежать возможных осложнений, которые могут быть весьма серьезными.
Причины появления нейродермита у ребенка
К предрасполагающим факторам развития заболевания относятся:
- Генетическая предрасположенность. В основе развития нейродермита (атопического дерматита) лежит неадекватный иммунный ответ. В организме ребенка вырабатываются антитела (иммуноглобулины класса E), которые обусловливают аллергическую реакцию.
- Отягощенный семейный анамнез. Болезнь чаще обнаруживается у детей, чьи родители имеют аллергическую патологию.
- Мутации.
- Нарушение высшей нервной деятельности. Обострению нейродермита способствует стресс. На фоне него нарушается координация нервных процессов.
- Наличие экссудативно-катарального диатеза. Это аномалия конституции, при которой имеется склонность к лимфопролиферации, поражению кожи и нарушению иммунного ответа.
- Наличие другой аллергической патологии (конъюнктивита, астмы, сенной лихорадки, ринита).
- Хронические заболевания органов пищеварительного тракта (дискинезия, панкреатит, гастродуоденит).
- Патология ЛОР-органов (синусит, хронический тонзиллит).
- Ферментопатии.
- Контакт с аллергенами. Ими могут быть продукты питания, низкоадаптированные молочные смеси, пыль, клещи, шерсть животных, пыльца растений, пищевые добавки, средства по уходу за ребенком (примочки, присыпки, крема), средства бытовой химии (стиральный порошок), плесень, перхоть, медикаментозные средства и микробы. Они вызывают сенсибилизацию организма.
Нейродермит у младенцев
У грудничка нейродермит может быть вызван отказом матери от грудного вскармливания, неправильным (ранним) введением прикорма, перекармливанием ребенка, инфекционными заболеваниями, тяжелой беременностью (внутриутробной гипоксией, внутриутробной инфекцией, угрозой выкидыша).