Родители грудничков нередко сталкиваются с такой болезнью, как пеленочный дерматит. Чтобы как можно быстрее избавиться от неприятного заболевания, нужно вовремя обнаружить симптомы и обратиться к педиатру.
Это поможет предотвратить дальнейшее распространение воспалительного процесса по телу и ухудшение самочувствия малютки. О том, какие бывают симптомы и лечение пеленочного дерматита у детей, что красноречиво показывают фото пациентов, и пойдет речь в данной статье.
Симптомы
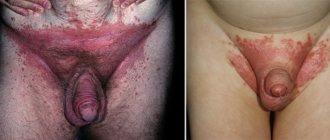
Пеленочный дерматит (специалисты называют его также «эритема ягодиц») по классификации заболеваний МКБ-10 имеет код L22. Симптомы заболевания понятны даже неспециалисту:
- воспаление на ягодицах и половых органах;
- покраснение и шелушение;
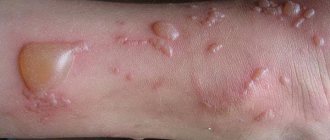
- в трудных случаях – мокнущие участки, ранки, прыщики;
- болезненные ощущения при прикосновении;
- жжение, зуд;
- общее тревожное состояние – слезы, капризы.
Важный момент: кожа воспалена в тех местах, где она соприкасается с памперсами и подгузниками.
Если аналогичные признаки проявили себя в других местах (например, на щеках, за ушками), велика вероятность, что речь идет не о пеленочном дерматите, а о каком-то ином заболевании. Значит, нужно обратиться за помощью к доктору.
Без медицинской помощи не обойтись и в том случае, если родители не в состоянии самостоятельно справиться с проблемой: запущенный пеленочный дерматит способен превратиться в хронический или послужить толчком к какому-то иному, более серьезному кожному заболеванию.
У грудничков, находящихся на искусственном вскармливании, особого контроля требует кожа возле заднего прохода, так как стул у таких малышей отличает более сильная щелочная реакция, а выделения опасно раздражают нежные кожные покровы младенца.
Видео с полезными советами родителям от Союза педиатров России:
Профилактика
Как только подгузник загрязняется старайтесь его менять.
Какие меры нужно предпринять, чтобы избежать появления дерматита от ношения памперсов:
- Полностью отказаться от присыпки.
- Не применять пеленки и марлевые подгузники.
- Допускается использование мази под подгузник либо крема на основе декспантенола.
- Покупая памперсы, надо учитывать пол младенца. Компании-производители, как правило, усиливают впитывающие способности изделий в зонах, быстрее всего промокающих у мальчиков и девочек.
- Не забывайте давать малютке витамин D, по меньшей мере, пока ему не исполнится 3 года. Дефицит этого витамина ослабляет иммунную систему и повышает потоотделение, ввиду чего может развиться пеленочный недуг.
- Подгузник всегда должен оставаться сухим. Как только он загрязняется или намокает, тут же меняйте его.
- Проявления памперсного дерматита зависят и от особенностей питания. Ярко выраженная симптоматика свойственна малышам, которые находятся на искусственном вскармливании. Это объясняется другой кислотностью каловых масс, образующихся у грудничков, которые питаются смесями. В идеале показано естественное кормление – оно играет очень важную роль в развитии ребенка до года, формировании крепкого иммунитета. Если нет такой возможности, нужно, по крайней мере, внимательно отнестись к выбору питания для ребенка. Желательно подобрать полностью адаптированную смесь для малышей от полугода и частично адаптированную для детей от 6 месяцев.
Не пренебрегайте профилактическими мерами, ведь гораздо проще предотвратить раздражение от памперсов, чем лечить его.
Причины возникновения
Малыши для этого заболевания – легкая добыча: их кожа очень нежная, иммунитет недостаточно силен, функции терморегуляции еще несовершенны.
Кроме того, у многих малышей отмечена аллергия либо предрасположенность к ней, что делает кожные покровы еще более уязвимыми.
Непосредственные причины возникновения пеленочного дерматита следующие:
- «парниковый эффект» — высокие температура и влажность под подгузником;
- отсутствие доступа воздуха к коже под пеленками и подгузниками;
- трение их, а также одежды о тело (особенно часто это происходит, если родители ошиблись с размером памперса или неправильно его надевают);
- наличие в моче и кале различных раздражающих компонентов (например, аммиака, солей);
- неудачно подобранные крем, присыпка, вызывающие на коже младенца воспаления;
- инфицирование патогенными микроорганизмами, грибками.
По мнению специалистов, гигиена – главное в уходе за малышом.
Болезнь не заставит себя ждать, если родители подолгу держат малыша в мокрых пеленках, редко меняют памперсы, не утруждают себя стиркой одежды, а лишь подсушивают ее, нерегулярно организуют для ребенка водные процедуры.
Профилактика заболевания
Важную роль в профилактике пеленочного дерматита играет информирование врачом членов семьи о различии ухода за здоровой кожей и лечения уже развившегося заболевания. Профилактические меры включают следующие действия:
- тщательная гигиена – мытье кожи теплой водой (при необходимости можно использовать мягкое мыло),
- частая замена подгузников,
- при каждом переодевании позвольте коже отдохнуть в течение нескольких минут,
- применение мазей или кремов, которые должны соответствовать критериям, рекомендованным для профилактического ухода за кожей под подгузником: обеспечение оптимальной гидратации, простая композиция, отсутствие лишних ингредиентов, отсутствие в составе токсичных веществ, отдушки, консервантов, дезинфицирующих компонентов, клиническая эффективность и безопасность средства была научно доказана у детей.
Стадии
У новорожденного дерматит может проходить три стадии развития.
Первая (она считается наиболее легкой) заключается в незначительном покраснении от подгузников, захватывающем ограниченные участки кожи.
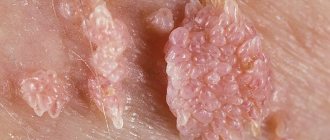
Вторую стадию характеризуют потертости, опрелости на попе и в паху, в трудных случаях – инфицирование болезнетворными микроорганизмами.
Третья стадия – это период выздоровления. Если удалось избежать осложнений, инфицирования, а лечение выбрано правильно, ребенок идет на поправку быстро, опрелости излечиваются уже через три дня.
Основные симптомы и лечение токсидермии описаны в этой статье. Узнайте больше!
Перечень эмолентов при атопическом дерматите у детей найдете в данном материале.
Питание при себорейном дерматите на голове (меню диеты) рассмотрено здесь: https://udermatologa.com/zabol/derm/seb/menyu-diety-pri-seboree-kozhi-golovy-i-litsa/
Клиническая картина заболевания
Характерные кожные высыпания возникают в местах, где кожи касается мокрый подгузник или пеленка — в области ягодиц, бедер, половых органов. При пеленочном дерматите симптомы и лечение зависят от стадии патологического процесса. Первой свойственно незначительное покраснение кожных покровов, слабо выраженная сыпь, сухость и шелушение кожи. Отличительный признак пеленочного дерматита средней степени тяжести — появление пустул, волдырей, инфильтратов. Развивается она при непрерывном воздействии провоцирующих факторов. На третьей стадии на коже появляются мокнущие язвы и крупные инфильтраты. Из-за нестерпимого зуда поведение ребенка меняется в худшую сторону — он становится капризным, плохо спит и постоянно плачет.
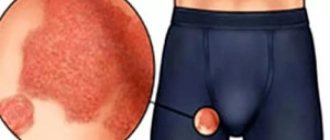
Признаки могут появиться при смене марки подгузников или косметических средств
Неприятные ощущения усиливаются при выполнении гигиенических процедур, способствовать усугублению патологии может и тугое пеленание. Нередко на фоне изъязвления кожи происходит развитие бактериальных инфекций. Это способствует возникновению гнойничковых высыпаний и неприятного запаха. Если заболевание сопровождается признаками пищевой аллергии и расстройства пищеварения, необходимо провести анализ микрофлоры кишечника. Как лечить пеленочный дерматит?
Виды
Различают несколько видов пеленочного дерматита, каждый из которых требует особого подхода к лечению.
Бактериальный
Бактериальную форму заболевания классифицируют как осложнение, наступившее у ребенка, страдающего пеленочным дерматитом.
В этом случае организм малыша атакуют различные бактериальные инфекции, симптомы этих заболеваний выявляет врач и подбирает наиболее эффективное лечение.
Кандидозный
Воспаление концентрируется в паху и в области промежности. Цвет пораженных поверхностей ярко-красный.
Этот вид дерматита – мокнущий, хотя имеются и сухие воспаленные шелушащиеся участки.
Если не начать вовремя лечить заболевание, его возбудители могут проникать в организм, осложняя состояние маленького человека.
Кандидозный пеленочный дерматит требует специфической терапии, врачи прописывают пациенту мазь Кетоконазол, Миконазол и другие.
Подбирать средства без участия педиатра нельзя, так как они могут оказаться недостаточно эффективными. Но даже в этом случае на быстрое лечение рассчитывать не приходится, оно может продлиться месяц.
Грибковый
Когда по прошествии 3-4 суток лечение пеленочного дерматита остается безрезультатным, воспаление не проходит, велика вероятность того, что у малыша – грибковый пеленочный дерматит.
Если такой диагноз поставлен, врач назначает маленькому пациенту антимикотические (противогрибковые) лекарства. Могут быть рекомендованы Клотримазол, нистатиновая мазь.
Предостерегая от самолечения, врачи напоминают, что антибиотики на дрожжевые грибки не оказывают никакого воздействия.
Если в ситуации с грибковым пеленочным дерматитом сделать ставку на этот вид лекарственных препаратов, болезнь начнет прогрессировать, воспаление усилится, появятся ранки и пузырьки.
Интертриго
Этот вид дерматита является следствием трения кожи о кожу. Появляются легкие потертости, которые воспаляются, вступая в контакт с мочой.
Отличить этот вид заболевания от других можно по характерной желтизне, которая покрывает воспаленные участки кожи.
Импетиго
При этом виде пеленочного дерматита, который считается стафилококковым, воспаляется кожа на бедрах, ягодицах и внизу живота.
Заболевание развивается по двум сценариям: с наличием пузырей (буллезная форма) и без них, но с рубцами и корочками желтоватого оттенка.
Дерматит на попе у ребенка и взрослого: симптомы, причины и методы лечения
Дерматит на попе — это неприятное явление, с которым может столкнуться любой человек вне зависимости от возраста. Высыпания проявляются по-разному, но доставляют значительный дискомфорт. Для лечения дерматита нужно обращаться за помощью к врачу и только потом использовать народные методы.
- Причины
- Симптомы
- Терапия Медикаментозная терапия
- Народные средства
Причины
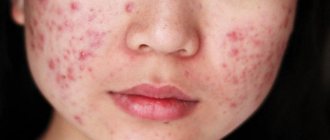
Дерматит на ягодицах имеет свои причины для появления. У младенца высыпания чаще всего называют пеленочным дерматитом, для обозначения раздражения кожи у взрослых можно встретить названия атопический и аллергический.
Факторы, влияющие на появление сыпи и зуда:
- наследственность,
- нарушенное питание (авитаминоз, токсины),
- запревание и запотевание кожи в одежде из грубой ткани,
- возникновение аллергической реакции на стиральный порошок или синтетическое нижнее белье,
- раздражение у лежачих больных из-за отсутствия проветривания, опрелостей или недостаточной гигиены,
- нарушение приема гигиенических процедур,
- малоподвижный и сидячий образ жизни,
- продолжительный прием сильных гормональных препаратов или антибиотических средств,
- хроническая форма заболеваний системы пищеварения,
- наличие избыточного веса,
- аллергическая реакция на подгузники и недостаточная гигиена у маленьких детей.
Эти факторы способствуют появлению высыпаний на ягодицах. В некоторых случаях для устранения проявлений достаточно исключить причину проблемы.
Симптомы
Симптомы зависят от формы дерматита и источника поражения:
- Контактная разновидность отличается появлением отека тканей, зуда, болевыми ощущениями в случае соприкосновения с фактором, вызывающим аллергическую реакцию.
- Бактериальная форма проявляется в виде небольших пузырьков, содержащих гной. Отличается высокой болезненностью.
- Грибковый дерматит выглядит как белый налет со значительным шелушением верхнего участка кожи. Заболевание развивается на почве низкого иммунитета.
- Атопический — выражается сильным зудом, высыпаниями и покраснениями. Медики считают симптомы этой формы сходными с признаками нейродермита.
- Вирусный — осложнение прошедшего заболевания. Проявления зависят от разновидности инфекции.
На фото видны явные отличия атопической формы (слева) и заболевания бактериальной природы.
Считается, что если признаки ягодичного дерматита не проходят в течение 3 дней, даже после исключения возможных источников раздражения или повышенного уровня гигиены взрослого или ребенка, нужно обратиться к дерматологу.
Терапия
К лечению дерматита нужно приступать сразу же после появления первых симптомов. Особенно важно обращать внимание на патологию, если поражение кожи наблюдается у маленького ребенка, который не может позаботиться о себе самостоятельно.
Первые этапы доврачебной помощи:
- устранение раздражающего фактора (нижнее белье, применяемые косметические средства),
- замена синтетического белья на хлопчатобумажное,
- выбор свободной одежды для снижения контакта с пораженными областями кожи,
- изменение рациона (уменьшение количества острой, жирной или токсичной пищи),
- прием противоаллергических препаратов,
- применение негормональных лекарственных средств,
- использование народных рецептов снятия зуда и раздражения.
Терапия дерматита — это комплекс мероприятий для улучшения внешнего и внутреннего состояния кожи. Для быстрого и эффективного лечения рекомендуется проконсультироваться со специалистом.
Медикаментозная терапия
Зачастую устранение симптомов дерматита затягивается по причине того, что пациенты слишком поздно обращаются к врачу. Игнорирование проблемы может привести к переходу раздражения в область бедер и дальше.
Если болезнь затронула маленького ребенка, то требуется обеспечить длительный контакт кожи с воздухом и применять мази.
Обычно врач назначает такие препараты:
- Для устранения зуда и жжения — Тавегил, Кларитин, Супрастин. Эти средства рекомендованы для снятия симптомов аллергии при высыпаниях на других участках кожи.
- В некоторых случаях применяется терапия с использованием гормональных лекарственных средств. К ним относятся Акридерм, Синафлан, Дипросалик.
- Если болезненные ощущения или зуд не дают человеку уснуть, рекомендуется использование слабых успокоительных средств: Ново-Пассит, Персен, Глицин, спиртовые настойки или таблетки пустырника и корня валерьяны. Эти препараты содержат натуральные компоненты, и их действие не вызывает привыкания у пациентов.
Народные средства
Народная медицина предлагает множество рецептов для устранения признаков дерматита не только в области ягодиц, но и по всему телу. Их действие основано на применении натуральных компонентов и мягком влиянии на организм человека.
- Цветки ромашки. Необходимо залить 4 столовые ложки сухой ромашки 2 л воды. Средство прогревают на маленьком огне четверть часа. После процеживания через марлю отвар добавляют в воду для приема ванны.
- Кора дуба. Столовую ложку измельченной коры заливают стаканом воды. Смесь прогревают на маленьком огне 20 минут. Процеживают отвар через марлю и добавляют в ванну.
- Листья череды. На столовую ложку сушеного растительного сырья потребуется стакан воды. Емкость с отваром держат на маленьком огне четверть часа. Отфильтрованное лекарство выливают в воду во время водных процедур.
- Березовые почки. Рецепт приготовления и применения аналогичен предыдущему.
- Тыква. Тампон, пропитанный соком, или мякоть тыквы необходимо приложить к пораженному участку кожи. Процедуру продолжают 20 минут, рекомендуется повторять ее 4 раза в сутки. Можно чередовать через день с применением алоэ по той же технологии.
- Масло прополиса. Измельченный продукт смешивают с подсолнечным маслом в пропорции 1:4, нагревают в духовке 45 минут. Переливают в стеклянную емкость. Смачивают тампон и прикладывают к пораженному участку кожи 2 раза в сутки.
Описанные средства позволяют снизить зуд, раздражение и уменьшить развитие воспалительного процесса в тканях. Однако не стоит забывать о том, что эти методы при сильных высыпаниях эффективны только как вспомогательная терапия.
Если у человека наблюдаются симптомы, относящиеся к поражению грибком или бактериальной инфекцией, народных рецептов может оказаться недостаточно и самолечение только оттянет момент выздоровления. Для лечения сильных проявлений заболевания необходимо обратиться за помощью к врачу.
Дерматит в области ягодиц — это неприятное явление, от которого не застрахован ни один человек. Для лечения недуга используют седативные и противоаллергические средства, а также методы народной медицины. Основной задачей терапии является уменьшение проявлений заболевания и улучшение общего состояния кожи человека в пораженной области.
Оцените свои шансы против коронавируса. Пройдите наш тест
Внимание!
Администрация сайта советует вам не заниматься самолечением, и в любых спорных ситуациях обращаться к врачу.
Источник: https://fr-dc.ru/kozhnye-zabolevaniya/prichiny-poyavleniya-dermatita-na-pope-i-osobennosti-lecheniya
Диагностика заболевания
Для постановки диагноза врачу бывает достаточно визуального осмотра пациента и опроса мамы. Что делать, если есть подозрение вторичного инфицирования? Провести более глубокое, лабораторное обследование.
Обычно педиатр отправляет на исследование бактериологический посев материалов (их берут с воспаленных участков кожи), рекомендует сделать анализы крови и кала (на дисбактериоз).
Полученные данные дают возможность установить возбудителя болезни и подобрать лучшее средство борьбы с ним.
Предлагаем ознакомиться с мнением доктора Комаровского о методах лечения пеленочного дерматита:
Лечение
Проявления пеленочного дерматита схожи с другими болезнями кожи – аллергией, развивающейся на то или иное средство для ухода за кожей младенца (салфетки, мыло, гель для купания), потницей, атопическим воспалением.
Поэтому прежде чем лечить воспаленную кожу, лучше посетить педиатра. Послеуточнения диагноза врач порекомендует оптимальные средства для лечения пеленочного дерматита. А при запущенном воспалении, осложненном инфекцией, дополнительно потребуется провести лабораторное исследование соскоба для определения вида возбудителя. И только после этого можно будет подобрать оптимальную медикаментозную терапию.
Лечение пеленочного дерматита у грудничков обычно проводится местными фармакологическими средствами. Но, кроме этого, в период терапии важно правильно ухаживать за воспаленной кожей. В ином случае медикаментозная терапия может оказаться нерезультативной.
Медикаменты
Лечение пеленочного дерматита у новорожденных при 1 и 2 степени воспаления рекомендуется проводить следующими препаратами:
- Деситин. Мазь на основе оксида цинка дополнительно содержит белый вазелин, тальк, рыбий жир. Оказывает противовоспалительное, антисептическое, адсорбирующее, вяжущее и подсушивающее действие. За счет вспомогательных компонентов после нанесения средства на коже образуется защитная пленка, предохраняющая от раздражения влажными подгузниками или пеленками. Кроме пеленочного, назначается при других видах дерматита, потнице, легких ожогах. Мазь наносится на раздраженную кожу трижды в день, при необходимости кратность обработки увеличивается.
- Драполен. Крем на основе цетримида и бензалкония хлорида оказывает выраженное антисептическое действие. Эффективен при дерматите, легких ожогах и обветривании кожи. Не назначается при повышенной чувствительности к компонентам, в редких случаях может вызывать аллергические реакции. При дерматите обработка кожи кремом проводится при каждой замене подгузника.
- Бепантен (Пантенол, Пантодерм). Лекарство на основе декспантенола характеризуется противовоспалительным и выраженным регенерирующим действием. Выпускается в форме мази и крема. Крем лучше использовать для профилактического ухода, а мазь применяется для лечения воспаления. Препарат наносится на поврежденную кожу после каждой замены подгузника.
При тяжелом поражении кожи назначают гормональные кремы и мази на основе глюкокортикостероидов. Эти сильнодействующие средства быстро купируют воспаление и облегчают симптомы болезни. Однако они имеют массу противопоказаний, возрастные ограничения, могут вызывать тяжелые побочные реакции. Поэтому лечение подобными средствами проводится только по назначению и под контролем доктора.
Выбор того или иного фармакологического средства проводитсяс учетом характера течения воспалительных процессов:
- при влажном воспалении, сопровождающемся мокнутием очагов, применяются средства в форме крема, поскольку они обладают легким подсушивающим эффектом;
- при сухой форме, сопровождающейся шелушением, формированием сухих корочек, используются жирные и плотные по консистенции мази.
При лечении пеленочного дерматита недопустимо использовать крем или мазь одновременно с присыпкой. Комочки, формирующиеся при соединении этих двух лекарственных форм, еще больше раздражают воспаленную кожу.
Правила ухода
Чтобы ускорить выздоровление, нужно обязательно соблюдать правилаухода за кожей:
- своевременно менять подгузники;
- после каждой замены подгузника обмывать область ягодиц, промежности и бедер теплой водичкой или неконцентрированным раствором фурацилина;
- для водных процедур не использовать детское мыло и гели (они еще больше раздражают воспаленную кожу);
- после водных процедур кожу осторожно промокать полотенцем, не тереть;
- обеспечить доступ воздуха к воспаленной коже, проводить воздушные ванны по 20-30 минут несколько раз в день.
Народные средства
Чтобы быстрее вылечить пеленочный дерматит у новорожденных, медикаментозную терапию можно дополнить нетрадиционными методами.
- Во время лечения полезно купать малыша в отваре череды и ромашки – они помогут уменьшить воспаление, болезненность, зуд. Однако эти средства эффективны при мокнущих воспалениях, поскольку обладают подсушивающими свойствами.
- Если поражение кожи сопровождается сильной сухостью, шелушением, формированием корочек, лучше использовать настой овса. Для его приготовления необходимо 2 столовые ложки овса заварить стаканом кипятка, настоять 40-50 минут, процедить. Готовое средство при купании ребенка влить в ванночку.
- Масло зверобоя также помогает при сухой форме воспаления. Для его приготовления необходимо 2 столовые ложки сухой травы смешать с 150 мл растительного масла. Смесь протомить на водяной бане полчаса, остудить. Готовым составом протирать воспаленные очаги 2-3 раза в день.
Лечение пеленочного дерматита у детей
Для начала несколько общих рекомендаций:
- если дерматит мокнущий, хорошо помогут подсушивающие мази или присыпка;
- если в месте покраснения образовались ранки и трещинки, нужна мазь, ускоряющая регенерацию кожных покровов;
- для обработки воспаленной поверхности нельзя применять одновременно и присыпку, и крем;
- против пеленочного дерматита нельзя использовать гормональные мази (к ним, например, относится такое эффективное средство как Адвантан);
- очень хорошо помогают регулярные воздушные ванны (их настоятельно рекомендует известный педиатр Комаровский) продолжительностью по 10-15 минут.
Помощь препаратов
Невозможно быстро вылечить пеленочный дерматит без использования медицинских препаратов – мазей, лосьонов, кремов.
Перед их применением проводят небольшую подготовительную работу: протирают воспаленные места тампоном, смоченным в целебном отваре ромашки, череды, какого-либо иного лекарственного растения, а затем, чтобы подсушить кожу, организуют для малыша воздушную ванну.
Комплекс причин появления дерматита
Мамы с опытом хорошо знают, что опрелости являются наиболее серьезными моментами, которые приводят к серьезным последствиям и образуются под подгузниками. Это широко распространенный пеленочный дерматит. В последние двадцать – тридцать лет практически каждый новорожденный и малыш раннего возраста в той или иной степени сталкивался с этим заболеванием. Хорош или плох уход за ребенком, эта неприятность может посетить всех, вне зависимости от ухода и его тщательности.
Данное заболевание проявляется в виде раздражения кожи на промежности и в районе заднего прохода. Часто сыпь и покраснение могут распространяться на ягодицы, верхнюю часть ножек и живот ребенка, вызывая у малыша неприятные ощущения, что сказывается на его общем состоянии здоровья.
Идеальные условия для развития дерматита обеспечиваются особенностями детского организма — незрелостью эпителиального слоя, тонкостью эпидермиса, неразвитостью соединительных тканей, недостаточной увлажненностью, частым появлением микротравм, несовершенством систем защиты и терморегуляции. Риск возникновения дерматита повышается при наличии подобного заболевания у кого-либо из родственников. Способствует его развитию предрасположенность к аллергическим реакциям и дисбактериоз кишечника, сопровождающийся диареей. Чаще всего пеленочный дерматит диагностируется у детей первого года жизни. Основной причиной его возникновения считается несоблюдение гигиенических правил.
К пеленочному дерматиту может привести длительное нахождение в загрязненной пеленке
Пеленочный дерматит у ребенка может возникнуть под воздействием ряда внутренних и внешних факторов. К физическим относятся: длительное нахождение в загрязненных пеленках или подгузниках, трение одежды, повышение температуры тела. Химическими раздражителями считаются: моча, кал, пот, пищеварительные ферменты, частицы желчи, повышение рН кожных покровов при контакте с фекалиями. Пеленочный дерматит нередко является последствием бактериальных и грибковых инфекций.
Развитию заболевания способствует длительный контакт кожи с продуктами жизнедеятельности ребенка. Пребывание в помещениях с высокой влажностью и температурой создает идеальные условия для активизации микроорганизмов. Связь грибковых инфекций с дерматитом доказана многочисленными исследованиями. В испражнениях большей части детей, имеющих признаки пеленочного дерматита, обнаруживаются грибы рода Кандида. Однако не стоит путать эту патологию с кандидозом. Последний является достаточно опасным заболеванием, требующим незамедлительного лечения, отличающегося от схем терапии пеленочного дерматита. Речь идет лишь о том, что наличие грибка считается провоцирующим фактором, приводящим к возникновению кожных высыпаний.
Правильное использование подгузников не вредит здоровью
Риск развития дерматита повышается при прохождении антибактериальной терапии. Вместе с патогенными антибиотики уничтожают и полезные бактерии, что способствует усиленному размножению грибков. Кожные высыпания могут появляться при неправильном питании ребенка — дефиците в рационе биотина и цинка. Развитию заболевания способствуют и врожденные аллергические реакции — атопический дерматит, акродерматит.
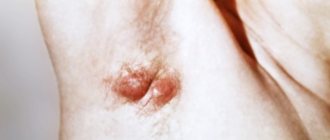
Пеленочный дерматит у новорожденного – весьма распространенное воспаление, возникающее от длительного ношения памперса. Обычное место локализации может быть не только под поверхностью подгузника, естественные складки кожи также вполне подвержены дерматитам. У малышей очень нежными являются кожные покровы следующих частей тела:
- Область вокруг шеи;
- Складки под подбородком;
- Тонкая кожа подмышечных впадин;
- Складки паховой зоны.
Необходимо учитывать, что пеленочный дерматит педиатры считают весьма болезненным явлением. Основной круг причин появления дерматита напрямую связан с тем, что нежная и очень ранимая кожа младенца медленно, весьма трудно, болезненно проходит адаптацию к этому достаточно жесткому миру и его новым условиям. Тем не менее комплекс причин включает следующие моменты.
Кал, моча, пот в парниковых условиях подгузника приводят к серьезному раздражению кожных покровов
- Низкий уровень вентиляции приводит к постоянному намоканию кожи.
- Кал, моча, пот в парниковых условиях подгузника приводят к серьезному раздражению кожных покровов.
- Механические раздражения от постоянного ношения подгузника, белья или одежды.
- Снижение иммунитета и реакции аллергического характера.
- Присутствие бактериальной или грибковой инфекции.
- Обострение дерматита или его появление происходит после обязательных прививок, если малыш болеет вирусными инфекциями, мать или ребенок проходит курс терапии антибиотиками.
- Введение прикорма и определенных продуктов, попадание в молоко матери элементов тех или иных пищевых продуктов и медикаментов обычно является достаточно серьезной причиной для появления дерматита, причем хронического характера.
О начале заболевания сигнализирует незначительное покраснение кожи в области половых органов и ягодиц. Если ничего не предпринять, кожа в этих местах приобретает ярко-красный цвет, и почти сразу на ней образуются микротрещины и язвочки. Все эти процессы сопровождаются жжением, зудом и болью. Ребенок становится капризным, плачет, даже когда находится на руках у мамы, поскольку при соприкосновении раздражаются кожные покровы.
Бессонные ночи приводят к тому, что ребенок перестает нормально питаться, теряет в весе, он становиться подверженным другим заболеваниям. Поэтому вопрос о том, чем лечить пеленочный дерматит, становится главным для родителей, которые заметили малейшие изменения в состоянии кожи ребенка. В группе риска находятся:
Причиной возникновения может быть неправильное ношение памперса
- пищевые аллергики;
- дети, имеющие избыточный вес;
- малыши с нарушениями в работе эндокринной системы;
- светлокожие дети.
Причиной возникновения пеленочного дерматита может быть неправильное ношение памперса, длительное использование одного подгузника, недостаточная гигиена кожи ребенка. Заболевание может проявляться у взрослых, которые прикованы к постели или используют подгузники по состоянию здоровья.
Признаки заболевания
Признаки пеленочного дерматита могут появиться при смене марки подгузников или косметических средств. Они могут возникнуть непосредственно после надевания одноразовых трусиков, применения мыла, защитного крема. Пеленочный дерматит может появиться при использовании подгузников неподходящего размера — слишком свободные или тесные натирают нежную кожу ребенка, способствуя ее травмированию. Раздражению может способствовать применение ароматизированного мыла и средств для стирки.
Развитию заболевания способствует длительный контакт кожи с продуктами жизнедеятельности ребенка
Некоторые мамы считают, что использование одноразовых подгузников способствует развитию пеленочного дерматита. Однако это мнение специалисты считают неправильным. Правильное применение этого удобного гигиенического средства снижает риск повреждения кожных покровов. Они хорошо впитывают мочу и жидкий стул ребенка, сокращая время воздействия провоцирующих факторов. Профилактика пеленочного дерматита заключается в правильном подборе гигиенических и косметических средств, регулярной смене подгузников.
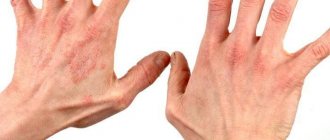
Как лечить раздражение кожи от памперсов у взрослых
Кожные раздражения — не редкость у лежачих больных. Справляются с ними как народными методами, используя отвары целебных трав, так и медикаментозными.
При памперсном дерматите используют мази с ланолином, оксидом цинка. Мазь Левомеколь, например, эффективна против пролежней, потницы, опрелостей.
Если надо избавиться от грибковых инфекций, можно воспользоваться Миконазолом, Батрафеном. В борьбе с патогенной флорой эффективен Банеоцин.
Полезны воздушные ванны: с больного надо снять памперс, белье, под которыми на коже имеются воспаления, и дать человеку возможность полежать без них некоторое время.
И, конечно, важен регулярный уход за больным, соблюдение требований гигиены.
Причины, симптомы и лечение народными средствами атопического дерматита у детей представлены в нашей публикации.
Состав крема с гиалуроновой кислотой Скин-Актив, отзывы о применении, а также аналоги найдете в следующем материале.
Методы лечения
Начинать лечить пеленочный дерматит у ребенка надо с неукоснительного соблюдения гигиены при уходе за детьми. Нужно часто менять подгузник, не допуская его вздувания и переполнения. После того как ребенок покакал, непременно нужно подмыть его теплой водой с мылом и поменять подгузник. Большую пользу оказывают воздушные ванны, так что надо периодически снимать с малыша памперс, позволяя чувствительной коже дышать.
СПРАВКА. Нередко для решения вопроса, как вылечить в домашних условиях этот недуг, достаточно просто соблюдать гигиенические правила и чаще снимать памперс.
Большую пользу оказывают воздушные ванны.
Если область поражения охватывает большую площадь, здесь уже не обойтись без посещения врача-педиатра. Специалист назначает медикаменты, руководствуясь при этом принципом «влажное сушим, сухое увлажняем». Так что при мокнущих сыпях и экземах, как правило, выписывают подсушивающие препараты от пеленочного дерматита и опрелостей у детей вроде мази «Деситин» либо препарата «Циндол». Сухие участки дермы лечат кремами, оказывающими противовоспалительное и увлажняющее действие, такими как «Драполен», «Бепантен» и детский «Пантенол».
Если доктор выяснит, что добавилась еще и грибковая инфекция и речь идет о таком заболевании, как кандидозный дерматит, он может порекомендовать «Клотримазол» либо нистатиновую мазь. Если возникло осложнение бактериального характера, помогут антибиотические мази. Быстрый эффект в таких случаях оказывает тетрациклиновая мазь и «Банеоцин».
Препараты от аллергии на памперсы в основном не прописывают. Если симптомы не проходят на протяжении 7 дней, невзирая на лечебные меры, педиатр может назначить гормональные препараты, скажем, «Адвантан». Можно прибегать и к методам народной медицины. Врачи разрешают подмывать кроху ромашковым отваром при влажной сыпи и смазывать сухие участки маслом облепихи.
ВАЖНО! Запрещается наносить на пораженные участки йод, раствор бриллиантовой зелени, присыпку, подмывать малыша в воде с добавлением марганцового раствора. Во избежание присоединения инфекции нельзя удалять подсохшие корочки вручную.
Профилактика памперсного дерматита
Профилактические меры начинаются буквально с покупки памперса. Очень важно подобрать его по размеру, для этого надо знать вес больного – только в этом случае в аптеке вам предложат именно то изделие, которое требуется. Если же памперс окажется тесен, он однозначно будет натирать кожу.
Обращайте внимание на качество этого изделия: желательно, чтобы памперсы были с абсорбирующим слоем, который не только быстро поглощает жидкость, но и превращает в гель.
Среди других профилактических мер:
- забота о чистоте и сухости кожи;
- частая смена памперсов (надевать их нужно только на подсохшую кожу);
- обработка кожи после дефекации специальными лосьонами, маслами и кремами;
- использование белья из натуральных, а не синтетических волокон;
- стирка качественными, гипоаллергенными порошками;
- регулярные воздушные ванны.
Если кому-то подобные профилактические меры кажутся излишними, вспомните совет, который не устают повторять врачи: лучше потратить время и силы на профилактику, чем бороться (трудно, не всегда успешно) непосредственно с болезнью.
Отзывы
Рита Г.: «У дочки кожа сильно покраснела в паху – грешили на аллергию, на детское питание, потом на памперсы (те ли купили и нет ли аллергии на них). В общем, долго не могли понять, что это такое. А доктор молоденькая все экспериментировала – одно средство, другое… Однажды попали на прием к другому педиатру, она порекомендовала Банеоцин. Наконец-то вздохнули с облегчением: помогло».
Надежда С.: «Мне мама советовала лечить дочке пеленочный дерматит, обрабатывая покраснения зеленкой. Я ей говорю: не современный препарат, сейчас придумали много более эффективных. Зашла в интернет, на форум, где обсуждали эти проблемы, и убедилась, что я права – зеленка заживляет повреждения на коже медленнее, да вдобавок к этому, убивает все имеющиеся на ней естественные защитные вещества».
Ирина Я.: «У сына был пеленочный дерматит, мне подруга порекомендовала народные средства. Я обрадовалась, все-таки не химия. Оказалось, что на кору дуба, с которой я стала готовить ванночки, у малыша аллергия. Всем советую с народными средствами быть осторожнее – без проверки и без консультации с педиатром не использовать!».