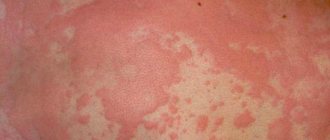
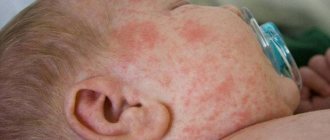
Крапивница — это кожное заболевание токсико-аллергического характера. Патологии свойственно появление сыпи, сильный зуд, покраснение кожи. Может протекать как самостоятельный недуг или проявляться в виде признака сопутствующей болезни. Бывает острая и хроническая крапивница, рецидивирующая форма имеет менее выраженную симптоматику и труднее поддается лечению.
Болезнь протекает волнообразно, длится месяцами или годами, диагностируется преимущественно у женщин среднего возраста 20–40 лет, гораздо реже встречается у мужчин и детей. Причины хронической формы крапивницы в большинстве случаев остаются неизвестными, но главными раздражающими факторами являются аллергены лекарственных препаратов, пищевых продуктов, инсектицидов. Псевдоаллергический тип заболевания развивается при воздействии внешних раздражителей, употреблении пищи, содержащей искусственные добавки.
Чем вызвана
Подразделяют факторы, провоцирующие крапивницу на несколько групп:
- эндогенные – все, что связано с патологическими или воспалительными процессами в органах,
- экзогенные – все, что связано с внешними факторами.
Именно воспалительные процессы в органах и их системах становятся причиной затяжного характера заболевания.
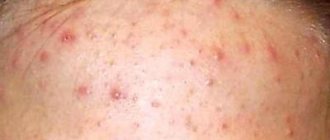
Как проявляется? Волдыри имеют различную форму и величину. При данной форме сыпь появляется вновь и вновь, каждый раз может менять месторасположения. Обычно поражает: туловище, лицевую часть, конечности, ладони, подошвенную область.
Сыпь может сопровождаться тошнотой, рвотой, диареей, повышением температуры, головокружением, общей слабостью.
Подборка видеоматериалов:
Рекомендуем также
- Симптомы и лечение конъюнктивита у новорожденных Профилактика конъюнктивита у новорожденных
- Что делать если не отходит мокрота у взрослого и ребенка?
- Что такое анаэробы и их классификация Бактерии бывают анаэробные и аэробные
- Плоскостопие у взрослых лечение
- Плоскостопие у взрослых: признаки заболевания и лечение в домашних условиях
- Отравление Парацетамолом – как избежать передозировки и последствий Что будет если выпить парацетамол
Рецидивирующая крапивница
Этот вид крапивницы характеризуется волнообразным течением. Это связано с тем, что организм сибилизируется к аллергену на протяжении длительного времени. Имеют место периоды обострений и затишья. Одна из главных особенностей данной болезни , это резкое устранение симптомов на острой стадии. Дерма быстро становятся такими, как были изначально и приобретают вид, будто на них ничего и не было.
Если своевременное назначение соответствующего лечения отсутствует, то недуг квалифицируется со временем, как хроническая рецидивирующая крапивница. Эта форма очень часто перетекает в прогрессирующую. Тогда могут появиться такие последствия, как:
- волчанка,
- артрит,
- диабет,
- непереносимость глютена,
- синдром Шегрена.
При первых признаках следует обратиться к врачу, который выпишет адекватное лечение.
Синдром Шегрена , одно из последствий хронической крапивницы
Диагностика заболевания
Для подтверждения диагноза исключают другие возможные виды сыпи, аллергены.
Если после сдачи анализов корень проблемы не выявлен, назначаются дополнительные консультации узкопрофильных специалистов для исключения системных заболеваний, которые могут спровоцировать крапивницу.
В том случае, когда после всех перечисленных мер, причина так и не была выявлена, устанавливается диагноз хроническая идиопатическая рецидивирующая форма крапивницы.
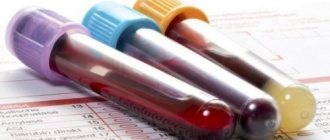
Диагностика при первичном обращении к врачу базируется на таких анализах:
- аллергопробы и тесты;
- выявление гельминтов (анализ кала);
- общий анализ мочи;
- лабораторные анализы крови (на венерические болезни, биохимический и клинический).
Принципы лечения хронического течения крапивницы
Самые распространенные случаи крапивницы – это, когда причины не определяются, тогда ставится диагноз идиопатическая крапивница. Этот вид характерен длительным течением свыше шести месяцев. Волдыри четко ограничены. Сопровождаются отечностью, ослабленностью организма общего характера, лихорадкой, нервными расстройствами. Сильные проявления могут привести к потере трудоспособности. Лечение хронической крапивницы – трудоемкий процесс, но разве можно добиться результатов, не прилагая усилий?
- Первое, к чему приступает лечащий врач , это сбор анамнеза. Очень большую роль имеет частота и обстоятельства. Большую роль играет наследственность. Даже если родственники через поколение страдали от аллергических заболеваний, это ставит человека в группу риска. Затем сдается некоторое количество анализов. Показатели в анализах способны раскрыть причины болезни.
- Затем проводятся обследования на хронические заболевания.
- После делают пищевые пробы, которые смогут позволить подобрать оптимальное питание для пациента.
Крапивница лечится в основном диетами, потому как медикаментозному лечению плохо поддается. С помощью правильно подобранного рациона, можно освободить организм от накопившихся токсинов и в результате получить длительный период ремиссии. Существует два вида диет: элиминационная и провокационная.
Первая основана на постепенном исключении аллергенов из рациона и наблюдением за реакцией организма. Вторая , наоборот, основана на постепенном введении в рацион аллергенов.
В первую очередь доктор займется сбором анамнеза
Симптомы
При хронической крапивнице, как и при острой, имеется основной симптом — сыпь. Высыпания проявляются пузырями разных видов и размеров.
При хроническом течении болезни высыпания характеризуются некоторыми особенностями:
- Сыпные элементы не так ярко выражены, как при острой форме, и не такие обширные.
- Цвет сыпи сначала ярко-красный, но со временем светлеет.
- При каждом обострении поражение может локализоваться на разных участках тела, занимая обширные площади. Размеры пузырей значительно варьируются.
- Зуд не настолько интенсивен, как при острой форме.
- Вокруг волдырей кожные покровы становятся грубыми, отечными. После рецидива поражение проходит, не оставляя следов.
- Как правило, сыпь появляется неожиданно. Иногда ей предшествует ОРВИ, смена климатического пояса, стресс. Болезнь может обостряться и циклично (например, каждую менструацию или смену сезона).
Кроме сыпи, при крапивнице могут присутствовать другие признаки: повышение температуры, проблемы с ЖКТ, общее недомогание, головная боль, невротические расстройства из-за постоянного зуда.
На фото ниже видно, что сыпь может проявляться как единичными пузырьками, так и сливаться в одно большое пятно.
Какие еще действия при лечении хронической формы крапивницы?
- В процессе лечения больного могут направить к ЛОРу и неврологу.
- Изначально назначаются антигистаминные препараты.
- При тяжелом течении назначают гормональные средства и иммуномодуляторы.
- Для уменьшения зуда, назначают средства для внешнего применения , это мази и крема.
- Положительный эффект оказывают энтеросорбенты, а также пробиотики способны улучшить состояние кишечника, особенно, когда реакция организма произошла в связи с приемом антибиотиков.
- Физиотерапия может принести немалую пользу в лечении данного недуга: ПУВА, электрофорез, ультразвук, облучение, субаквальные ванны. Все это может применяться только в комплексе. Если применять одно средство, результата не будет.
Нередко в комплексе назначают лечение травами, если на них нет аллергии. В народной медицине существует немало средств, которые отлично помогают избавиться от отечности, зуда и шелушения.
Народные средства, которые уже сумели показать свои положительные результаты в борьбе с таким неприятным недугом, мы рассмотрим ниже.
- Ванны с отварами трав прекрасно снимают нервное напряжение и благоприятно влияют на состоянии кожных покровов. Чаще всего, используются отвары: ромашки, коры дуба, чистотела, череды, зверобоя, шалфея.
- Крапива. Отличное средство. Его принимают в виде чая внутрь, делают примочки из настоя.
- Девясил. Его отвар делают так: на столовую ложку сырья, стакан воды, проварить десять минут на медленном огне. Принимают по одной третьей стакана два раза в день перед едой.
- Тысячелистник. Настой пьют по 30-40 капель на ночь, перед сном.
- Сельдерей используют в различных вариациях. Пьют свежевыжатый сок или делают с ним компрессы. Отжатые листья тоже используют в виде компрессов.
- Самое уникальное средство , это алоэ. Оно может использоваться и для приема внутрь, и прямо сами листья можно прикладывать к пораженным участкам. Алоэ , такое растение, которое подходит для лечения любой болезни. Также с его соком делают процедуры по очищению крови.
Листья алоэ можно применять внутрь и наружно
Очищение крови
В тех случаях, когда длительное лечение не дает эффектов, могут назначить переливание, очищение крови. Кровь пропускается через специальный аппарат, который очищает ее от гистаминов. Также делают уколы с соком алоэ и кровью пациента. Происходит это так:
- из вены берется кровь,
- смешивается с алоэ (специальный раствор продается в аптеке),
- каждый день доза препарата в долевом соотношении увеличивается, а плазмы уменьшается,
- в итоге колется уже чисто препарат: курс является законченным, а несколько таких курсов способны вылечить от многих заболеваний.
Можно пить отвары из корня пырея. Он также очищает кровь.
Что такое спонтанная крапивница? Среди проявлений и форм крапивницы существует спонтанная крапивница. Ее разрешение происходит само по себе при устранении раздражающего фактора.
Но, это не значит, что проходить диагностику не нужно. В таком случае можно обойтись профилактическими мерами, которые будут направлены на профилактику рецидивов в будущем.
Почему крапивница хроническая перерастает в рецидивирующую
В большинстве случаев хроническая крапивница становится рецидивирующей в связи с аутоиммунными процессами в организме. Что это означает? Говоря простым языком, что иммунитет вместо того, чтобы направить все силы на защиту организма, наоборот , направляет их на свои же клетки. По сути дела, организм человека занимается саморазрушением. Иногда такие процессы приводят к необратимым изменениям в функционировании систем органов.
Когда тело начинает сыпать, это как раз результат данного процесса. Чтобы атаковать собственные клетки, выделяются аутоантитела, которые крепятся к стенкам подкожных клеток, таким образом высвобождая гистамины и другие химические вещества.
Почему так происходит до сих пор так и не изучено. Но, с каждым годом ученым удается все больше узнавать о процессах, происходящих в организме людей, и исследовать больше факторов, которые могут провоцировать ту или иную реакцию.
Как лечить – должны знать все. В отличие от других форм, рецидивирующая должна подвергаться длительному и сложному лечению. Оно направляется не только на устранение признаков, и аллергена, но еще необходимо подбирать курс препаратов, которые не будут раздражать вирусы, которые уже поселились в организме. Антигистамины , неотъемлемая часть лечения. Следующий шаг , это препараты, оказывающие седативное действие. Кортикостероиды используют в самых крайних случаях.
Человеческий иммунитет начинает нападать на собственные клетки, приводя к крапивнице
Консультации врача аллерголога
Наименование услуги | Цена, руб. |
| Программа «Расширенная диагностика аллергии» (консультация врача аллерголога-иммунолога, спирография, ингаляционная панель «Фадиотон», иммуноглобулины (A, M, G, E), клинический анализ крови, панель Экзема, забор крови, схема лечения) | 13 500 руб. |
| Консультация первичная врач высшей категории аллерголог-иммунолог | 2 000 руб. |
| Консультация повторная врач высшей категории аллерголог-иммунолог | 1 800 руб. |
Любите себя, относитесь бережно к собственному здоровью! Чувствуйте себя уверенно с нашими специалистами. Мы поможем!
Звоните по телефону или заполните форму
Запишитесь на прием ежедневно с 9 до 21
Или оставьте ваш номер телефона, мы вам перезвоним в удобное для вас время
Наши специалисты
Наши специалисты обладают огромным опытом, современными знаниями и используют в своей ежедневной практике новейшие технологии диагностики и лечения.
Если вам посчастливилось не знать, что такое аллергия, то наверняка найдется пара-тройка знакомых, страдающих от этого недуга. Бытовая химия, пыльца растений, шерсть животных — это только начало списка вещей, провоцирующих аллергию. Больше того, сегодня этот недуг попал в ТОП современных болезней. Реально ли вылечить аллергию? И при каких симптомах следуют не спешить, а бежать к врачу? Об этом, а также об особенностях проблемной болезни «Місту» рассказал Борис Пухлик — президент Ассоциации аллергологов Украины.
— Судя по активной рекламе препаратов, в Украине растет число людей, страдающих от аллергии?
— В свое время я работал над диссертацией, изучая, сколько на самом деле людей болеет аллергией. К сожалению, в Украине нет точной статистики больных аллергией, и о реальной ситуации мы можем только догадываться. Еще во времена Советского Союза в Винницкой области было проведено самое большое на сегодня исследование в Европе, охватившее свыше 100 тысяч человек. В 1981 г. число болеющих составляло 6,03%, хотя считалось тогда, что от аллергии страдает только 1%. После исследований нас даже в КГБ вызывали, сожгли 150 тысяч анкет-опросников… За последующие 10 лет цифра выросла до 9,05%. Больше таких крупных исследований в Украине не проводилось.
По данным из разных источников, аллергией сегодня болеет 35-40% населения. Мое мнение — 20-30%. В Винницкой области точно есть полмиллиона таких больных. Но государство с этим не соглашается и не увеличивает число аллергологов. А ведь для обследования украинцев на аллергию при существующем количестве специалистов понадобится целых семь лет. В Виннице, к примеру, официально всего один аллерголог-терапевт — в первой больнице, и еще два — в областной.
— С какими симптомами надо идти к врачу?
— Их четыре. Первый: длительная неострая заложенность носа — более двух недель. Второй: удушье, кашель, хрипы в груди. Третий: сыпь, которая чешется, зуд, отеки. И четвертый: анафилактический шок — потеря сознания. Чем раньше обратится больной к врачу — тем больше шансов оборвать развитие заболевания. Если опоздать — человек должен будет принимать фармакопрепараты всю жизнь.
— Что вызывает аллергию?
— Пыльца растений, пыль, продукты питания, синтетическая одежда, микрогрибы, выбросы предприятий… К примеру, в Ладыжине, когда еще работал ферментный завод, а также ГРЭС, 50% местного населения страдало от аллергии. Вообще есть две причины возникновения аллергии: сбой в иммунной системе человека либо наличие избытка аллергенов в окружающей среде. Огромное количество различных химических средств, появившихся в последние 100 лет (что является очень коротким периодом в эволюции человека), обусловливает неадекватное реагирование на них у значительной части людей. Около 1500 химических веществ входит в состав пестицидов, 4000 — в состав лекарственных препаратов, 5000 — в состав пищевых добавок. Окружающая среда может модифицировать аллергены, что усложняет диагностику и лечение. Аллергия на домашних животных — 1-4% у взрослых и до 11% у детей. Чаще всего это аллергия к шерсти кошки и собаки. У кошек главный источник аллергена — слюна. Кстати, коты, в отличие от кошек, выделяют аллергены также с мочой и являются более опасными. Даже при удалении животного из помещения аллергены присутствуют в нем до 24 недель.
— Проблема аллергии — сезонная?
— Если речь идет о поллинозе, то да. Это периоды, когда пылят деревья, начиная с марта, потом — луговые травы, злаковые, сорные. Число больных полинозом достигает 20% населения.
— Какие методы лечения?
— Все лечебные технологии сегодня устроены так, чтобы ты принимал медикаменты пожизненно, снимал симптомы, но не выздоравливал, и был привязан к подобному лечению. Антигистаминные препараты, хорошее средство, однако лишь симптоматическе. Я не говорю, что эти препараты не нужны — человеку ведь необходимо, скажем, снять сыпь, обострение, облегчить общее состояние. Но аллергия по сути — это поломка в иммунной системе, защитная реакция организма настолько активизируется и становится неадекватной, что начинает разрушать сам организм. Аллергия — это не слабый иммунитет, а его особое состояние, иным словом — сбой. Выход из проблемы — «забраться» в наши гены и внести исправления — но к этому мы еще не пришли. Второй метод, который действительно может помочь, — выработка толерантности к аллергенам, т.е. нереагирование. Например, если аллергию вызвала пыльца березы, лечиться надо этой же пыльцой — аллергеном. Пусть твои гены и неадекватно реагируют на аллерген, но ты уже перестаешь реагировать на него и чувствуешь себя прекрасно.
Множество болезней требуют пожизненного лечения, но в аллергологии есть выход, однако только для тех, кто обращается к врачу своевременно. Тогда ты и здоровее будешь, и массу денег сэкономишь. Особенно обидно, когда приводят ребенка, и рассказывают, что 10 лет назад он начал задыхаться. А его же можно было вылечить! По статистике, 75% взрослых и 95% детей, которые лечились аллергенами, через 10 лет не имеют симптомов аллергии. У детей иммунная система гораздо лучше и глубже перестраивается. Скажу, что многие не хотят лечиться — им проще раз в год пережить период цветения растений с помощью фармакологических средств, нежели серьезно заняться своим здоровьем. К сожалению, таков наш менталитет: каждый хочет сразу, быстро и дешево, и удовлетворяется временным эффектом.
— Какие продукты больному аллергией следует исключить из рациона?
— Все — индивидуально. К примеру, если аллергия на пыльцу березы — нельзя есть яблоки. При поллинозе — никакого меда, цитрусовых. Вообще, наиболее высокой аллергенной активностью обладают продукты белкового происхождения. Наиболее аллергенными считаются молоко, яйца, рыба, мясо. Однако это — уже не поллиноз, а иная проблема (пищевая аллергия, крапивница).
— На солнце может быть аллергия?
— Здесь речь может идти об аллергодерматозе, где солнце выступает провокатором. Возникает, к примеру, крапивница. Но само солнце — это не причина. Скорее всего, у человека какие-то проблемы с внутренними органами. Также может быть аллергия на холод. Рассказывают, что достаточно давно наша землячка замечательная олимпийская чемпионка Юлия Рябчинская, страдающая от холодовой крапивницы, упала в воду и умерла вследствие анафилактического шока.
— А если аллергопробы ничего не показывают, как тогда лечиться?
— Cуть в том, что есть псевдоаллергия, и ее больше, чем истинной аллергии. В этом должен разобраться врач. С крапивницей, к примеру, все идут к аллергологу, хотя только в 10% она оказывается аллергией. Крапивница, кстати, может быть признаком заболевания желчного пузыря, гепатита, гельминтозов и даже рака. Самые тяжелые для аллерголога больные — те, у которых крапивница. Они мечутся между терапевтами, аллергологами, невропатологами — и никто не может помочь. Многосторонние обследования нынче недешевы.
— Как быстро устанавливается причина аллергии?
— Поллиноз устанавливается через 15 минут. С крапивницей и другими кожными сыпями надо «поиграться» с месяц. Диагноз бронхиальной астмы также легко устанавливается. Но лечить ее тяжело.
— Аллергия передается по наследству?
— При наличии аллергии у одного из родителей вероятность ее возникновения у потомков может составлять 20-30%. При наличии у обоих родителей — риск развития до 70%. Наследуется предрасположенность к аллергии вообще, а не к конкретному ее проявлению.
— Стрессы могут вызвать аллергию?
— Не могут. Могут лишь обострить, так же, как и любое другое заболевание. Если человек нервничает, после чего начинает задыхаться, следует разобраться в том, что стало причиной.
Что может прятать за собой крапивница в хронической стадии
В большинстве случаев ставят диагноз идиопатическая хроническая крапивница, причины которой определить невозможно. Истинные причины кроются очень глубоко, поэтому необходимо полное обследование организма и всех его систем.
Этот недуг может быть причиной таких болезней, как волчанка, лимфогранулематоз, артрит ревматоидный, злокачественные опухоли, инфекции мочевого пузыря, инфекции желчного пузыря, кариес.
Частым явлением становится такой недуг у людей с алкогольной интоксикацией и нахождением под действием наркотических веществ. Нередко сильные стрессы и переутомляемость приводят к преждевременному изнашиванию организма, а также к патологическим необратимым процессам в организме. К примеру, нарушение сна в результате нервного срыва влечет за собой очень серьезные последствия.
Еще одной опасностью, которую таит в себе эта болезнь, может быть заражение вторичной инфекцией. Нередко недуг вызывает настолько сильный зуд, что его невозможно терпеть.
В результате расчесывания появляется рана, в которую попадают инфекции. В дальнейшем кожа начинает мокнуть, гноятся пораженные участки, заражение может пойти в кровь.
Инфекция мочевого пузыря , одно из осложнений крапивницы
Виды и причины
Патология начинает возникать ввиду воздействия факторов как извне, так и изнутри. Она чаще всего развивается у женщин в возрасте от 20 до 40 лет, однако может встречаться у детей и мужчин. Самые распространенные причины – аллергия, стресс, гормональные изменения и некоторые заболевания. А вид крапивницы всегда определяется более точными симптомами и факторами.
Температурная патология
Температурная крапивница возникает под воздействием на кожу высоких и низких тепловых излучений: от холодной воды, ветра, солнечных лучей и сильного нагрева. Симптомы подобной патологии проявляются сыпью, зудом. Появляются они через некоторое время после влияния факторов холода или жара. Тепловая (температурная) крапивница выглядит, как красные средние и крупные пятна.
Контактная крапивница
Контактная форма болезни возникает очень часто. Ее основная причина – контакт с аллергеном. Проявляется сыпью в форме волдырей и красными пятнами в области соприкосновения с раздражителем. При отсутствии быстрого лечения распространяется на соседние участки кожи. Помните! Аллергенами могут выступать и обычные продукты питания, и волокна одежды, и пыльца. Может развиться в результате аллергии на лекарства и прочие компоненты, попадающие в организм.
Пигментная крапивница
Мастоцитоз возникает редко и диагностируется в любом возрасте. Причины заболевания доподлинно неизвестны, но врачи сходятся в том, что раздражение такого типа наблюдается после применения лекарств, употребления продуктов, а также контакта с холодным воздухом или интенсивными лучами солнца.
Симптомы:
- красно-бурые пятна;
- расположение на конечностях и туловище;
- отсутствие на лице и слизистых;
- пятна могут отекать;
- появляется жжение и зуд.
Отечность может возникнуть в результате натирания одеждой, через несколько часов спадает. Сопровождается слабостью и головными болями.
Хроническая крапивница
Хроническая крапивница может длиться несколько лет. Периоды обострения сменяются затишьем, и наоборот. Она может быть рецидивирующей и стойкой папулёзной. Формируется заболевание из-за хронических болезней, проблем с печенью или ЖКТ чаще всего. Характеризуется болезнь красными пятнами, которые затем перерастают в волдыри. Чаще всего возникает весной или зимой.
Папулёзная крапивница формируется иначе: по телу возникают плотные узелки красного цвета, особенно часто идентифицируются на руках и ногах. Сопровождаются очень сильным зудом и поражает в основном женщин.
Острая крапивница
Часто встречающаяся форма патологии, появляющаяся внезапно с резкого зуда. Может покрывать всё тело. Характеризуется сыпью в форме пятен. Постепенно пятна бледнеют, а размер у них может быть как маленьким, так и достаточно крупным. При остром течении возможна слабость, температура, понос и болезненность мышц. Отступает так же внезапно, как и появляется. Причины самые разнообразные – от аллергии до болезней внутренних органов.
Холинергическая крапивница
Возникает в 8% случаев от всех проявлений крапивницы. Главная причина – выработка вещества ацетилхолина. Оно синтезируется организмом человека из-за стресса, сильных физических нагрузок и сильного перегрева организма. Симптомы:
- нестерпимое жжение и зуд;
- мелкие пузырьки красного цвета с отечностью на первой стадии;
- чаще возникает в верхней части туловища;
- возможно появление тошноты и рвоты;
- температура повышается.
Диагностировать форму патологии можно только после взятия пробы.
Идиопатическая крапивница
Идиопатическая крапивница развивается по непонятным причинам. Часто возникает на фоне почечных болезней, злокачественных образований и эндокринных болезней. Нередко наблюдается у людей с волчанкой, болезнями зубов и десен. Относится к аутоиммунной группе болезней.
Выраженная симптоматика: зуд, крупные волдыри и отечность с красными пятнами. Возможно появление озноба, лихорадки и сильной рвоты.
Более подробно про идиопатическую крапивницу можете почитать здесь
Аквагенная крапивница
Тип патологии, возникающий из-за реакции на воду. Существуют ситуации, когда крапивница развивается в результате влияния пота человека на кожу. Среди причин выделяют плохой иммунитет, болезни почек и печени, а также недостаток иммуноглобулина E. Симптомы у патологии немного специфичны.
Начинается все с зуда после контакта с жидкостью, который постепенно усиливается. У одних пациентов может привести к появлению красных пятен, как после ожога, у других зуд прекращается, а другие симптомы не появляются. Специфический симптом – сильная сухость кожи.
Дермографическая крапивница
Характеризуется появлением волдырей в форме рубцов после механического воздействия на кожу. Симптомы появляются быстро и так же резко проходят. Причиной могут быть как целенаправленные действия (повреждения), так и случайные воздействия на кожу (от одежды, пряжки ремня и прочих элементов).
Крапивница и стресс
На почве стресса патология развивается очень часто. Характеризуется зудом, красными высыпаниями разного характера. Возникает после сильных переживаний. Волдыри обычно обладают большими размерами, сливаются друг с другом и могут распространятся по внушительным площадям.
Важно! Некоторая сыпь способна превращаться в ангионевротический отек, который переходит на слизистую гортани и желудка. В этом случае пациенту тяжело глотать, у него болит горло. Развивается тошнота, рвота и даже боли в животе и понос.
Причиной подобной реакции на стресс служат особенности организма. Некоторые люди обладают специфической нервной системой, некорректно принимающей различные импульсы.
Как научиться предотвращать рецидивы
Сама по себе крапивница не пройдет, и рецидивы будут повторяться снова и снова, если не узнать, как лечить. Профилактические меры:
- переход к здоровому образу жизни,
- желательно сделать правильное питание не просто диетой во время обострения, а образом жизни, чтобы организм привык именно к этому питанию,
- полное обследование и лечение внутренних органов и систем,
- косметика должна быть только гипоаллергенной , это касается мыла, гелей для душа, кремов для бритья и т.д,
- по возможности нужно максимально ограничивать контакты с аллергеном, который вызывает такую бурную реакцию,
- для уборки средства бытовой химии использовать не желательно,
- необходимо часто проводить влажную уборку в доме,
- укреплять иммунитет,
- желудочно-кишечный тракт должен работать, как часы: важным моментом является профилактика его заболеваний , при соблюдении диеты постоянно, проблем возникать не должно,
- естественно, придется исключить из своего рациона алкогольные напитки и табачные изделия.
Использование бытовой химии следует минимизировать
Высыпания на коже при болезни печени: фото кожных проявлений и сыпи
Печень является фильтром организма. Она очищает кровь от токсинов, ядов, солей тяжелых металлов, токсичных желчных пигментов, продуктов распада алкогольных напитков и многого другого.
От детоксикационной функции печени напрямую зависит состояние кожи у пациента. Если железа работает с перебоями, то состояние кожи сильно ухудшается. На ней могут появляться высыпания, сосудистые звездочки, участки гиперемии, крапивница и многое другое.
Кроме того, на фоне патологий печени и желчного пузыря часто развивается синдром желтухи. При нем кожа, глазные склеры и слизистые оболочки изменяют свой цвет. Рассмотрим подробнее, по каким симптомам можно распознать болезни гепатобилиарной системы и как при них изменяется состояние кожного покрова.
Какие заболевания печени проявляются высыпаниями и желтухой?
Прежде чем рассмотреть, как выглядят высыпания на коже при болезни печени, выясним, при каких отклонениях видоизменяется состояние кожного покрова. Чаще всего сыпь и другие изменения со стороны кожного покрова появляются при гельминтозах.
В печени могут проживать различные паразиты. Как правило, в ней поселяются лямблии, амебы, эхинококки, шистосомы, печеночные сосальщики, аскариды. Под воздействием паразитов развиваются местные воспалительные процессы, нарушается детоксикационная функция печени, на коже появляются высыпания различного характера. Отмечаются зуд, жжение, гиперемия и крапивница.
Помимо гельминтозов, спровоцировать сыпь и другие отклонения способны следующие заболевания:
- Вирусные формы гепатитов (A, B, C, D, E, G). Печеночная сыпь сопровождается высокой температурой тела, гепатомегалией, диспепсическими расстройствами, астеновегетативным синдромом.
- Цирроз печени. Перерождение здоровых печеночных клеток в соединительную ткань ведет к тому, что больной постоянно испытывает кожный зуд, жжение, гиперемию. На кожном покрове образовываются синяки, ксантеломы, сосудистые звездочки. Изменяется цвет кожного покрова, нарушается тактильная и температурная чувствительность конечностей.
- Сосудистые нарушения печени. Причинами сыпи могут быть тромбоз сосудов, окклюзия печеночной артерии, портальная гипертензия.
- Наследственные патологии – гемохроматоз, синдром Жильбера.
- Аутоиммунные заболевания печени. Сюда относятся аутоиммунная форма гепатита, аутоиммунный холангит, первичный склерозирующий холангит.
- Интоксикации различной степени тяжести.
Спровоцировать нарушения со стороны кожного покрова могут травмы брюшной полости и органов гепатобилиарной системы.
Ксантомы (печеночные бляшки)
Рассмотрим, какие кожные высыпания при заболевании печени возможны. Начнем рассмотрение с ксантом. Они появляются очень часто при циррозе, жировой инфильтрации гепатоцитов, острых вирусных гепатитах, фиброзе.
Ксантомы возникают из-за нарушения липидного обмена. Возникновение их во многом связывают с избыточным содержанием липопротеидов низкой плотности в крови и высоким уровнем общего холестерина.
Взаимосвязь между холестериновым обменом и болезнями печени очевидна, так как именно печень вырабатывает фракции холестерина и регулирует липидный метаболизм в целом. Ксантомы внешне напоминают желтые бляшки.
Существует пять видов ксантом:
- Ксантелазма век. Наблюдается чаще всего. Внешне она напоминает желтоватую мягкую бляшку. Располагается вокруг глаз и на веках.
- Плоская ксантома. Имеет желтый цвет, внешне напоминает выпуклые мягкие папулы. Может располагаться в области подмышек, на ладонях, кистях, подошве.
- Эруптивная ксантома. Встречается редко. Под данным термином подразумевают полукруглые желтые папулы, которые имеют четкие границы и очень мягкие на ощупь. Обычно эруптивная ксантома располагается в области ягодиц и задней части бедра.
- Туберозная ксантома. Размер бляшки – от 1 до 5 сантиметров в диаметре. Может иметь желтый или бурый оттенок. Располагаются воспалительные очаги на локтях, коленях, пальцах, ягодицах.
- Сухожильные ксантомы. Из названия понятно, что бляшки поражают разгибательные сухожилия пальцев и ахилловы сухожилия. Имеют плотную структуру и желтоватый оттенок, подвижны при сокращении и разгибании суставов.
Эритема
Какие, помимо ксантом, высыпания на коже при болезнях печени возможны? Очень часто наблюдается эритема. Она появляется вследствие гельминтозов, цирроза, острого вирусного и аутоиммунного гепатита. Также вызывать признак способны холецистит, холангит, онкологические заболевания желчного пузыря.
Что такое эритема? Под этим термином подразумевают ограниченное интенсивное покраснение кожи, которое развивается вследствие расширения сосудов дермы. В медицинской практике эритема рассматривается не только как симптом аллергии. Возникновению данного симптома очень часто предшествуют заболевания гепатобилиарной и мочеполовой системы.
Эритемой может поражаться лицо, нога, кисти, руки и любая другая часть тела. Размер покраснения будет зависеть от степени поражения печени. Кстати, эритемы нередко являются следствием острых и хронических интоксикаций организма.
Покраснения могут появляться вследствие длительного воздействия холода, ультрафиолета, радиации. Как способна выглядеть эритема, показано на фото.
Гнойники
Рассматривая виды кожной сыпи при заболеваниях печени, нужно остановиться и на так называемых гнойниках. Медики их называют абсцессами. Гнойник – это гнойное воспаление тканей с их расплавлением и образованием гнойной полости.
Внешне он напоминает черную или коричневую бляшку. Вокруг участка воспаления наблюдается краснота, гиперемия, сухость кожи. Сам абсцесс может сильно чесаться. Не исключено развитие отека. Кожный покров, вовлеченный в воспалительный процесс, может становиться «жирным».
Чаще всего гнойники появляются вследствие:
- Острого вирусного гепатита A и B.
- Цирроза печени.
- Печеночной недостаточности.
- Фиброза.
- Жирового гепатоза.
- Острых интоксикаций.
Гнойники лечат хирургически. Также применяются физиотерапевтические мероприятия. После удаления гнойника на кожу накладывают повязки с Левомеколем.
Сосудистые звездочки
Помимо раздражения, эритемы, касантом, геморрагической сыпи, угревой сыпи и аллергических реакций, при заболеваниях печени возможно образование сосудистых звездочек на кожном покрове. Звездочки не являются сыпью.
Говоря научным языком, сосудистые звездочки – это локально расширенная капиллярная сеть, которая проступает через кожу. Внешне она напоминает красную или фиолетовую паутинку.
Располагается дефект чаще всего на щеках, крыльях носа, нижних и верхних конечностях. Сосудистые звездочки появляются часто во время беременности и у пожилых людей.
Также отклонение нередко развивается у мужчин и женщин, страдающих от заболеваний гепатобилиарнрой системы.
Как правило, возникновению сосудистых звездочек предшествует цирроз, так как при нем нарушается функциональность печени, развиваются сбои в работе кроветворной системы, отмечается портальная гипертензия и другие сосудистые нарушения.
Устранить сосудистые звездочки можно при помощи:
- Электрокоагуляции.
- Склеротерапии.
- Лазерной фотокоагуляции.
- Аппарата Сургитрон.
- Озонотерапии.
Геморрагическая и угревая сыпь
Геморрагическая сыпь при заболеваниях печени наблюдается очень часто, особенно при аутоиммунном гепатите и холангите, вирусном гепатите. Данная сыпь имеет невоспалительный характер.
Внешне она поминает мелкие зернистые пятна красного или бурого цвета. Существует 3 вида геморрагической сыпи: петехии, пурпура, экхимозы. Они различаются диаметром высыпания. Наиболее крупными считаются экхимозы с диаметром более 3 мм.
Больная печень может давать и угревую сыпь. Она встречается достаточно редко. Как правило, угри на коже возникают вследствие острого течения вирусных гепатитов.
Но не исключено их появление при неинфекционных патологиях гепатобилиарной системы. Угри часто возникают при поражении печени гельминтозами. Сыпь имеет темно-красный или черный оттенок.
Угри способы скапливаться в крупные конгломераты.
Пигментные пятна
Гиперпигментация развивается вследствие того, что в кожном покрове человека неравномерно распределяется меланин. Именно это вещество придает коже специфический цвет. Пигментные пятна крупные, имеют неровную форму, возникают они внезапно. Избавиться от них крайне сложно.
По словам специалистов, появление пигментных пятен – это первый «тревожный звоночек», который сообщает о том, что печень или другие органы желудочно-кишечного тракта не в порядке. Пигментация кожи нарушается при таких заболеваниях, как:
- Холецистит (любая форма).
- Цирроз.
- Жировой гепатоз.
- Фиброз.
- Печеночная недостаточность.
- Синдром Жильбера.
- Холангит.
- Гемохроматоз.
- Стеатогепатит.
- Синдром Дабина-Джонсона.
- Желчнокаменная болезнь.
- Гепатоспленомегалия.
- Рак печени или желчного пузыря.
- Гепатит любой этиологии.
Цвет пигментных пятен разнится от светло- до темно-коричневого. При отклонениях в работе печени на кожном покрове могут образовываться даже хлоазмы или мелазмы – крупные пигментные пятна. Они имеют неправильную форму и склонны к слиянию.
Желтуха и другие симптомы гепатобилиарных нарушений
Желтуха – проблема, с которой сталкиваются, пожалуй, большинство людей с хроническими патологиями гепатобилиарной системы. Сразу отметим, что желтуха – это не диагноз, а всего лишь признак.
Под данным термином подразумевают состояние, при котором происходит окрашивание кожи, слизистых оболочек и глазных склер в желтый цвет. Развивается желтуха вследствие повышенного содержания билирубина в крови и тканях.
Существует 3 вида желтухи:
- Гемолитическая. Развивается из-за повышенного синтеза билирубина.
- Паренхиматозная. Прогрессирует вследствие того, что печень не может секретировать непрямой билирубин в желчь, и он поступает снова в кровь. При паренхиматозной желтухе повышается уровень общего билирубина.
- Механическая. Наблюдается при заболеваниях, на фоне которых нарушается отток желчи по внепеченочным желчным протокам.
Помимо желтухи и вышеперечисленных признаков, заболевания печени могут вызывать и другие признаки. К примеру, при циррозе и гепатитах вирусной этиологии на кожном покрове пациента нередко беспричинно появляются синяки. Изменяется тактильная и температурная чувствительность конечностей. Не исключена даже атрофия мышц и конечностей, видоизменение ногтевых пластин.
Помимо кожных проявлений, для патологий гепатобилиарной системы характерными являются:
- Диспепсические расстройства. Проявлениями болезней печени и ЖП считаются горечь в ротовой полости, диарея, запор, тошнота, рвота, кислая или горькая отрыжка, метеоризм, тяжесть после употребления пищи. Изменяется цвет кала – он обесцвечивается.
- Астеновегетативный синдром. Если печень нездоровая, больной начинает быстро утомляться, у него отмечается лабильность настроения, бессонница, апатия, склонность к депрессивным состояниям.
- Боли различной интенсивности в правом подреберье. Могут возникать спонтанно, или же после употребления вредной пищи и алкогольных напитков.
- Повышенная кровоточивость десен, носовые кровотечения, варикозное расширение вен пищевода и прямой кишки. Печень способна влиять на функциональность кроветворной и сердечно-сосудистой систем, поэтому данные признаки встречаются очень часто.
- Отсутствие аппетита, беспричинное снижение массы тела.
- Покраснение фаланг пальцев с ладонной стороны.
- Отечность лица, скопление жидкости в брюшной полости. Объясняются признаки тем, что больная печень оказывает негативное влияние на почки.
При наличии вышеизложенных симптомов показана комплексная дифференциальная диагностика. Оценить состояние гепатобилиарной системы помогают биохимический анализ крови, УЗИ, МРТ, КТ, биопсия, дуоденальное зондирование, анализ кала на скрытую кровь, анализ крови на маркеры гепатитов, ПЦР.
Источник: https://blotos.ru/vysypaniya-na-kozhe-pri-bolezni-pecheni-foto
Можно ли вылечить хроническую крапивницу
Многие люди, столкнувшиеся на практике с данной проблемой, интересуются этим вопросом. Рецидивирующая крапивница , очень опасное заболевание, излечить ее невозможно. Однако, можно с помощью профилактических мер снизить частоту появления рецидивов. В этом при индивидуальном подборе могут помочь и травяные настои. Данный недуг характерен высоким риском развития отека Квинке.
Если пациент с диагнозом крапивница начинает тяжело дышать, необходимо срочное вмешательство врача. Не нужно откладывать лечение и походы к доктору, процессы лечения заболевания должны стать частью жизненного процесса.
Как лечить крапивницу у ребенка?
Чаще всего острая форма крапивницы проходит быстро, еще до оказания ребенку медицинской помощи. Однако родителям важно уметь оказать первую помощь.
Доврачебная помощь Первоочередная задача — установление и устранение провоцирующего фактора. Главной проблемой в этот период являются не высыпания, а кожный зуд. При оказании первой помощи важно ее по возможности устранить — кротко подстричь ногти, младенцам надеть защитные рукавички, нанести на место высыпания имеющийся в наличии негормональный крем противоаллергического действия (от солнечных ожогов, комариных укусов и пр.). Если крема нет, можно использовать прохладный компресс. Обеспечить обильное питье, в случае развития крапивницы после укуса насекомых на руке или ноге наложить тугую повязку выше этого места. Все это делается до врачебной помощи, которая должна быть обеспечена тут же. В случае развития отеков и выраженной симптоматики необходимо вызывать бригаду неотложной помощи. Лечение крапивницы Тактика лечения напрямую связана с формой крапивницы. Грамотное лечение заболевания может назначить только врач после точной постановки диагноза. Основные принципы терапии — устранение провоцирующих факторов, назначение лекарственных препаратов для устранения симптоматики и лечение сопутствующих патологий. Выбор антигистаминных и других препаратов врач делает на основе индивидуальной клинической картины. Современная медицина предлагает препараты нового поколения, минимизирующие риск развития побочных эффектов, обладающие высоким уровнем безопасности и удобством их применения для детей раннего возраста. В тяжелых случаях может потребоваться госпитализация. Можно ли купать больного крапивницей ребенка? Если заболевание не носит аквагенный характер, купать ребенка можно и нужно, но важно соблюдать рекомендации:
- не нагревать воду выше +37С;
- не использовать мочалки и гигиенические средства с красителями и отдушками;
- максимальное время купания — 10 минут;
- применение отваров трав и марганцовки должно быть согласовано с врачом;
- не тереть воспаленную кожу полотенцем.