Человеческий глаз — уникальная, но уязвимая структура. Для его сохранности существуют два подвижных кожных покрова на лице — веки. Эти структуры защищают и оберегают человеческие глаза от пагубных воздействий окружающей среды (песок, пыль, ветер и т.д.). Однако веки, как и другие составляющие человеческого организма, также подвержены различного рода заболеваниям. Одним из самых распространенных заболеваний является атерома века. Далее речь пойдет об этом часто встречающемся новообразовании на лице.
Атерома слезного мясца
Основная функция слезного аппарата — защита глаз от агрессивного воздействия экзогенной среды. Также слезный аппарат поддерживает естественный уровнь влажности в конъюктиве и роговице. Слезный секрет выводится из организма по особым путям или посредством желез.
В состав органов слёзного аппарата входят слезная железа, мелкие слезные железки и слезные канальцы. В области слезного озера размещается т.н. слезное мясцо — видимая часть поверхности глаза. Оно слегка выпукло и немного выступает во внутреннем углу.
Слезное мясцо считается рудиментарным компонентом глаза, не нужным человеческому организму. Считается, что он был необходим как один из рецепторов в эпоху палеолита, но с течением времени он атрофировался.
Новообразования слезного мясца — это атерома, липодермоид, эпителиома или фиброма. Эти типы новообразований не опасны для здоровья, но вредят зрению. Для правильной диагноха необходимо гистологическое исследование секрета из новообразования.
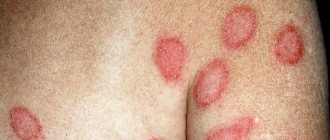
Пациенты с атеромой слезного мясца часто жалуются на увеличение слезного мясца в размерах, его покраснение, жжение в глазах и ощущение инородного тела в области слезного мясца.
Происхождение доброкачественных новообразований в зоне слезного мясца ещё неясно. Многие авторы предполагают что новообразования провоцируются развитием инфекции при попадании в глаз ресниц и других инородных тел. Также среди вероятных причин развития атером слезного мясца называют острый дакриоцистит, атрезию слезных канальцев и другие аномалии слезного аппарата врожденного типа.
Лечение новообразований слезного мясца оперативное. Вмешательство выполняется в условиях офтальмологической клиники под местной анестезией пациентам в возрасте от 7 лет. Удаление атером на ранних стадиях снижает риски воспаления и поражения соседних структур глаза.
Часы приема (по рабочим дням) 10:00 – 17:00
Воспаление слёзного мясца: причины, симптомы и лечение
Слёзное мясцо, или карункула лакрималис, – это небольшое возвышение розового цвета во внутреннем уголке глаза, которое состоит из соединительной ткани и покрыто сверху плоским эпителием и фрагментами слизистой оболочки. Рудимент может подвергаться воспалительным процессам. Кроме того, из него могут развиваться такие новообразования, как фиброма, атерома, эпителиома.
Где находится и для чего служит слёзное мясцо
Слёзное мясцо хорошо просматривается во внутреннем уголке глаза. Сверху элемент покрыт конъюнктивой, которая в этой области является особенно чувствительной. В структуру этого образования входят волосяные фолликулы, сальные и потовые железы, жировая клетчатка.
Анатомически оно не относится к слёзным органам.
Карункула лакрималис не выполняет каких-либо важных функций. Его называют рудиментом: это значит, что слёзное мясцо является остаточным органом, который остался в наследство человеку от земноводных особей. Из-за отсутствия функций и его ненужности он атрофировался.
Слёзное мясцо в органах зрения человека является атрофированным из-за ненадобности третьим веком, как у рептилий и земноводных. Несмотря на отсутствие функций, патологии этого рудимента могут привести к нарушению процесса отведения слёзной жидкости, так как образование вместе с полулунной складкой органа зрения принимает пассивное участие в этом процессе.
Причины воспаления рудимента
Воспаления этого образования встречаются редко. Редкими также являются опухоли, дистрофические изменения, аномалии развития и опухолевые образования курункула лакрималис.
Досконально причины развития патологий рудимента не изучены. Известно, что развитие гнойного воспаления и опухолевых новообразований связано с попаданием инородных тел в глаз и развитием инфекционного процесса на этом фоне. Нарушения норм личной гигиены – предрасполагающий фактор развития воспаления.
К другим причинам относят аномалии слёзного аппарата, имеющие врождённый характер: атрезию слёзных канальцев, острый дакриоцистит.
В отдельных случаях заболевания невоспалительного характера (например, аргироз) связаны с продолжительным применением глазных капель с содержанием солей серебра (например, Протаргол, Нитрат серебра).
Клиническая картина отклонений
Симптоматика заболеваний слёзного мясца зависит от конкретного типа патологии.
Удвоенное (добавочное) слёзное мясцо
Внешне рудимент выглядит вытянутым к наружной стороне глаза. На этой части возникает нетипичное выпячивание овальной удлинённой формы. Образование схоже с тканями этого возвышения.
Между основным и дополнительным элементом проходит разделяющая борозда. Слёзные точки имеют нетипичное расположение: они более удалены от внутреннего угла глазной щели.
Полулунная складка при этом практически полностью скрыта за основным слёзным мясцом.
Такой вариант патологии считают врождённым. Он очень редкий: офтальмологи обнаруживали добавочный рудимент всего в 5 случаях среди нескольких тысяч больных с патологиями слёзного аппарата.
Острые гнойные воспаления – абсцесс и флегмона
Клиническая картина включает такие симптомы:
- резкая боль во внутреннем уголке глаза;
- покраснение;
- общее недомогание;
- головные боли;
- повышение температуры;
- припухлость конъюнктивы и век в области внутреннего уголка глазной щели;
- покраснение и увеличение размеров рудимента;
- появление гнойных пробок в тканях мясца.
Аргироз
Это отклонение чаще всего распространяется не только на рудимент, но и на полулунную складку. Основные проявления – тёмно-серая окраска глазного яблока и конъюнктивы век. Аргироз не становится причиной нарушения функции отведения слёзной жидкости.
Доброкачественные опухоли
Такие образования, как папилломы, ангиомы, аденомы, атеромы, полипы, дермоидные кисты проявляются следующим образом. Происходит увеличение размеров рудимента: этот элемент выглядит как крупный шар. Доброкачественные опухоли подвижны, не вызывают боль при пальпации, но больной жалуется на жжение и сухость в глазах, ощущение инородного предмета.
Такие образования неопасны, но вредят зрению. Также присутствует риск перерождения изменённых клеток слёзного мясца в злокачественные.
Злокачественные опухоли
К злокачественным опухолям относятся меланобластомы, саркомы, ретикулосаркомы. Раковые новообразования рудимента проявляются в сильной припухлости данной области, которая быстро увеличивается в размерах. Растущая опухоль может выходить за пределы глазной щели и полностью закрыть внутренний угол глаза. Рак карункула лакрималис может прорастать в ткани века, а также другие органы.
Карункула лакрималис может подвергаться рубцовым изменениям, связанным с термическими и химическими ожогами.
Диагностика патологий
Диагностику воспалений курункула лакрималис проводят на основе таких мероприятий:
- слёзно-носовая проба по Весту;
- биомикроскопия глаза;
- дакриоцистография;
- мазок со слизистых на выявление бактериальной микрофлоры.
При новообразованиях рудимента выполняют гистологическое исследование секрета, полученного из опухоли.
Методы лечения
Подходы к лечению зависят от конкретного заболевания карункула лакрималис.
Воспалительные гнойные процессы
Терапия включает антибактериальные препараты: внутрь (таблетированная форма) и парентерально.
При концентрации инфильтрата назначают процедуры ультравысокочастотной терапии, соллюкс.
В поражённые глаза закапывают капли с дезинфицирующим и антибактериальным эффектом (Ципрофлоксацин), а также наносят кортикостероидные и антибактериальные мази (тетрациклиновая).
При наличии кисты ни в коем случае нельзя пытаться вскрывать её: это повышает риск развития флегмоны, абсцесса, сепсиса. Гнойную кисту оперируют не сразу: вначале, при помощи консервативных мер, приводят её в состояние полной ремиссии, и только после этого удаляют.
Новообразования слёзного мясца
Допустимые способы лечения:
- вапоризация опухоли при помощи лазерного луча;
- комбинированная криодеструкция и b-аппликационная терапия;
- брахитерапия;
- хирургическое удаление.
Рубцовые изменения
Показано удаление рубцовой ткани и пластическое восстановление слёзного озера и полулунной складки.
Невусы рудимента
При пигментосодержащих новообразованиях применяют рентгеновское и гамма-излучение, но такие методы сопряжены с высоким риском развития поражения здоровых тканей: язвы роговицы, кератиты, катаракты.
Особенности терапии детей
Детям, у которых были выявлены опухолевые новообразования рудимента, выполняют оперативное вмешательство в возрасте с 7 лет. В остальном тактика лечения патологий рудимента не отличается от мероприятий, которые проводятся для взрослых пациентов.
Сквамозная папиллома
Нечасто встречающаяся доброкачественная опухоль, вызываемая папилломавирусом. Обычно возникает у детей и людей молодого возраста.
Папилломы имеют пальцевидные выросты и располагаются на конъюнктиве век, своде и слезном мясце (рис. 2-5, А). Они могут быть мультифокальными или двусторонними.
Часто папилломы самоизлечиваются. Когда размеры папилломы большие или длительно существующие, их можно удалить хирургически, однако следует знать, что они могут рецидивировать, становясь больше прежнего. Криотерапия на ложе опухоли после хирургического ее удаления заметно снижает риск рецидивирования.
Невирусная, лишенная ножки, на широком основании форма сквамозной папилломы возникает у пациентов пожилого возраста и вовлекает в процесс перилимбальную конъюнктиву. Данная форма является предраковой или раковой и ее следует полностью удалить в пределах здоровых тканей с последующей криоаппликацией.
Рис. 2-5. Конъюнктивальная папиллома. А — сквамозная папиллома вирусного происхождения у ребенка. Видны множественные папиллярные сосудистые стволики, направленные к ножке опухоли. Конъюнктивальная интраэпителиальная неоплазия.
Рис. 2-5. Продолжение. Конъюнктивальная интраэпителиальная неоплазия. Б — обратите внимание на крупную, хорошо отграниченную плоскую опухоль, прилежащую к лимбу с 6 до 8 ч. Эксцизионная биопсия выявила конъюнктивальную интраэпителиальную неоплазию; В — мясистая, на широком основании, слегка выступающая опухоль имеет кератинизированный лейкоплакичный участок. Эксцизионная биопсия выявила конъюнктивальную интраэпителиальную неоплазию.
Рис. 2-5. Продолжение. Г – у этого ВИЧ-инфицированного пациента имелся небольшой очаг на верхней лимбальной конъюнктиве. Толстые сероватые слои патологического эпителия, устремляющиеся в роговицу, свидетельствуют об активной инвазии роговицы в области с 3 до 12 ч; Д – сквамозная карцинома. Крупная выступающая опухоль видна на верхнем лимбе. Активно васкуляризирована. Опухоль захватила практически всю площадь роговицы. Биопсия конъюнктивы выявила сквамозную карциному.
Рис. 2-5. Продолжение. Е – карцинома сальной железы. Слизистая оболочка правого верхнего века пожилого пациента с хроническим блефароконъюнктивитом. Обратите внимание на диффузно утолщенную папилломатозно измененную конъюнктиву. Биопсия века выявила карциному сальной железы; Ж — конъюнктивальная лимфома. Мясистая лососевого цвета опухоль, прилежащая к слезному мясцу, является конъюнктивальной лимфомой. Было проведено хирургическое удаление опухоли вкупе с радиационным лечением; при общем обследовании не было выявлено системного поражения.
Что такое атерома, фото, как она выглядит, причины, лечение
Эпидермальная киста, возникающая вследствие нарушения обмена веществ, способна трансформироваться в язву и вызвать серьезные осложнения. Как не допустить ошибок и выбрать лечение?
В медицине явление обозначено термином эпителиальное кистозное образование. В народе закрепилось слово атерома. Фото (сопутствующий элемент статьи) демонстрирует уплотнение на поверхности тела. Встречается преимущественно у людей от 20 до 30 лет, но при определенных обстоятельствах может развиться в любом возрасте.
В злокачественное образование не перерастает. Выяснить, что такое атерома и, как она выглядит, можно изучив ее строение. В месте поражения образуется полость, которая заполняется выделяемым сальным веществом, неспособным выйти на поверхность. Оно находится в так называемой «капсуле» и состоит из кожных микрочастиц, каплей жира и кристаллов холестерина.
Изнутри «капсула» выстлана тонким эпителием. Масса имеет густую структуру бело-желтого либо серого оттенка. Отличительная черта кистозного образования – оно формируется из клеток, которые не прекращают выделять кожное сало. Вещество в капсуле накапливается и атерома кожи (фото объяснит подробнее) начинает увеличиваться в объеме.
Особенности внешнего вида
Эпидермальная киста – мягкое круглое образование, выступающее под кожными покровами. Очертания четкие, размер зависит от количества жидкости.
Может напоминать горошину, но в отдельных случаях превышает диаметр куриного яйца. В центре находится закупоренный проток. Это черная точка способная выделять определенное количество сальной жидкости.
Плотность и эластичность атеромы картинки передать не смогут.
Она не меняет формы при сдавливании пальцем и способна перемещаться на несколько миллиметров. Существует два вида кистозных опухолей.
Истинная – развивающаяся из клеток «от шнуровавшихся» в период внутриутробного развития и передающуюся по наследству. Ложная – причиной становится непроходимость сальной железы.
В обоих случаях образование выглядит одинаково и может расположиться на любом участке тела.
Независимо от характера происхождения атерома сальных желез фото (не забываем) отличается однообразными внешними признаками. Уплотнение не доставляет дискомфорта и абсолютно безболезненно.
Объем увеличивается медленно и необходимость в удалении возникает редко. Лечение требуется, когда шаровидное образование превышает диаметр в 5 сантиметров или воспаляется.
Во втором случае повышается угроза самопроизвольного вскрытия и преобразования в язву.
Факторы, провоцирующие развитие
Кроме наследственной предрасположенности, атерома (см. фото) может появиться из-за нарушенного обмена веществ изменяющего характер жировых выделений и приводящего к закупорке сосудов. Причинами становится излишняя потливость, гормональные нарушения, активирующие кожные проблемы в виде угревой сыпи или жирной себореи.
Некачественные косметические средства и избыток парфюма также служат поводом для развития доброкачественной опухоли. События могут развиваться и по второму сценарию. Необработанные ссадины и царапины, а также грязь долго присутствующая на теле провоцируют проникновение верхних слоев эпителия в глубокие слои кожи. Они закупоривают железу, нарушая отток сальных выделений.
Наиболее крупной является атерома на спине. Фото уточнит, что поражаются в основном плечи или межлопаточная область. Сигналом о скором рождении кисты в этом месте служит массовое высыпание прыщей.
Нарост превышает диаметр в 10 сантиметров и развивается в единственном экземпляре. Расположение опухоли зависит от концентрации сальных желез.
Она никогда не посетит ладони и ступни, а вот другие области могут пострадать в любой момент.
«Места дислокации»
На нижних конечностях киста образуется нечасто и по внешним признакам ее можно спутать с липомой или гигромой.
Атерома на ноге – фото включает невысокие комочки с внутренней стороны кровеносных сосудов. Развивается на косточках, бедрах, голенях и пальцах. Чаще всего является врожденной и практически не растет.
Множественные образования в 2/3 случаев возникают на волосистой части головы.
Для уплотнений в большом количестве характерен небольшой размер с незначительными изменениями в течение долгих лет. Трудности могут возникнуть в том случае, когда эпителиальная киста часто подвергается трению или повреждениям. Постоянное давление тесной обуви или одежды приводит к увеличению выделений и становится началом инфекционно-воспалительных процессов.
Например, атерома под мышкой (фото на этом сайте) в 50% случаев трансформируется в гнойную язву. В подмышечных впадинах расположено огромное количество потовых и сальных желез в данной области, в совокупности с частым использованием дезодорантов, несоблюдением правил гигиены способствуют усиленному росту кисты. Возникают первые симптомы опасного диагноза.
Чем оборачивается беспечность
К внутренним признакам инфекции относятся тошного, низкое артериальное давление, повышение температуры тела. В месте поражения начинается пульсирующая боль.
Атерома на спине (фото покажет все) становится блестящей и приобретает темно-красный оттенок. Прилегающая кожа также изменяет оттенок. Наблюдается отечность.
Нарост увеличивается, а затем, словно «взрывается», источая светло-коричневый гной с неприятным запахом.
Это положительное явление, так как гной покидает тело, не затронув здоровые ткани. Ситуация усугубляется, если гной в поисках выхода растворяет «капсулу» и вытекает в подкожную жировую клетчатку.
Развивается обширный воспалительный процесс, повреждающий все слои кожи.
Атерома на ноге фото (только в этой статье) реже подвергается воспалению, так как находится на открытых участках тела с незначительным волосяным покровом.
Избавляться от нароста в этом месте либо в другом самостоятельно не рекомендуется. Повреждения приведут к необратимым последствиям, самое ужасное из которых – сепсис.
Атерома на руке (фото для наблюдения) чаще всего расположена на внешней стороне кисти, локтя или предплечья. Беспокойства не доставляет, но вызывает желание взять иглу и «выпустить» жидкость. Процедура опасна, а эффект от нее временный.
Чтобы избавиться от кисты навсегда необходимо правильная терапия.
Варианты лечения
Для удаления следует не только освободить ее от жидкости, но и извлечь оболочку, закрывающую просвет протоку железы. Кожа, покрывающая «капсулу», рассекается. Небольшая атерома на фото сохраняет целостность, и устраняется после давления пальцами на края раны. Этот метод называется «вылущивание». Второй вариант применяется, когда размеры образования превышают норму.
Над кистой делают два надреза, захватывают их зажимами и медленно протягивают под нарост изогнутые бранши ножниц.
После того как цель достигнута, ножницы разводят и смыкают, пока киста не отделится от примыкающих тканей. В завершение на рану накладываются швы.
Так извлекается объемная атерома на спине (фото эксклюзивное). Небольшие наросты, расположенные на чувствительных участках тела, устраняются лазером.
Метод эффективен, безболезнен и в отличие от других гарантирует отсутствие послеоперационных рубцов. Опухоль обрабатывается лазером до полного растворения. При сложных случаях с воспалением требуется небольшой надрез для удаления гноя сухим тампоном. После того как лазерный луч испарит оболочку нароста, разрез сшивается. Швы снимаются через 8 суток после процедуры.
В качестве профилактики развития эпидермальной кисты рекомендуются умывания горячей водой с мылом, паровые ванны, очистка кожных пор специальными средствами, массаж лица и шеи.
Источник: https://kak-eto-vygljadit.ru/chto-takoe-ateroma-foto-kak-ona-vygljadit-prichiny-lechenie
Конъюнктивальная интраэпителиальная неоплазия
Двустороннее предраковое состояние, которое часто встречается у пациентов пожилого возраста со светлой кожей.
Раньше это заболевание относили к группе заболеваний, включающих болезнь Бовена, интраэпителиальную эпителиому и конъюнктивальный дискератоз.
Образования, как правило, располагаются на лимбе и могут вовлекать прилежащую роговицу (рис. 2-5, Б-Г). Существуют три клинические формы: мясистая студнеобразная опухоль с кератинизацией, лейкоплакического типа и папиллярная. Лечение предполагает полное хирургическое удаление очага опухоли с последующей криоаппликацией.
Сквамозно-клеточная карцинома
Редкая медленно растущая инвазивная опухоль, которая, как правило, образуется на лимбе. Скорее всего, она развивается из конъюнктивальной интраэпителиальной неоплазии, которая прорастает через базальную пластинку конъюнктивы.
Папиллярная, или студнеобразная опухоль. Часто сопровождается выраженной питающей опухоль сосудистой сетью (рис. 2-5, Д).
Лечение предполагает полное хирургическое удаление очага опухоли с последующей криоаппликацией. В некоторых случаях следует провести послойную склеротомию для полного иссечения опухоли.
Данная опухоль может быть агрессивна у пациентов со сниженным иммунитетом.
Природа возникновения
Эпидермальная киста состоит из эпителия, волосяного фолликула и эпидермиса. Причина появления – закупоривание сальных желез. Киста – это розового цвета узел размером 2-5 см, покрытый капиллярной сетью. Внутри атеромы находится вязкая масса желтоватого оттенка с неприятным запахом. В случае попадания в новообразование инфекции, она воспаляется, становится плотной и причиняет нестерпимую боль. Появление эпидермального образования вызывает ухудшение самочувствия у человека, возникает сильная боль в голове, раздражительность, слабость. Отдельные виды кисты могут быть очень опасными, оказывать давление на мозг и даже привести к менингиту. Особую опасность представляет собой образование, расположенное на мошонке.
Появление атеромы носит спонтанный характер, как правило, в тех местах, где наблюдается постоянное трение. Рост образования очень медленный. Из-за специфической локализации очень часто происходит разрыв кисты.
Другие карциномы
Мукоэпидермоидная карцинома и веретенообразноклеточная карцинома — опухоли, во многом похожие на сквамозную папиллому, однако они значительно агрессивнее и могут возникать не только на конъюнктиве.
Карцинома сальных желез — редкая и агрессивная опухоль, которая, как правило, захватывает верхнее веко у пациентов преклонного возраста; изредка может возникать de novo в виде папилломатозного разрастания или лейкоплакического очага на тарзальной конъюнктиве (рис. 2-5, Е). Данное заболевание часто ошибочно принимают за хронический двусторонний конъюнктивит или рецидивирующий халязион.
Возможно, будет необходима серия биопсий для постановки правильного диагноза.
Что такое атерома века по МКБ
Атерома — кистозное образование кожи, которое локализируется в сальной железе. Развивается у всех людей независимо от расы, пола и возраста. Стоит отметить, что данное образование относят к ретенционным кистам, т.е. они возникают из — за закупоривания сальных протоков расположенных в толще кожи.
Вследствие пагубного влияния экологии, нарушения обменных процессов в организме, несоблюдения правил личной гигиены, либо чрезмерным выделение кожного сала, происходит закупорка или перекрытие протоков сальных желез. Сальный секрет, не находя выхода, накапливается в выводящих путях, формируется атерома и далее возможно развитие местной воспалительной реакции.
Нарост может возникнуть в любом отделе кожи, особенно там, где хорошо развит волосяной покров. Преимущественно сальные кисты развиваются на волосистой части головы, веках, коже спины, шеи, в паховой области. Единственными участками кожи, где не развиваются сальные кисты, являются кожа ладоней и стоп.
Реактивная лимфоидная гиперплазия и неходжкинская лимфома
Должно быть также проведено общее обследование пациента терапевтом или онкологом.
Папиллома или рак? Беременность.
Здравствуйте! Нужно ваше мнение, т.к. я в растерянности. Я-брюнетка, кожа скорее смуглая. 33 года. Проблем с родинками у меня до сих пор не было, папиломмы отсутствовали. Хотя есть две большие родинки на теле, но они у меня с рождения и не беспокоили. В 2008 г у меня методом мазка ПЦР были обнаружены штаммы ВПЧ среди них есть 31,35,18. В 2010 на слезном мясце мной был обнаружен невус, которого ранее у меня не было, он как-то быстро появился, по этому поводу стою на учете у онкоофтальмолога-предлагали удалить слезное мясцо, но мнения врачей разделились-оставили под наблюдение. Невус сейчас не беспокоит, динамики роста нет, проходила на прошлой неделе фундус-линзу. Сейчас меня беспокоит вдруг появившаяся во время беременности папиллома в районе плеча, возле подмышечной впадины. На сроке 30недель 1.01.16 я расчесала как мне казалось прыщик, было много крови, мне показалось что просто лопнул какой-то сосудик. Через неделю появилось образование, по виду похожее на папиломму, я н обратила на него должного внимания..сейчас оно увеличилось в размере и из маленькой точки величиной с игольное ушло превратилось в 2мм плоской красной выпуклой (без ножки) овальной формы с ровными краями, кожа вокруг папилломы изменилась, стала розовой. папиллома не кровоточит, не изъязвляется, не подсыхает, корочек нет. Вокруг папилломы на прошлой неделе обнаружила какие-то уплотнения под кожей их-два. Это как-будто какие-то маленькие припухлости,которые пальпируются пальцем. Вместе с их появлением появилось жжение и дискомфорт в районе папилломы, которое усиливается ночью, вот это меня и встревожило. Сейчас у меня срок 38-39 недель..я очень напугана, боясь пропустить перерождение этого образования посетила 2-ух онкодерматологов..мнения и здесь разделились,что подарило мне бессонные ночи накануне важного момента в моей жизни. Один сказал иссекать сейчас скальпелем и отправлять на гистологию, другой-сделать это после родов. Что это может быть мне никто не говорит-может не хотят меня пугать? Но я и так уже напугана! Получается с момента обнаружения этого образования и одновременным его травмированием прошло 2 месяца. Неужели это может быть злокачественный процесс? Могу выложить фото в хорошем качестве.
Спасибо если ответите.
Единственная возможность поставить точный диагноз – удалить подозрительное образование и отправить его на гистологическое исследование. Ждать до родов не нужно, поскольку гормональная буря во время беременности и родов может провоцировать рост и различные изменения в любых опухолях.
Спасибо большое что ответили! Да. я тоже такого же мнения-что надо срочно удалять и на гистологию. Сегодня была еще у одного онкодермалога. По виду сказал напоминает гемангиому. Не похоже,говорит на меланому, хотя смотрел без дерматоскопа. На 25.02 назначено иссечение скальпелем и через 10 дней придет результат гистологии. Иссекать будут под уколом лидокаина..значит вырежут немного..если больше делать захват-сказали нужен общий наркоз, а мне его делать сейчас нельзя. Если что-то найдут плохое будут иссекать тотально. Еще сказали,что меланома не болит вообще-то. а если болит -то там уже все запущенно. Надеюсь, что к четвергу я еще не рожу, потому что тоже боюсь что такой стресс как роды сделают еще хуже-если там все-таки что-то нехорошее. Хотели, кстати, сегодня взть биопсию-я не дала. Так как итала,что если меланома-этого делать нельзя-только удаление скальпелем. Отпишусь,когда придут результаты обязательно. Очень жаль, что такой торжественный в жизни момент омрачается ожиданием чего -то другого и страшного.
Доктор, здравствуйте! Я в большой тревоге, пожалуйста, помогите советом. Сегодня меня смотрел еще один онкодерматолог-в гос. городском онкодиспансере. Сказал, что не исключает, что это узловая меланома. Дело в том, что образование 2мм слишком мало для того,чтобы определить внешне-какого оно рода. Может быть гемангиомой, а может и меланомой оказаться. Точно скажет только гистология! Я прочитала, что гемангиома при надавливании-светлеет. У меня так происходит. Но я нигде не читала, может ли также реагировать на давление меланома красного цвета? Про узловую меланому-я начитана уже..оказывается,эта самая злокачественная опухоль из всех меланом, дает вертикальный рост, т.е. может сильно прорастать вглубь при всей ее миниатюрной площади сверху, быстро прогрессирует, особенно во время беременности, появляется преимущественно на неизменном участке коже (как раз мой вариант)..и совершенно мне не понятно..если это такая мелкая гемангиома-почему такое жжение в области пятна? А еще я заметила, что две недели назад возле пятна появились небольшие измененные участки кожи (сателлиты?)..одно из них на ощупь как маленький островок припухлости под кожей..1см примерно. Вместе с ними и появилось жжение,которое сначала вроде как от них исходило-теперь уже не понять что именно жжет. Посмотрела фото узловой меланомы-очень похоже на мое пятно. И теперь, я не знаю что делать. В онкодипансере мне хотели взять биопсию-я не дала, так как читала ,что при меланоме этого делать категорически нельзя. 25.02 предложено иссечение скальпелем- опять же я не знаю делать ли ее. Ведь участок кожи будут обкалывать иглой для обезболивания,а в случае меланомы-это ухудшит прогноз (разнесут иглой метастазы), на живую резать без обезбаливания-не возьмутся из-за моего положения. Опять же непонятно..сколько см отступать от опухоли ,чтобы не навредить? Экстренно родоразрешать меня до гистологии путем КС никто не хочет без диагноза, который без гистологии мне никто ,конечно, не дает точный. Делать гистологию до родов опять же страшно- а вдруг повредят и кровотоком попадут к ребенку метастазы. Рожать естественны путем-пока время не пришло..хотя вроде уже должна, но срок ставят на 10.03 ориентировочно, понимаю, что если все же меланома-еще столько ждать нельзя и так,возможно, времени много упущено. Что же мне делать? Поймите меня правильно- очень боюсь за себя и за единственного ребенка, но никто ничего не знает и не хочет помочь! Может быть выложить все-таки фото? Очень надеюсь на ответ.
Решила еще раз написать..поделиться соображениями..насколько они верны только? Весьма поверхностно разобравшись в своей проблеме(насколько это может позволить отсутствие мед. образования и наличие домашнего интернета) я поняла что мне нужна дерматоскопия -в первую очередь. С которой у нас в городе почему-то проблемы. Завтра будет уже 4-ый по счету онколог (у меня уже нервы ни к черту)-посмотрим, будет у него в наличии этот прибор. Как мне довелось узнать, что гемангиому легко диагностировать только при помощи дерматоскопа. Там есть характерные признаки, присущие только ей. А конкретнее-наличие лакун и белых перегородок между ними, в то время как у беспигментной меланомы сосуды внутри выглядят в виде узелков. Наверное, лучше сначала сделать дерматоскопию, чтобы потом понять сколько делать захват здоровой ткани и под какой анестезией и как быстро это надо делать.
Алина, удаление опухоли не несет в себе высокого риска немедленного метастазирования, если гистологически будет подтверждена меланома, то можно будет повторно иссечь операционный рубец.
Здравствуйте! Нужно ваше мнение, т.к. я в растерянности. Я-брюнетка, кожа скорее смуглая. 33 года. Проблем с родинками у меня до сих пор не было, папиломмы отсутствовали. Хотя есть две большие родинки на теле, но они у меня с рождения и не беспокоили. В 2008 г у меня методом мазка ПЦР были обнаружены штаммы ВПЧ среди них есть 31,35,18. В 2010 на слезном мясце мной был обнаружен невус, которого ранее у меня не было, он как-то быстро появился, по этому поводу стою на учете у онкоофтальмолога-предлагали удалить слезное мясцо, но мнения врачей разделились-оставили под наблюдение. Невус сейчас не беспокоит, динамики роста нет, проходила на прошлой неделе фундус-линзу. Сейчас меня беспокоит вдруг появившаяся во время беременности папиллома в районе плеча, возле подмышечной впадины. На сроке 30недель 1.01.16 я расчесала как мне казалось прыщик, было много крови, мне показалось что просто лопнул какой-то сосудик. Через неделю появилось образование, по виду похожее на папиломму, я н обратила на него должного внимания..сейчас оно увеличилось в размере и из маленькой точки величиной с игольное ушло превратилось в 2мм плоской красной выпуклой (без ножки) овальной формы с ровными краями, кожа вокруг папилломы изменилась, стала розовой. папиллома не кровоточит, не изъязвляется, не подсыхает, корочек нет. Вокруг папилломы на прошлой неделе обнаружила какие-то уплотнения под кожей их-два. Это как-будто какие-то маленькие припухлости,которые пальпируются пальцем. Вместе с их появлением появилось жжение и дискомфорт в районе папилломы, которое усиливается ночью, вот это меня и встревожило. Сейчас у меня срок 38-39 недель..я очень напугана, боясь пропустить перерождение этого образования посетила 2-ух онкодерматологов..мнения и здесь разделились,что подарило мне бессонные ночи накануне важного момента в моей жизни. Один сказал иссекать сейчас скальпелем и отправлять на гистологию, другой-сделать это после родов. Что это может быть мне никто не говорит-может не хотят меня пугать? Но я и так уже напугана! Получается с момента обнаружения этого образования и одновременным его травмированием прошло 2 месяца. Неужели это может быть злокачественный процесс? Могу выложить фото в хорошем качестве.
[youtube.player]
Новообразования требуют обязательной диагностики и лечения (как хирургического, так и медикаментозного), потому что в противном случае они способны быстро расти, воспаляться, травмироваться, доставлять больному стойкий дискомфорт, вызывать нарушения зрения, сухость глаз или слезоточивость, а в отдельных случаях – перерождаться в раковую опухоль.
Липома и атерома, в чем отличия
Иногда атерому можно спутать с липомой, которая внешне очень схожа. Даже название «жировик» применяют как к липоме, так и к атероме. Давайте разбираться, в чем заключается разница между двумя заболеваниями.
Первостепенным отличием атеромы от липомы является этиология заболевания. Атерома кожи развивается из сальной железы, из которой по каким-либо причинам затруднен отток секрета. Липома же представляет собой опухоль, произрастающую из клеток жировой ткани. Такая опухоль является доброкачественной, прямую угрозу для жизни и здоровья человека она не несет. Морфологически атерома представлена кистой, наполненной скопившимся секретом, липома – опухолью из разросшихся жировых клеток. Атерома расположена внутри кожи, а липома непосредственно под кожей. Размеры липомы могут варьировать от нескольких миллиметров до десятков сантиметров, опухоль может разрастаться до неограниченных размеров, хотя растет она достаточно медленно. Размеры атеромы, как правило, не велики, редко можно встретить атерому больше 5 см в диаметре. Локализация атером довольно типична и привязана к местам наибольшего скопления сальных желез, липома чаще образуется в местах отложения жировой клетчатки (живот, бедра). Атерома не может развиться вне кожи, липома может располагаться глубоко, например, развиваясь из клеток забрюшинной клетчатки.
Выделяют различные разновидности липом:
Липофиброма.
В тканях такой опухоли преобладают жировые клетки, на ощупь она довольно рыхлая, мягкая.
Фибролипома.
В тканях такой опухоли преобладают клетки соединительной ткани, на ощупь она более плотная.
Ангиолипома.
В тканях такой опухоли преобладают сосуды, она интенсивно кровоснабжается.
Миелолипома.
В тканях такой опухоли наряду с жировыми клетками присутствуют клетки кроветворной системы.
Миолипома.
В тканях такой опухоли преобладают мышечные волокна.
Внешне липома выглядит как округлое образование, расположенное под кожей. Липома не спаяна с кожей, смещается при пальпации, мягкая, эластичная на ощупь. Кожа над липомой не изменена. Липомы могут иметь как единичный, так и множественный характер. В этом липома и атерома схожи.
Для дифференциальной диагностики липомы применяют следующие методы:
- Данные анамнеза, наследственная предрасположенность, внешний осмотр, типичные места локализации атером.
- Лучевые методы: рентген, томография, ультразвук. Данные методы позволяют оценить размеры опухоли, уточнить ее форму и локализацию.
- Биопсия. Данный метод позволяет оценить качественный состав опухоли, выявить из каких клеток она состоит, доброкачественная или злокачественная ее природа. Биопсию осуществляют либо после удаления опухоли, или до ее удаления при помощи пункции.
В отличии от атеромы, липома может озлокачествляться, такое заболевание называют «липосаркома». Также липома может значительно разрастаться, сдавливая окружающие ткани. Если вы заподозрили у себя наличие атеромы или липомы, то это является поводом для обращения к врачу. Не следует самостоятельно устанавливать себе диагноз, а тем более не замечать наличия липом и атером, давая им возможность увеличиваться в размерах.
Причины возникновения
Папиллома на веке – внешнее проявление внутренней проблемы организма: его заражения ВПЧ-вирусом. Эта патология передается одним из трех способов:
- при интимных отношениях мужчины и женщины (наиболее распространенный путь, от которого контрацепция не защищает на 100%);
- при использовании личных вещей зараженного человека;
- при родах от мамы к малышу.
Если в организм пациента попал ВПЧ, это не значит, что сразу же начнут возникать наросты. Папиллома на слизистой глаза образуется при наличии следующих провоцирующих факторов, связанных со снижением иммунитета:
- гормональный сбой;
- обострение хронических недугов;
- вирусные, простудные болезни;
- частые переохлаждения;
- состояния иммунодефицита, обусловленные умственными или физическими перегрузками, стрессами;
- длительный прием антибиотиков;
- отравление организма токсичными веществами (спиртное, никотин, наркотические средства);
- сахарный диабет и т.д.
При наличии крепкого иммунитета организм противостоит вирусу, папиллом не образуется.
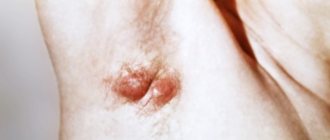
Атерома
Атерома — что это такое? Как лечить атерому на голове Атерома – это закупоренные (лишенные оттока) сальные железы. В народе патологию именуют жировиком, а в медицине – кожная киста, который иногда выглядит обычным прыщом.
Заболевание достаточно распространено, диагностируется практически на любом участке тела, начиная от области брови, заканчивая стопой. Причины возникновения атером предполагают поражение участков с волосяным покровом (рука, пах, затылок, область головы, особенно околоушная область и т.д).
Как образуется? При определенных обстоятельствах (травма, воспаление волосяного фолликула, неправильное выдавливание угрей и т.д.) происходит закупорка сального протока, однако железы продолжают вырабатывать сало. Так как оно не выходит наружу, то образует кисту, которая постепенно растет в размерах.
Что это такое?
Атерома – это эпидермальное кистозное образование, формирующееся из сальной железы по причине ее закупоривания. В народе подобное образование часто называют жировиком.
По сути, это доброкачественное образование представляет собой безболезненное округлое уплотнение, заполненное творожистым содержимым беловато-желтого либо сероватого оттенка. Эта масса состоит из ороговевших кожных микрочастиц и сала.
Причины возникновения
Жировики возникают вследствие того, что нарушается проходимость сального протока. Сальные железы располагаются близко к поверхности кожи, в сосочковом и сетчатом слое.
В сутки сальными железами вырабатывается до 20 г секрета. Если его выделяется больше, в железе появляется кистозно-опухолевое разрастание – жировик.
Причин появления атеромы несколько. Об этиологии заболевания говорит место расположения кисты и ее содержимое. Ретенционная фолликулярная киста – вторичное образование. Причина его появления в закупорке сального протока. Места локализации вторичной атеромы:
- лицо;
- спина;
- шея;
- осложнения угревой сыпи.
Эпидермоиды – новообразования наследственной природы. Они появляются из эпидермиса. Места локализации — пах и голова (волосистая часть).
На формирование атером оказывают влияние следующие факторы:
- повышенное потоотделение;
- несоблюдение гигиены;
- воспалительный процесс в верхнем слое кожи;
- нарушение метаболизма, вследствие чего меняется консистенция сального секрета;
- воспаление фолликула, закупорка;
- неправильный уход за проблемной кожей;
- самостоятельное лечение угревой сыпи и акне;
- гормональный сбой;
- патология сальных желез (врожденный дефект);
- генетические заболевания.
Плохая экология, условия труда, некачественные косметические препараты, постоянное использование дезодорантов увеличивают вероятность заболевания.
Атерома на голове
Атерома на волосистой части головы – это патология, которая встречается чаще всего. Атерома на голове чаще всего представлена не в одном количестве.
Как правило, жировики обладают небольшим размером и могут быть устранены только оперативным путём. Одна атерома на голове диагностируется только в 30% случаев. Такая атерома на голове может достигнуть большого размера. Если применить хирургическое удаление, то это может привести к развитию рецидива.
Чем отличается атерома от липомы?
Липома (распространенное название «жировик») – это настоящая доброкачественная опухоль. При ней отмечается избыточный рост клеток соединительной ткани. Располагается она не в кожа, а несколько глубже – в жировой клетчатке.
Симптомы
Характерной клинической симптоматикой атеромы не обладают (см. фото), поскольку не имеют склонности к изменению поверхности, не вызывают болезненных ощущений, доставляя только косметическое неудобство.
В целом дерматологи характеризуют жировик так:
- Жировик при желании можно немного сдвинуть;
- Над образованием располагается нормальная здоровая кожа;
- Киста имеет четко ограниченный контур;
- Четко ограниченная выпуклость, лежащая на кожной поверхности;
- При пальпации ощущается эластичная и плотная структура кисты;
- В центре образования имеется характерная точка черного цвета.
Если жировик воспаляется, то возникают следующие признаки:
- При касании ощущается боль;
- В области жировика ткани отекают;
- Образование краснеет;
- Временами гнойный экссудат прорывается наружу.
На фото ниже показано, как проявляется заболевание у человека.
Лечение атеромы
Единственное полное и радикальное лечение атеромы заключается в ее удалении различными методами. Самостоятельно атерома пройти не может, то есть, образование ни при каких обстоятельствах не рассосется, и рано или поздно его придется удалить каким-либо способом (хирургически, лазером или радиоволновым методом).
Выдавить атерому также невозможно, даже если предварительно проткнуть капсулу кисты иглой и сформировать отверстие, через которое выйдет ее содержимое.
В этом случае содержимое выйдет, но капсула кисты с клетками, продуцирующими секрет, останется в протоке сальной железы, а следовательно, через некоторое время свободная полость снова заполнится кожным салом и образуется атерома. То есть, произойдет рецидив атеромы.
Можно ли выдавить атерому в домашних условиях самому?
Ни в коем случае, особенно при расположении атеромы на голове (за ухом, в области лба, затылка и т.д.). Если она воспалена, то гной по кровеносным сосудам может попасть в мозг и вызвать тяжелое воспаление. Если нет – это может привести к нагноению кисты. Оптимальный вариант – сразу обратиться к хирургу.
Возможно лечение атеромы без операции?
Вылечить атерому в домашних условиях не удастся, поскольку для надежного удаления кисты необходимо вылущить ее оболочку, а сделать это может только человек, обладающий навыками производства хирургических операций.
Если человек самостоятельно может вылущить оболочку кисты (например, делал операции животным, является хирургом и т.д.
), то сделав адекватное местное обезболивание, он может попытаться самостоятельно произвести операцию при наличии стерильных инструментов, шовного материала и локализации атеромы в области, на которой удобно манипулировать самостоятельно.
Подобные условия трудновыполнимы, поэтому даже квалифицированный хирург, как правило, не может самостоятельно и в домашних условиях удалить себе атерому.
Таким образом, лечение атеромы в домашних условиях де-факто невозможно, поэтому при появлении такой кисты необходимо обратиться к хирургу и удалить образование, пока оно маленькое, и это можно сделать без большого разреза с минимальными косметическими дефектами.
Всевозможные народные средства против атеромы не помогут избавиться от кисты, однако могут замедлить ее рост. Поэтому при невозможности удалить атерому в течение близлежащего промежутка времени, можно воспользоваться различными народными методами лечения, чтобы не допустить выраженного увеличения ее размеров.
Удаление атеромы
Основным способом лечения атером является хирургическая операция, заключающаяся в удалении этой кисты под местной анестезией. Показанием к иссечению атеромы является её большой размер, а также желание больного с целью достижения косметического эффекта.
При неосложнённом течении атеромы возможны следующие варианты оперативного вмешательства:
- Кожный разрез производится над местом, где атерома наиболее выступает. Содержимое атеромы выдавливается наружу, собирается салфеткой. Затем капсула кисты захватывается зажимами и удаляется. Иногда прибегают к выскабливанию полости кисты специальным хирургическим инструментом – острой ложечкой.
- После рассечения кожи над атеромой таким образом, чтобы не повредить её капсулу, кожа с атеромы сдвигается, затем, путём надавливания пальцами на края раны, производится вылущивание атеромы.
- Наиболее распространённым методом хирургического лечения в настоящее время является следующий.
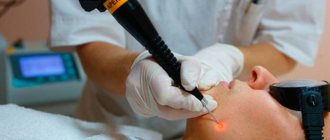
В настоящее время в связи с хорошим косметическим эффектом применяется лазерное иссечение даже нагноившихся атером под местной инфильтрационной анестезией, что возможно осуществить с использование одной из трёх методик:
- Фотокоагуляция – испарение атеромы при помощи воздействия лазерного луча. Данный метод используется даже для удаления нагноившихся кист при условии, что размер атеромы не превышает 5 мм в диаметре. После проведения процедуры врач не накладывают швы, поскольку на месте атеромы образуется корочка, под которой происходит заживление, продолжающееся в течение 1 – 2 недель. После полного заживления тканей корочка отпадает, и под ней оказывается чистая кожа с незаметным или малозаметным рубцом.
- Лазерное испарение оболочки атеромы изнутри применяется в тех случаях, если диаметр нагноившейся атеромы более 2,0 см. Методика заключается в следующем: Вскрытие атеромы производится скальпелем посредством небольшого веретенообразного разреза, обязательно иссекается спаянный с кожей участок. Гнойное содержимое атеромы удаляется сухими тампонами из марли. После этого края операционной раны разводятся острыми крючками, при помощи лазерного луча оболочка атеромы испаряется изнутри. На рану накладываются первичные швы, оставляется резиновый дренаж. Швы после лазерного испарения оболочки атеромы изнутри снимают на 8-12 сутки после операции.
- Лазерное иссечение с оболочкой производится, если атерома имеет размер от 5 до 20 мм в диаметре, вне зависимости от наличия или отсутствия воспаления и нагноения. Для выполнения манипуляции сначала скальпелем разрезают кожу над атеромой, затем захватывают щипцами оболочку кисты и натягивают ее таким образом, чтобы стала видна граница между нормальными тканями и капсулой образования. Затем лазером испаряют ткани поблизости от оболочки кисты, выделяя ее таким образом из спайки с кожными структурами. Когда вся киста окажется свободной, ее просто вынимают щипцами, внутрь образовавшейся раны вводят дренажную трубку и накладывают швы на кожу. Через несколько дней удаляют дренаж и через 8 – 12 суток снимают швы, после чего рана полностью заживает с образованием малозаметного рубца в течение 1 – 2 недель.
Нагноение атеромы является абсолютным показанием к оперативному вмешательству. При этом часто применяется лишь её вскрытие для обеспечения оттока наружу гнойного содержимого.
Послеоперационный период
В послеоперационном периоде важно контролировать состояние раны. В первые дни, перевязки после атеромы проводятся каждый день или через сутки, под контролем лечащего хирурга. Если киста была воспаленная, ежедневно меняются резиновые выпускники и ткани обрабатываются антисептиком.
В среднем, процесс заживления продолжается около 2-х недель. Пациент находится на амбулаторном лечении, в стационар помещают больных только с тяжелыми формами кист. Швы снимают после образования хороших соединительнотканных «мостиков» между краями ран. Эта процедура безболезненная, не требует проведения местной анестезии и занимает 3-5 минут.
Источник: https://p-87.ru/m/ateroma/
Симптомы
Новообразования, вызванные папилломавирусом, чаще всего локализуются на верхнем веке, несколько реже – в уголках глаза, на конъюнктиве. Это наросты, имеющие тонкую и длинную или маленькую толстую ножку. Если они концентрируются на веке в большом количестве, их называют папилломатозом.
Проблема имеет следующие симптомы:
- внутри нароста имеется питающий сосуд, через который он получает необходимые для своего функционирования вещества.
- Новообразования способны вызывать дискомфорт при смыкании век, провоцировать ощущение инородного тела в глазу.
- Их диаметр варьируется от миллиметра до сантиметра.
- Их цвет совпадает с окружающим кожным покровом или чуть отличается от него (например, возможны красные, темные образования).
В зависимости от внешнего вида папилломы на веках бывают двух типов:
- кератомные – вытянутые, длинные, зернистые. Прикосновения к ним доставляют больному выраженный дискомфорт. Этот тип наростов появляется преимущественно у пожилых граждан.
- Фиброидные – однородные по структуре, похожие на капли более вытянутой или плоской формы. Они встречаются у пациентов любых возрастов.
Любые виды папиллом на веках способны провоцировать сухость глаз или усиленное слезотечение, вызывать постоянный зуд, отравляющий жизнь пациента.
Лечение
Себорейную разновидность можно не трогать, если она не причиняет неприятностей пациенту. Достаточно будет применения таких препаратов, как ихтиоловая мазь, бальзам Вишневского, березовый деготь – благодаря своему рассасывающему свойству эти составы очень эффективны.
Важно! Лечение становится необходимым в том случае, когда новообразование проявляется.
Нельзя удалять образования в стадии воспаления, перед этим обязательно провести противовоспалительное лечение и только потом хирургическая операция.
В чем опасность появления папиллом на веке
Папилломы на верхнем веке в единственном или множественном количестве – серьезный косметический дефект, способный испортить настроение, повлиять на самооценку. Для новообразований, расположенных в этой зоне, высока вероятность травмирования, которое приводит к воспалению, загноению, кровотечениям. Отсутствие терапии может стать причиной:
- постоянного чувства дискомфорта, зуда, резей в глазах;
- сухости глаз, слезоточивости при появлении наростов внутреннего века;
- негативному воздействию на зрение: наросты становятся причиной конъюнктивита, блефарита.
При отсутствии лечения папиллома под глазом способна переродиться в злокачественную опухоль, увеличиться в размерах, поврежденная область часто разрастается. Вирус ВПЧ, ставший причиной папилломатоза, способен провоцировать раковые опухоли шейки матки у женщин и полового члена у мужчин. Чтобы не допустить роковых последствий, важно не заниматься самолечением, а обаятельно пройти врачебную диагностику.
Причины появления опухоли
Атерома на спине может появиться по разным причинам, которые, в свою очередь, классифицируют по двум направлениям.
К внутренним причинам возникновения атеромы следует относить следующие:
- гиперфункция потовых желез,
- неправильный обмен веществ;
- гормональный сбой в организме;
- угревая сыпь;
- жирная себорея.
К внешним факторам относят:
- травму протоков желез;
- повышенную температуру окружающей среды;
- чрезмерно высокую влажность воздуха;
- частое ношение одежды из искусственной ткани;
- редкие гигиенические процедуры.
В зону риска по заболеваемости попадают люди с повышенным уровнем гормона тестостерона. Именно по этой причине мужчины более подвержены атероме, нежели женщины.
Диагностические мероприятия
Папилломы на веках не являются только косметическим дефектом. Это веский повод, чтобы отправиться для диагностики к дерматологу. Специалист назначит пациенту два вида исследований:
- ПЦР-тест – позволяет определить, есть ли в организме ВПЧ-вирус, какого типа и в какой концентрации.
- Иные анализы, позволяющие выявить состояние организма и его иммунных сил (например, общий анализ крови).
Если имеются подозрения, что новообразование возле глаза имеет злокачественную природу, пациента направят к онкологу, который возьмет элемент биоматериала на гистологию.
В зависимости от особенностей развития папилломы делят на два типа:
- малоактивные – практически не увеличиваются в размерах, не доставляют дискомфорта, по цвету сходятся с оттенком окружающей кожи.
- Высокоактивные – быстро растут, вызывают дискомфорт при случайном касании или провоцируют зуд, при травмировании способны перерастать в злокачественные образования.
При первом типе наростов резекция остается на усмотрение пациента, при втором она обязательна.
Дополнительно к хирургическому вмешательству необходимо медикаментозное воздействие, которое подбирается пациенту индивидуально с учетом состояния его организма.
Внешний вид кисты и симптомы
Атерома на шее сзади представляет собой бугорок на коже. Он может иметь различные размеры. Так, практике известны кисты этого типа от 5 мм до 10 см. Кожа, покрывающая атерому, имеет нормальный вид, иногда в центре кисты можно увидеть темную точку. Это закупоренная сальная железа. Из-за того, что она забилась, и появился нарост. Выдавить ее не получится, поскольку она, во-первых, большая, во-вторых, покрыта довольно плотной капсулой, в-третьих, ее содержимое слишком вязкое и плотное, чтобы пройти в узенькое отверстие железы.
Новообразование не имеет никаких симптомов, найти его можно, только ощупывая шею или увидев в зеркало. Также его могут заметить люди, с которыми живет заболевший.
Пока атерома не воспаляется, она не имеет свойства чесаться, выделять жидкость, гноиться или шелушиться. Заболевание проходит бессимптомно.
Методы лечения
- иммуномодуляторов;
- противовирусных средств местного или общего действия;
- витаминов.
Игнорирование медикаментозного воздействия способно сводить результаты хирургии к нулю: глазное веко, с которого удалили наросты, при первом ослаблении иммунитета больного вновь покроется новообразованиями.
В дополнение к медикаментозной терапии врач дает советы, позволяющие убрать факторы общего характера, благоприятствующие развитию ВПЧ. Например, пациенту рекомендуется высыпаться, больше гулять на свежем воздухе, обеспечить себе сбалансированный и разнообразный рацион, исключить стрессовые ситуации, заняться лечением хронического недуга, если таковой имеется, отказаться от приема аптечных препаратов без назначения врача.
Это классический метод, позволяющий избавиться от папилломы на веке путем ее иссечения скальпелем. Он используется для тех новообразований, к которым неприменимы другие способы удаления: крупных дефектов, наростов злокачественного типа.
Хирургическое иссечение папиллом у глаз проходит по следующей схеме:
К числу минусов хирургической методики относится длительный восстановительный период, необходимость для больного ходить на перевязки, а затем посетить процедуру снятия швов. Способ сопряжен с высоким риском образования рецидивов, появления шрамов и рубцов на обработанном участке.
Важный плюс методики – возможность ее использования при наличии противопоказаний для удаления, характерных для других способов, при большом размере или злокачественном характере папиллом. У хирурга остается материал, который можно сдать на гистологию.
Удаление папиллом с века глаза лазером – это процесс их выпаривания лазерным лучом. Такой метод появился относительно недавно, но уже заслужил положительные отзывы врачей и пациентов. К числу его преимуществ относится:
- минимальный риск рецидивов;
- отсутствие шрамов, рубцов;
- бесконтактное воздействие, обеспечивающее полную стерильность;
- бескровное удаление;
- минимальное число противопоказаний;
- направленное воздействие: нанесение вреда зрению исключено, вероятность задеть здоровые ткани минимальна.
Лазерная коагуляция не применяется для беременных женщин и кормящих матерей, лиц с онкологическими и кожными болезнями, воспалительными процессами в острой фазе, тех, кто недавно активно загорал.
Перед тем, как убрать папиллому, врач обрабатывает веко анестетиком, вводит местное обезболивающее. Затем на нарост направляется лазерный луч, удаляющий новообразование послойно. Благодаря высокоточной автоматике регулируется сила и направленность воздействия. За один сеанс можно избавиться сразу от нескольких новообразований.
После лазерной коагуляции у пациента на веке остается небольшая ранка, которую обрабатывают обеззараживающим и ранозаживляющим средством. После резекции в течение недели следует избегать загара, отказаться от посещения бани, сауны, бассейна, нанесения косметики на обработанный участок, использования контактных линз.
Минус метода в том, что новообразование полностью выпаривается, не остается материала для анализа. Если есть сомнения в доброкачественности, нужно сделать пункцию до резекции.
Удаление папилломы на нижнем веке глаза возможно при помощи воздействия жидкого азота. Высокие температуры приводят к тому, что новообразование белеет, постепенно отмирает, а затем отпадает естественным путем. Если нарост находится в непосредственной близости от глаза, важно выбрать высокопрофессионального врача, клинику, располагающую современным оборудованием, чтобы исключить вред для зрения.
Жидкий азот наносится на новообразование одним из двух способов:
- аппликатором;
- специальным аппаратом – криодеструктором.
Во время процедуры пациент испытывает минимум неприятных ощущений. Они сводятся к легкому жжению и покалыванию. После сеанса новообразование белеет, что означает, что азот подействовал. Обработанный участок обрабатывается антисептиком, на 1-2 дня закрывается марлевой повязкой.
Криодеструкция противопоказана лицам с индивидуальной непереносимостью холода, пациентам со злокачественными опухолями, тем, кто страдает острыми заболеваниями и кожными недугами.
После процедуры пациенту нельзя использовать косметику, допускать контакта новообразования с водой.
Следует воздержаться от загара, посещения сауны. Практика показывает, что нарост отпадает через 2-3 недели.
Криодеструкция не используется для папиллом, расположенных на ресничном крае. Практика показывает, что для борьбы с новообразованиями на веках этот метод менее востребован, чем лазерная резекция, из-за меньшей точности воздействия.
Специалисты едины во мнении, что удаление папиллом в области глаз народными средствами недопустимо. Такие рецепты можно использовать исключительно в качестве дополнительной терапии после консультации врача. Эффективные методики основаны на повышении иммунных сил организма. Для этого используют отвары шиповника, настойку эхинацеи, употребление натурального меда, чая из ромашки, зверобоя и т.д.
При наличии одобрения врача можно воспользоваться следующими рецептами, как удалить папилломы:
Для его приготовления стебли растения пропускаются через мясорубку, из них отжимается сок, который соединяется с детским кремом или глицерином в соотношении 1:4. Состав наносится на нарост около века 1-2 раза день 3-4 недели.
Оно обладает регенерирующим, местным иммуностимулирующим свойством, повышает клеточный метаболизм. Средство прикладывают ватной палочкой к пораженному участку, процедура повторяется ежедневно утром и вечером. Для полного избавления от новообразования требуется не менее месяца.
Ватный тампон смачивается свежевыжатым соком растения, прикладывается к веку с папилломой на 15-20 минут. Это природное средство способно бороться с ВПЧ-вирусом на местном уровне.
Народная медицина предлагает смазывать им веко, где располагается новообразование, оставлять до высыхания. Выздоровление происходит за счет иммуностимулирующих свойств продукта.
Его используют для нижнего века, потому что в этом случае вероятность попадания вещества в глаз минимальна. Средство наносится на пораженный участок, оставляется до высыхания.
Для борьбы с папилломами на веках в домашних условиях строго запрещается использовать агрессивные средства (например, хозяйственное мыло, Суперчистотел, применение мазей прижигающего действия), потому что при их попадании в глаз высока вероятность лишиться зрения.
Лечение атеромы
Пигментные пятна на руках причины, лечение
Традиционная медицина в качестве лечения предлагает — удаление кисты. Но существует и множество народных средств лечения атеромы. В основном они направлены на ускорение процесса самопроизвольного вскрытия жировика.
Традиционное лечение атеромы
Проводится амбулаторно и не занимает много времени. Есть несколько методик удаления: хирургическое, лазерное и радиоволновое.
В свою очередь, хирургическое удаление проводится по двум методикам:
- Скальпелем производится надрез в точке наибольшего возвышения жировика. Саму кисту также надрезают. Жидкость, содержащуюся внутри, выдавливаю, а сам «мешочек» выскабливают, при помощи специальных медицинских инструментов.
- Производится надрез кожных покровов, и атерома выдавливается целиком.
Оба удаления производятся под местным наркозом (как правило, лидокаин) и предполагают последующее образование рубца.
Радиоволновое удаление предполагает полное отсутствие разрезов на коже, что является огромным плюсом, особенно если атерома образовалась на лице. Под воздействием волн высокой частоты, клетки атеромы «испаряются».
После традиционного лечения атеромы, многие люди пользуются средствами народной медицины в основном для заживления рубца или снятия воспаления. Кроме того, зачастую используются народные средства для улучшения работы иммунной системы.
Атерома: лечение в домашних условиях
Многие люди испытывают огромный страх перед любым, даже минимальным, хирургическим вмешательством. Именно по этой причине прибегают к использованию средств народного лечения. А их немало. Но прежде чем, что-либо предпринимать необходимо, проконсультироваться у врача.
В основном все средства народной медицины, так или иначе, выполняют противовоспалительное, иссушающее или антисептическое воздействие на жировик. Как правило, это разнообразные мази, компрессы или примочки. Применяя их, следует обращать внимания на малейшие реакции организма. В случае выявления аллергической реакции, нужно незамедлительно прекратить самолечение и обратиться к врачу.
- Листья мать-и-мачехи. Это лекарственное средство обладает противовоспалительным действием, снижает отечность, восстанавливает ткани. Свежие, хорошо промытые листья нужно приложить к атероме и закрепить при помощи бинта или пластыря. Компресс повторять в течение 3–5 дней. Такое лечение может вызвать самопроизвольное вскрытие жировика. После выхода гнойной жидкости, уплотнение несколько уменьшится в размерах. Тем не менее следует обратиться к врачу для дальнейшего наблюдения и предупреждения рецидива.
- Подорожник. Обладает ярко выраженной противовоспалительной и антибактериальной функцией. Следует прикладывать очищенные листья подорожника на уплотнение не менее чем на 12 часов. Такое лечение может помочь при условии, что ежедневного применения в течение 7—10 дне. Если по истечении этого времени киста совершенно не уменьшилась, лучше все же обратиться к врачу.
- Листья капусты. Перед наложением капустного листа нужно его отбить или помять для того, чтобы он пустил сок. Прикладываем и закрепляем. Это снимет воспалительный процесс.
- Бараний жир. Перед применением его следует растопить, после остудить до приемлемой температуры и втирать в пораженный участок кожи.
- Чеснок. Его измельчают в кашицу, добавляют в нее растительное масло и полученную смесь наносят на уплотнение.
- Мазь Вишневецкого. Ее наносят на поверхность жировика приблизительно на 2 часа. При положительном результате, произойдет самопроизвольное вскрытие гнойника.
- Сок алоэ. Втирается в поверхность уплотнения.
- Измельченный корень лопуха смешивают с внутренним свиным жиром, настаивают в течение 3–4 дней. После смазывают полученной смесью атерому. Такое лечение в домашних условиях проводят до явного снижения интенсивности симптоматики.
Существует мнение о том, что исцеление от этого заболевания безоперационным лечением невозможно. Поэтому если в течение 10—15 дней, народные средства лечения в домашних условиях не принесли ожидаемого результата, нужно без промедления обратиться к врачу. Берегите себя и будьте здоровы!
Возможные осложнения
Пациент, решившийся удалять папилломы вокруг глаз, должен быть осведомлен о возможных осложнениях. К их числу относится следующее:
- появление гипертрофического рубца в месте папилломы после лазерной резекции. Это красное пятно, которое не проходит само по себе, лишь со временем теряет яркость.
- Обморожение глубоких тканей при криодеструкции, которое выглядит как интенсивная краснота века и проходит через 2-3 дня.
- Сильное кровотечение, возникновение рубца века и инфицирование – неблагоприятные последствия криодеструкции.
- Отек века, возникающий после любых видов удаления папиллом.
- Нагноение, воспалительный процесс после попыток пациента насильственно отодрать струп.
Чтобы избежать возможных осложнений после удаления папиллом на веках, к процедуре резекции следует подготовиться за 1-2 недели. Нужно отказаться от загара, временно прекратить использовать косметику, а в летний период регулярно наносить на кожу солнцезащитный крем.
Удаление атеромы с верхнего и нижнего века
Помимо описанных выше методов производят испарение кистозной капсулы нижнего или верхнего века посредством действия лазера изнутри капсулы. При этом проводят вскрытие кисты при помощи скальпеля, и вычищают все содержимое атеромы. Далее края кожи отодвигают в стороны и под действием лазера испаряется оболочка сальной кисты изнутри. После проведения манипуляции рана зашивается, а швы снимают на 10 день.
Существует ряд противопоказаний для проведения лазерного удаления сальной кисты!
К ним относятся:
- Сахарный диабет.
- Иммунодефицитные состояния.
- Беременность.
- Злокачественные новообразования и др.
Радиоволновой метод позволяет полностью избежать рецидивов после удаления атеромы, рана при этом методы заживает без наложения швов с минимальным шрамом и гораздо быстрее.
Профилактические меры
Устранить папилломы на веках, глазах – непростое мероприятие, чреватое возможными побочными эффектами. Чтобы не столкнуться с необходимостью резекции новообразований, следует заранее позаботиться о профилактике ВПЧ-вируса. Специалисты рекомендуют соблюдать следующие меры предосторожности:
- обязательно носить тапочки в бассейне, общественном душе или бане;
- тщательно относиться к выбору половых партнеров, не пренебрегать средствами контрацепции;
- пользоваться профилактическими аптечными препаратами (например, Эпиген Спрей);
- не надевать личные вещи человека, зараженного папилломатозом, не использовать его средства гигиены: ВПЧ часто передается контактно-бытовым способом;
- мыть руки после посещения общественных мест.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
[youtube.player]