Сыпь во время беременности — достаточно распространённое явление. Причины её появления могут быть как физиологического, так и патологического характера. В первом случае сыпь пройдёт самостоятельно после появления малыша на свет, во втором ее появление может сигнализировать об аллергической реакции или о серьёзной вирусной инфекции, способной негативно отразиться на развитии малыша и даже спровоцировать выкидыш. Чем опасна сыпь на теле при беременности, о чём она может сигнализировать, и самое главное, как же с ней бороться?
Зуд и сыпь при беременности
Если во время беременности будущая мама обнаружила у себя сыпь, то ей следует незамедлительно обратиться к дерматологу. Особенно если сыпь сопровождается нестерпимым зудом.
Причин её возникновения может быть несколько:
- Аллергическая реакция.
- Вирусные инфекции, такие как краснуха, герпес, корь или ветрянка.
- Полиморфная сыпь, гестационный пемфигоид, пруриго беременных, зудящий фолликулит, герпетиформное импетиго и другие заболевания, сопровождающие беременных женщин.
- Хронические кожные заболевания.
- Укусы насекомых.
- Чесоточный клещ.
Диагностировать сыпь не составляет никакого труда — врачу достаточно обычного визуального осмотра. Но для того чтобы установить причину её появления, необходимо собрать анамнез и выявить другие сопровождающие симптомы.
Локализация сыпи может подсказать дерматологу причину, по которой она возникла. В некоторых случаях место распространения сыпи значения не имеет. Например, при аллергии, дерматозе беременных или некоторых вирусных заболеваниях сыпь может распространяться по всему телу.
Если сыпь на теле беременной вызвана инфекционными заболеваниями, то последствия будут крайне опасны, вплоть до выкидыша, преждевременных родов или появления на свет слабого малыша с пороками и патологиями, безнадёжно отстающего от нормального развития.
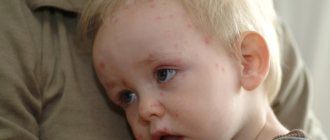
Краснуха при беременности — это вирусная инфекция, которая сопровождается такими симптомами:
- сыпь по всему телу в виде небольших пятнышек, которые не сливаются между собой, розово-красных оттенков;
- высокая температура тела порядка 38 градусов, которая может держаться до 5-ти дней и вызывать озноб, головную и мышечную боли;
- воспаление лимфоузлов;
- катаральные явления могут дополнять клиническую картину в виде ринита, конъюнктивита, кашля или воспаления миндалин.
Самой лучшей профилактикой от вируса rubella, который и вызывает краснуху, является вакцинация. Поскольку родители сейчас вольны сами выбирать, будут ли они прививать своего ребёнка, то сделать её можно самостоятельно на этапе планирования беременности в том случае, если анализ крови выявил отсутствие антител к вирусной инфекции.
Как результат инфицирования вирусом краснухи может произойти выкидыш или преждевременные роды, развитие пороков и патологий у плода, появление его на свет отстающего от развития с возможными внешними уродствами.
Герпес при беременности — этим вирусом инфицировано 95% населения Земли, полностью избавиться от него невозможно, он так и находится в спящем режиме до тех пор, пока иммунитет не ослабит свою защиту. Как раз это и происходит во время беременности. Следует понимать, что опасность вируса герпеса может быть только в том случае, если беременная раньше не сталкивалась с ним (а это большая редкость) и впервые заразилась уже в период гестации. Симптомы:
- мелкая сыпь при беременности в области губ, слизистой носа или рта, сопровождаемая зудом и жжением. В случае инфицирования генитальным герпесом, зудящие пузырьки заполоняют область промежности;
- повышенная температура тела не менее 38 градусов;
- недомогание, слабость.
Бывает, что вирус герпеса протекает бессимптомно, эта форма самая опасная. Потому на этапе планирования беременности женщины обязательно сдают анализ крови на наличие в крови антител к герпесной инфекции.
Последствия инфицирования герпесом плода ужасающие:
- замирание беременности;
- преждевременные роды;
- рождение мёртвого ребёнка;
- самопроизвольный аборт.
Ветряная оспа — та самая ветрянка, которой лучше переболеть в детстве. Однако, если этого не случилось и в крови у будущей мамы не обнаружено антител к этой инфекции, и течение самой болезни будет крайне осложнено, и последствия для здоровья и жизни малыша будут ужасными. Симптомы:
- повышенная температура тела;
- рвота и диарея;
- боли в животе;
- через 2 суток после описанных выше распространяется сыпь по всему телу — сначала это простые красные пятнышки, затем они заполняются жидкостью.
Ветрянка и беременность, однако, совместимы, инфекция лишь изредка негативно отражается на процессе гестации. В некоторых случаях у малыша выявляется врожденный синдром ветряной оспы, который выражается в нарушениях функции коры головного мозга, параличах, атрофии конечностей.
Корь — ещё одна инфекция, которая наблюдается у большинства в детском возрасте. Симптомы:
- сильная лихорадка;
- катаральные явления;
- мелкая белая сыпь на внутренней поверхности щёк;
- розовая крупная сыпь, которая постепенно распространяется с области лица на ноги, имеет тенденцию к слиянию и может держаться до двух недель.
При инфицировании беременной на ранних сроках корь может вызвать у плода пороки развития в виде поражения ЦНС с вероятным слабоумием ребенка (олигофренией), сердечно-легочные заболевания воспалительного характера с возможным летальным исходом. Поражение на поздних сроках может спровоцировать у новорождённого проявление врождённой кори и развитие всевозможных осложнений, например, воспаление лёгких.
Лечение и профилактика сыпи во время беременности
Не секрет, что в период беременности организм женщины подвергается значительным изменениям. В частности, меняется гормональный ритм. Это может спровоцировать появление сыпи у беременных. Процесс очень похож на то, что происходит в подростковом организме, когда, как известно, прыщи очень активно появляются на всех участках тела, особенно: на лице, спине, груди.
Разница в том, что во время беременности женское тело может покрываться сыпью буквально в любом участке. Все зависит от того, о какой именно сыпи идет речь.
Например, на руках, ногах, животе, спине и плечах могут появиться красные пятна. Лицо, вероятно, покрывается прыщами или угрями.
Ситуация усугубляется тем, что использовать какие-либо лекарственные препараты в первом триместре беременности категорически запрещается.
https://www.youtube.com/watch?v=iB9TUj6q-Sg
Учитывая то, что лекарства запрещаются врачами, многие женщины сразу обращаются к методам самолечения и так называемым народным средствам.
Не спешите делать это, так как те же натуральные вещества могут навредить организму не меньше, чем лекарства, если вы неправильно подбираете их.
Помните, что каждый ваш шаг подобного вида должен контролироваться врачом. В таком случае вы максимально обезопасите себя.
Угревая сыпь при любом раскладе приносит пациенту большое количество проблем. Если речь идет о беременной женщине, то эти проблемы могут перерасти в весьма серьезные последствия. Вплоть до угрозы жизни матери и ребенка.
Патология объясняется резким повышением количество мужского гормона тестостерона в организме женщины. Это часто встречается именно в период беременности. С течением времени угри, появившиеся на коже, могут перерасти в гнойные воспаления. Это чревато серьезными проблемами, вплоть до образования злокачественной опухоли.
Чем дольше болезнь находится в организме, тем больше проблем приносит. Дело в том, что со временем сальные железы начинают вырабатывать пораженный секрет. Вследствие этого гнойные пустулы постепенно покрывают большие участки кожи по всему телу.
Следует вывод, что эту патологию нельзя оставлять без внимания. Даже если появилась она с первого по третий месяц беременности, рекомендуется использовать специальные препараты, чтобы быстрее избавиться от основного очага. Лечащий врач поможет вам подобрать лекарство, которое точное не окажет негативного влияния на организм.
Изменения в организме женщины в период беременности могут быть кардинальными и абсолютно неожиданными. Например, даже если раньше у вас никогда не было аллергии, есть большая вероятность, что сыпь во время беременности объясняется именно этим фактором. Причина в том, что в этом положении организм становится максимально чувствительным. Как следствие, кожа и железы могут реагировать буквально на любые раздражители.
Причем это необязательно должны быть какие-то особенные виды фруктов или экзотические животные. Иногда сильные приступы аллергии могут объясняться банальной пылью.
В зависимости от того, что стало аллергеном, варьируются и виды самой сыпи. Так, если негативная реакция вызвана продуктами питания, на коже вероятнее всего появится крапивница.
Реагировать на аллергию и искать причину сыпи нужно как можно быстрее. Дело в том, что болезнь будет прогрессировать с огромной скоростью. Задача – быстро определить аллерген и избавиться от него. В это же время, естественно, необходимо искать подходящие методы избавления от самой сыпи. Лечить ее, как и было сказано, не рекомендуется традиционными лекарствами.
Доказано, что во время беременности иммунитет женского организма значительно ослаблен. Таким образом, тело не может самостоятельно бороться со многими патологиями. Это объясняется, почему, к примеру, в первые три месяца у женщин часто может проявляться простуда, подниматься температура тела и так далее.
Инфекционные заболевания, провоцирующие появление сыпи на теле – не исключение. Стоит заметить, что это один из худших видов сыпи.
Как минимум, потому что инфекционные патологии чаще всего сопровождаются сильным зудом и дискомфортом. Итог: ощущения ужасные, так как применять какие-либо агрессивные лекарства не рекомендуется.
Остается только влиять на сыпь наружными средствами, чтобы облегчить симптоматику патологии.
Несмотря на то, что применять какие-либо лекарства внутрь крайне не рекомендуется в этот период, многие врачи вынуждают себя назначать курс лечения, если инфекции действительно серьезные.
https://www.youtube.com/watch?v=mWxwoB3mutI
Предлагаем ознакомиться Сыпь между пальцев ног у ребенка
В любом случае, вам нужно в срочном порядке обратиться за помощью к специалисту и получить, если не список лекарств, то хотя бы способы облегчить симптомы, снять зуд, покраснения и так далее.
Конкретные способы лечения варьируются, в зависимости от вида инфекции.
- Обратиться к врачу. Как было указано, это первое действие, которое вам необходимо совершить. Любое самолечение во время беременности чревато последствиями.
- Подобрать наиболее подходящий увлажняющий крем. Если сыпь сопровождается дискомфортными ощущениями, именно крем поможет вам быстро и эффективно избавиться от них хотя бы на время.
- Придерживаться правильного питания. Протекание патологии во многом зависит от состояния желудочно-кишечного тракта. Так, вы можете навредить собственному организму только тем, что едите неправильную пищу. Это может быть жирная, соленая или сладкая еда. Да, при беременности вкусы сильно меняются, но, чтобы избавиться от сыпи, нужно придержать свои желания.
- Следить за личной гигиеной. Старайтесь все время держать тело чистым и «свежим». Это особенно актуально в летнее время года, когда выделяется большое количество пота.
Сыпь у беренной женщины может вызвать серьезные проблемы, в зависимости от конкретного вида. Нужно найти оптимальные способы лечения.
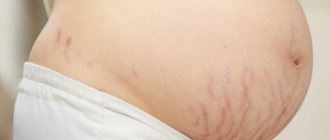
| Высыпания при беременности часто начинаются на животе. Локализация начальных очагов может быть ограничена стриями. Очаги распространяются симметрично и захватывают ягодицы, ноги, руки и тыльную сторону кистей. Лицо не поражается. |
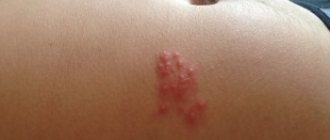
Сыпь на животе при беременности (см. фото) по другому называется «пруритические уртикарные папулы и бляшки беременных». Доброкачественные очаги выглядят как красные папулы, окруженные узким бледным ободком. Их количество растет, и они сливаются.
В отличие от крапивницы, эти очаги остаются неизменными и не исчезают вплоть до родов.
Пруритические уртикарные папулы и бляшки при беременности — самый типичный дерматоз беременных. Он характеризуется сильно зудящими папулами и уртикарными бляшками, которые возникают на животе и в стриях в конце III триместра беременности.
В 40% случаев болеют первородящие, в 30% случаев поражаются женщины со 2-й беременностью, в 15% случаев — женщины, беременные в 3-й раз.
Большинство случаев наблюдается в конце III триместра беременности, но заболевание может встречаться и в I, и во II триместре. В послеродовом периоде (3-5 дней) заболевание начинается очень редко.
Средняя продолжительность заболевания 6 нед., но через 1-3 нед. высыпания обычно становятся не такими сильными. Рецидив при последующих беременностях нетипичен.
Клиническая картина
У 90% пациентов первые признаки заболевания появляются на животе. У женщин, имеющих стрии, высыпания чаще всего возникают в стриях или вокруг них. Высыпания распространяются в течение нескольких дней симметричным образом и охватывают ягодицы, нижние конечности, грудь и спину. Руки, ноги, ладони и подошвы обычно не поражаются.
Зуд бывает от умеренного до сильного; экскориации наблюдаются редко.
Очаги начинаются с красных папул, которые часто окружены бледным ободком. Количество очагов быстро растет, они могут сливаться и образовывать отечные уртикарные бляшки. Пузыри не наблюдаются.
При биопсии регистрируется слабый до умеренного периваскулярный инфильтрат из мононуклеарных клеток, нескольких эозинофилов и спонгиоз различной степени.
Этим заболевание отличается от герпеса при беременности, при котором прямая иммунофлуоресценция с иммуноглобулином G и СЗ в зоне базальной мембраны дает положительный результат.
Врожденные аномалии отсутствуют или не связаны с данным заболеванием.
В отличие от острой крапивницы высыпания остаются неизменными и интенсивность их растет, причем разрешение происходит в большинстве случаев за неделю до родов или в первую неделю после родов.
Ассоциированных осложнений во время беременности и родов не наблюдается. Рецидивы при последующих беременностях нетипичны. У детей высыпаний не бывает.
Если развиваются везикулы и пузыри, необходимо провести прямую иммунофлуоресценцию для исключения герпеса беременных.
Лечение сыпи при беременности носит поддерживающий характер. Будущую маму необходимо уверить в том, что зуд быстро пройдет перед родами или сразу после них.
Зуд можно облегчить, назначив топические стероиды групп II-V, влажные прохладные компрессы, противозудные лосьоны и антигистаминные препараты.
Если зуд становится невыносимым, может потребоваться назначение 30-40 мг преднизона в день, но такая необходимость возникает редко.
Эти лекарственные препараты должен назначить только лечащий врач! Будьте осторожны, не занимайтесь самолечением, особенно при беременности!
Очень нелегко понять беременный организм и все происходящие в нем изменения. Этот таинственный процесс сулит многие неожиданности для женщины, причем далеко не всегда приятные.
Одним из таких сюрпризов может стать сыпь на животе, при которой пузико невыносимо чешется.
Это не только мучает будущую мамочку физически, но и не дает покоя: какая причина сыпи на животе при беременности и насколько это может быть опасно для малыша?
На вопрос, почему на животе появились высыпания и что с ними делать, должен ответить врач: после осмотра и, возможно, проведения дополнительных исследований. Потому что причин сыпи на животе во время беременности может быть масса.
В первую очередь, это сама беременность. На фоне гормональных изменений с женщиной могут происходить странные и часто неприятные вещи, в том числе появляться сильно зудящая сыпь.
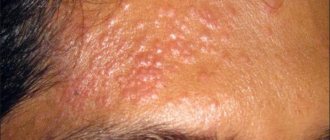
Сыпь на лице при беременности
Самая распространённая причина возникновения сыпи на лице во время беременности — угревая болезнь, которая, в свою очередь, может проявляться из-за смены гормонального фона, несоблюдения мер гигиены. Чтобы минимизировать риск появления сыпи, будущей маме следует регулярно посещать косметолога и тщательно ухаживать за кожей лица, используя проверенную косметику, которая подходит лично ей.
Красная сыпь при беременности на лице может быть следствием и серьёзных вирусных заболеваний, таких как краснуха, корь, ветрянка или герпес. В этих случаях сыпь может распространяться по всему телу и сопровождаться другими симптомами, которые позволят врачу идентифицировать инфекцию.
Борьба с сыпью
Естественно, что легче всего предотвратить сыпь и побороть её на самых ранних стадиях, чем затянуть болячку и потратить кучу времени и денег на лечение. Поэтому ниже опишем несколько советов, которые пригодятся каждой будущей маме.
- Первое: стоит как можно чаще и тщательнее следить за своей гигиеной, а вместо обычных средств использовать детские.
- Второе: внимательно следить за своим рационом и ограничить употребление той пищи, которая состоит из химикатов и аллергенов. Сюда также входит косметика.
- Третье: увлажнение некоторых участков кожи способно предотвратить высыпание, а использовать для этого желательно детские крема.
Стоит учитывать и то, что сыпь может быть вызвана нервным напряжением, а это значит, что следует находиться в спокойных условиях.
Советуем также почитать: Болят почки при беременности
Когда сыпь была обнаружена, стоит начать с ней активную борьбу: прикладывать холодные компрессы, но не стоит увлекаться травяными отварами, ведь они могут вызвать аллергию.
Отменным раствором считается сода в пропорции около столовой ложки с водой. Не следует самостоятельно избавляться от сыпи, ведь причин для возникновения этого недуга может быть очень много, и только врач способен оценить запущенность сыпи, её причину возникновения и порекомендовать нужные препараты для борьбы.
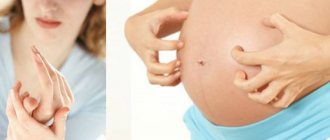
Сыпь на животе во время беременности
Сыпь на животе может быть вызвана дерматозом беременной, который в принципе появляется только у будущих мам. Начинаются они, как правило, с области вокруг пупка, постепенно разрастаясь по всему животу.
Вирусные инфекции также могут проявлять себя в виде сыпи на животе при беременности.
Сыпь у беременных
Беременность – необычное состояние для организма женщины, особенно если эта беременность первая. Поэтому происходящие «странности» могут доставлять массу беспокойства. Сыпь при беременности – явление нередкое, но от этого не менее неприятное. Может ли быть сыпь физиологическим явлением или это всегда показатель заболевания? Существует масса разновидностей этой кожной проблемы, постараемся их классифицировать и дать рекомендации по избавлению от них.
Нужно заметить, что проблемой сыпи во время беременности занимается врач-дерматолог. Такого специалиста можно найти в частных клиниках, в поликлинике или в кожно-венерологическом диспансере. При приеме у специалиста нужно обязательно предупредить о беременности, ведь это может повлиять и на ход диагностики, и на ход лечения.
Основные причины сыпи во время беременности:
- аллергические реакции;
- вирусы (краснуха, герпес, ветряная оспа);
- чесоточный клещ;
- высыпания, непосредственно связанные с беременностью — полиморфная сыпь, гестационный пемфигоид, пруриго беременных, зудящий фолликулит, герпетиформное импетиго;
- хронические кожные заболевания неизвестной этиолгии – псориаз, экзема;
- укусы насекомых.
На самом деле количество причин сыпи огромно! Масса заболеваний, никак не связанных, казалось бы, с кожей, проявляются в виде сыпи. Но обычно присутствуют и другие симптомы, заставляющие женщину обратиться к врачу. Как правило, очная диагностика сыпи не вызывает затруднений – опытный доктор по внешнему виду высыпаний, истории их появления и наличию других симптомов без труда поставит верный диагноз.
Виды сыпи при беременности
Установить причину возникновения сыпи врачу-дерматологу поможет не только место её локализации, но и вид первичного элемента:
- Волдырь. Возникает обычно незамедлительно при укусе насекомых или проявлении аллергической реакции. Выглядит как красноватый округлый элемент, возвышающийся над поверхностью кожи.
- Везикула (пузырёк). Говорит о герпесе, экземе или опять же, аллергии. Маленькая полость, которая заполнена полупрозрачной жидкостью.
- Булла (пузырь). Выглядит так же, как везикула, но большего размера — свыше 5 мм в диаметре. Может возникнуть как аллергия или реакция на лекарственный препарат.
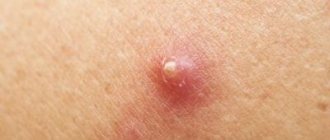
- Пустула (гнойничок). Полость, заполненная гноем, возвышающаяся над поверхностью кожи. Бывает при угревой сыпи, а также при различных кожных заболеваниях.
- Пятно. Или пигментация, смена цвета кожи. Может быть проявлением беременности в виде вертикальной полоски внизу живота или небольших пятнышек на лице или груди. Либо же говорит о какой-либо патологии, например, о крапивнице или импетиго.
- Узелок. Маленькое уплотнение менее 3 см, которое может свидетельствовать об экземе, лишае или бородавках.
- Узел. Большое уплотнение, которое может говорить о серьёзных патологиях, образованиях, но встречается оно очень редко.
Локализация сыпи
На лице. Наиболее частая причина сыпи на лице при беременности – угревая болезнь. Она может возникать вследствие гормональных изменений при беременности, несоблюдения мер гигиены, повышенного ороговения верхнего слоя кожи. Также высыпания на лице при беременности встречается при инфекционных заболеваниях – краснухе, кори, ветрянке, герпесе.
На руках. Сыпь на руках при беременности зачастую является первым симптомом чесотки. Наиболее актуально это для мамочек, уже имеющих детей дошкольного и школьного возраста. Сыпь сильно зудит и начинается, как правило, с межпальцевых промежутков. Подробнее о чесотке у будущих мам →
Так же на руках проявляется псориаз, экзема.
На животе. Здесь наиболее пристальное внимание нужно обратить на сыпи, возникающие только при беременности, так называемые дерматозы беременных. Наиболее часто они начинаются именно на животе с области около пупка. Могут сочетаться с появлением стрий (растяжек) на поздних сроках. На животе проявляются и вирусные сыпи.
На ногах. Чаще всего сыпь на ногах при беременности возникает из-за укусов насекомых – клопов, блох, комаров. Поэтому перед поиском причин внутри организма, необходимо проверить помещение и кровать, где беременная спит – нет ли там маленьких вредителей?
Сыпь на любом участке тела, а также по всей поверхности кожи часто наблюдается при аллергических реакциях, вирусных заболеваниях, тяжелом дерматозе беременных.
Виды первичных элементов сыпи разнообразны и могут о многом рассказать:
- Волдырь. Округлый красноватый элемент, немного возвышается над уровнем кожи. Возникает при укусе насекомых, аллергии, как правило, немедленно.
- Пузырек (везикула). Небольшая полость до 5 мм, заполненная полупрозрачной жидкостью. Характерен для герпеса, аллергических высыпаний, экземы.
- Пузырь (булла). То же самое, что и пузырек, но большего размера. Чаще всего при аллергических реакциях и реакциях на лекарственные препараты.
- Гнойничок (пустула). Представляет собой возвышение, заполненное гноем. Бывают при различных видах угревой сыпи, импетиго, инфекционных бактериальных кожных заболеваниях.
- Пятно. Это изменение цвета кожи. Может возникать и в норме, тогда можно рассмотреть такую сыпь как признак беременности (появление темной вертикальной полоски внизу живота, гиперпигментация на лице, груди), и при патологии (крапивница, импетиго).
- Узелок. Небольшое уплотнение до 3 см в диаметре. Бывает при псориазе, экземе, лишае и бородавках.
- Узел. Большое уплотнение, встречается редко.
– на лице
Сыпь на лице может напоминать акне подросткового периода. Собственно, она так и называется – угревая. Вызваны гормональной перестройкой организма. Внешности она, конечно, красоты не добавляют, но не опасна.
ВАЖНО! Если красных точек много, они сливаются друг с другом, кожа шелушится, а во рту появляются мелкие белые пупырышки – это может говорить о таком опасном заболевании, как корь.
– на руках
Сыпь на руках может быть первым признаком аллергии. Вызвать ее может что угодно: еда, вода, стиральный порошок, крем для рук. В этот же список попадает пыльца растений, ткань, из которой сшита одежда, пыль. Важно вовремя выявить аллерген и в дальнейшем избегать контакта с ним, иначе, при повторном контакте, ситуация может ухудшиться (к сыпи присоединиться зуд, чихание, отек и вторичная инфекция бактериального характера.
Предлагаем ознакомиться Лечение экземы мазями на ногах и руках микробной, сухой, мокнущей экземы
СПРАВКА! Скачок эстрогенов в крови приводит к тому, что кожа на ладонях сильно сохнет и покрывается красными (или желтыми) точками, пятнышками и звездочками. Дело в стойком расширении мелких сосудов рук. В дальнейшем возможно появление проблем с печенью, поэтому незамедлительно посетите врача.
– на животе
Чаще всего появление сыпи на животе вызывает гормональная перестройка организма. Дерматоз постепенно с живота переходит на ягодицы, спину и бедра, внешне выглядит как скопление бляшек и узелков, постепенно сливающихся друг с другом.
Крошечные мелкие пупырышки, появляющиеся у женщин в жаркие дни, говорит о потнице. Особенно страдают от нее женщины, вынужденные носить бандаж и предпочитающие синтетические ткани. Потоотделение у беременных чаще всего усиленное, поэтому гигиенические процедуры следует проводить чаще, чем зимой.
СПРАВКА! При чесотке в бугорках и пупырышках заметны чесоточные ходы, а сами они постоянно зудят. Заболевание не опасно для ребенка и матери, но вылечить его народными средствами сложно, поэтому доктора назначают специальные противопаразитные препараты.
– на ногах
Аллергия, дерматоз, разного рода инфекции – все они вызывают появление на ногах сыпи. Наиболее опасны инфекционные заболевания – корь, краснуха, ветряная оспа.
Сыпь на ранних сроках может быть крайне опасна, если занимает большую площадь тела и вызывает сильный зуд. В этом случае увеличивается риск развития генерализированной инфекции, заражения крови.
Места высыпаний являются одним из главных методов диагностирования возникшего заболевания.
На груди и животе
Образования в виде сыпи или пузырьков на груди при беременности часто связаны с изменением гормонального фона, нередко они сопровождаются появлением стрий.
В летнее время сыпет из-за ношения бандажа или плотной одежды, которая может натирать и раздражать кожные покровы.
На спине
Локализация сыпи на спине при беременности может быть признаком нарушения работы поджелудочной железы или почек и мочевыводящих путей.
На руках
Пятна на кистях рук являются одним из признаков чесотки; сыпь начинается с межпальцевых пространств, постепенно распространяясь выше. Также нередки обострения псориаза или экземы.
На лице
Сыпь на лице при беременности указывает на наличие угревой болезни, которая может развиться под действием гормонов или при несоблюдении личной гигиены.
Сыпать может также при подозрении на краснуху, корь или ветряную оспу.
На ногах
Образования на нижних конечностях появляются из-за укусов кровососущих насекомых или при аллергических реакциях, дерматозах и заболеваниях кровеносных сосудов.
Сыпь при беременности на ранних сроках
Сыпь сама по себе становится опасной для будущей мамы и плода только в том случае, если подвержена поражению слишком большая площадь, так как в этом случае возникает риск развития генерализованной инфекции, сепсиса. В остальных случаях высыпания абсолютно безопасны. Реальную угрозу может представлять то, что послужило причиной её возникновения.
Самую большую опасность для здоровья будущей мамы и жизни малыша представляют инфекции, такие как краснуха, ветрянка, корь или герпес. Проявившись в первом триместре, они вызывают патологии развития плода, порой несовместимые с жизнью и заканчивающиеся выкидышем. Либо же малыш появится на свет с пороками и патологиями, ослабленным и отстающим от своего развития, а сама беременность будет протекать крайне тяжело.
Сыпь при беременности на поздних сроках
Если причиной вызвавшей сыпь на поздних сроках была краснуха, то она уже не несёт в себе той опасности для плода, как в первом триместре. Однако будущей маме придётся пройти всевозможные скрининг тесты с целью выявления развития патологий и уродств у малыша, и в некоторых случаях врачи могут посоветовать прервать беременность. Только в случае после поражения после 30-ой недели беременности вопрос о её прерывании не поднимается. Сам процесс родовой деятельности берётся под строгий контроль, поскольку вирус краснухи негативно отразится на нём, вызвав сильные кровотечения.
Ветрянка, проявившаяся у будущей мамы всего за неделю до родов, может способствовать развитию у малыша неонатальной ветряной оспы. Это состояние опасно своими осложнениями – энцефалитом, воспалительными заболеваниями печени и дыхательных путей.
Сыпь при беременности: чем лечить
Лечение сыпи при беременности напрямую зависит от причины, её вызвавшей.
- Например, если речь идёт об аллергической сыпи при беременности, то врач должен выявить, что именно её спровоцировало. При пищевой аллергии исключаются аллергенные продукты. При неподходящей косметике возникает необходимость её заменить на другую, гипоаллергенную. При аллергии на домашнее животное придётся будущей маме ограничить с ним контакт и т.д. В тяжёлых случаях могут назначить применение специальных противовоспалительных мазей.
- Инфекции требуют особого тщательного контроля врача за пациенткой, нередко в стационаре, поскольку они могут повлечь за собой выкидыш, преждевременные роды, развитие пороков и патологий. Лечение проводится, как правило, симптоматическое, нередко врач может порекомендовать сделать аборт.
- Дерматоз беременных проходит самостоятельно после родоразрешения, и если сыпь не беспокоит, не зудит, то и лечения не требуется. Либо опять же, проводится симптоматическое лечение для облегчения состояния пациентки.
- При чесотке назначаются специальные препараты, которыми обрабатывают всю одежду беременной, мебель, а также одежду всех её родных, живущих с ней под одной крышей.
Пудры и тальк хорошо снимают трение в области раздражения и абсолютно безопасны во время беременности. Из лекарственных препаратов, которые могут назначить врачи для снятия зуда в области распространения сыпи можно выделить:
- Фенистил гель. Назначается при укусах насекомых, экземе, крапивнице, зудящих дерматозах. Разрешено применение во время беременности в I триместре после консультации врача, во II и III не рекомендуется применять гель на обширных участках тела.
- Пимафукорт. Могут назначить при дерматозах, но его применение во время беременности должно сопровождаться наблюдением у врача и только после консультации.
- Акридерм. Выписывается при простом и аллергическом дерматитах, экземе, нейродермите. Не рекомендовано длительное применение во время беременности, и особенно в I триместре.
Следует понимать, что для лечения сыпи необходимо чётко установить причину, её вызвавшую. Это может сделать только врач при осмотре пациентке, сборе анамнеза и установлении прочих, помимо сыпи, симптомов. Самолечение может вызывать последствия ещё более тягостные, чем отсутствие лечения как такового.
Сыпь при беременности: фото
Подведём итоги: сыпь при беременности
Лечение сыпи, как правило, не требуется — лечатся причины, которые её вызвали, а если она сопровождается сильным зудом, то его убирают с помощью специальных охлаждающих мазей и гелей, разрешённых во время беременности.
Сыпь во время беременности — это сигнал о том, что у будущей мамы в организме произошёл какой-то сбой, и не следует это ни в коем случае игнорировать. Лучше сразу записаться к врачу-дерматологу и подробно рассказать как, при каких обстоятельствах появилась сыпь и какие ещё признаки её сопровождают. Чем быстрей он поставит диагноз, тем проще будет лечение и меньше последствий для здоровья будущей мамы и её малыша.
Профилактика сыпи
Зачастую сыпь можно не столько вылечить, сколько предупредить. В данном случае беременной не придется сталкиваться с такими неприятными симптомами вовсе. Для этого рекомендовано:
- соблюдать правила личной гигиены;
- не употреблять в пищу продукты-аллергены;
- устранить стрессовый фактор;
- рационально питаться;
- носить просторную летнюю одежду из натуральных тканей.
Если все же сыпь появилась, и убрать ее не получается, показана консультация гинеколога или дерматолога. После ряда анализов можно установить, что же стало причиной сыпи и назначить лечение с учетом деликатного положения пациентки.
Зуд и сыпь при беременности: видео
Источник
Большинство высыпаний во время беременности не вызвано непосредственно нею и может появится по тем же причинам, что и у любого человека (например, контактный дерматит или аллергия). Но существует ряд специфических дерматозов, характерных исключительно для периода вынашивания ребенка. В таких случаях сыпь появляется как результат множества изменений и взаимодействия различных факторов в организме беременной женщины и проходит после родов. Выделяют 4 основных кожных заболевания при беременности:
- атопический дерматит (дерматоз) беременных (англ. Atopic eruption of pregnancy или AEP);
- полиморфный дерматоз беременных (англ. Pruritic urticarial papules and plaques of pregnancy или PUPPP, а также eruption of pregnancy или PEP);
- пемфигоид беременных (англ. Pemphigoid gestationis или PG);
- внутрипеченочный холестаз беременных (Intrahepatic Cholestasis of Pregnancy или ICP).
Общая характеристика вируса герпеса при беременности
Герпес – это заболевание вирусной этиологии. Высыпания обычно в виде единичных, или сгруппированных пузырей. Они могут появляться как на коже, так и на слизистых оболочках, включая половые органы. Различают много видов данного вируса, все они имеют свои особенности течения и локализации.
Во время вынашивания ребенка, значение имеют пять подтипов вируса, а именно:
- Простой герпес 1 типа, или его еще называют губным, так как чаще всего высыпания встречаются на губах, реже – в других областях головы.
- Генитальный герпес – его излюбленная локализация – внешние половые органы. Очень опасен для плода.
- Герпес Zoster – он вызывает ветрянку и опоясывающий лишай.
- Вирус Эпштейна – Барр, является возбудителем инфекционного мононуклеоза.
- Цитомегаловирус.
Каждый из этих типов вируса может встречаться во время беременности, но они имеют разные осложнения, различную опасность для малыша и мамы. Поэтому стоит рассматривать каждый по отдельности.
Атопический дерматит беременных
Атопический дерматит беременных
Атопический дерматит беременных – это общий термин, который включает три состояния:
- экзема беременных;
- зудящий фолликулит беременных;
- пруриго беременных.
Атопический дерматит составляет около половины всех кожных заболеваний, диагностированных во время беременности.
Признаки, симптомы и характер
Такая сыпь может сопровождаться сильным зудом и обычно появляется на руках, ногах или туловище.
Экзема часто характеризуется красными, чешуйчатыми пятнами, небольшими выпуклостями или шелушащейся кожей.1 Появляется чаще при первой одноплодной беременности и обычно в первом или втором триместрах, в необычных местах: на лице, ладонях, сгибах рук и ног.2
Зудящий фолликулит вначале поражает туловище и может распространиться на другие части тела. Узелки, образующиеся на коже, содержат гной, поэтому могут напоминать прыщи. Это редкое заболевание, возникает в последних двух триместрах и обычно длится от двух до трех недель.
Пруриго может возникать на любом сроке. Примерно 1 из 300 женщин может быть подвержена этому дерматозу, который длится от нескольких недель до нескольких месяцев после родов. Имеет вид зудящих или покрытых коркой папул на руках, ногах или животе.3
Женщина может испытать повторные вспышки атопического дерматита при дальнейших беременностях.
Причины
Характер этого заболевания говорит о проблеме с иммунной системой, которая сопровождается склонностью к экземе, астме или сенной лихорадке. Часто атопический дерматит встречается в истории болезни нескольких членов семьи. Он связан с плохой барьерной функцией кожи, делает ее сухой и чувствительной.4
Лечение
Атопический дерматит можно лечить местными кремами/мазями и пероральными антигистаминными препаратами. Некоторым женщинам также назначаются пероральные стероиды.
Как влияет на беременность и плод?
Атопический дерматит не представляет опасности для матери или плода.1
Простой герпес
Врачи считают, что более девяносто процентов населения инфицировано данным вирусом. Сама беременность обычно сопровождается снижением уровня иммунитета, и его проявления возможны как в классических для него местах, то есть на губах, или же могут быть высыпания на руках, в виде пузырьков. Сыпь при этом водянистая, после нее могут оставаться вторичные элементы в виде пятен.
Сыпь на руках и ногах говорит про обострение процесса, активацию вируса в организме. Причины могут быть самыми различными: болезнь иммунной системы, нервное перенапряжение, и сама беременность.
Опасности для плода эта болезнь почти не несет. Заражение ребенка вирусом первого типа (ВПГ) через плаценту практически никогда не происходит.
Лечение осуществляется препаратами с Ацикловиром в виде таблеток и мазей. Зуд проходит за первые дни, а на месте пузырьков образуются эрозии, которые потом имеют вид пятен гиперпигментации.
Полиморфный дерматоз беременных
Полиморфный дерматоз беременных
Полиморфный дерматоз беременных – это зудящая сыпь, которая встречается примерно у 1 из 150 беременных женщин, чаще во время первой и многоплодной беременности.
Признаки, симптомы и характер?
Как правило, сыпь возникает в третьем триместре. Появляется на коже живота в растяжках и далее распространяется на туловище и конечности, обычно не поднимаясь выше груди. Может принимать разнообразный вид – папул, бляшек или пузырьков. Обычно проходит после родов в течение 1-2 недель. Вероятнее всего, полиморфный дерматоз, возникший при первой беременности, не будет повторяться при последующих или же будет выражен в значительно более мягкой форме.3
Причины
Медицинское сообщество до сих пор не знает, почему развивается полиморфный дерматоз беременных. Существует несколько точек зрения.
- Растяжение кожи. В последние несколько месяцев беременности скорость роста плода особенно высокая, и кожа живота растягивается очень интенсивно. Соединительные ткани могут быть повреждены, в результате чего начинается воспалительный процесс, который приводит к сыпи.
- Иммунный ответ на клетки ребенка. Другая теория заключается в том, что некоторые клетки плода мигрируют по всему телу матери и могут вызвать иммунный ответ, выраженный сыпью. Эта теория может объяснить, почему полиморфный дерматоз иногда сохраняется после родов, поскольку эмбриональные клетки продолжают циркулировать в течение короткого периода времени в организме матери.
Лечение
Лечения для данного состояния кожи не существует, но есть ряд способов, которые помогут облегчить симптомы:
- Не расчесывайте пораженные участки. Это может привести к попаданию на раздраженную кожу бактерий и других микробов.
- Прохладные компрессы или лед. Приложите прохладную, влажную ткань или полотенце к пораженному участку, когда чувствует зуд или опухание. Прикладывание пакета со льдом, обернутого в ткань, по 15–20 минут несколько раз в день также может помочь облегчить ваше состояние.
- Овсянка. Овсяные ванны лечат многие аллергические или воспалительные заболевания кожи. Коллоидный овес содержит группу фенолов, называемых авенантрамидами, которые обладают противовоспалительными и антиоксидантными свойствами. В состав овса также входят такие антиоксиданты, как витамин Е и феруловая кислота. Исследования, в том числе обзорный доклад за 2014 год одного из членов Американской академии дерматологии (ААД), показывают, что овсяные ванны уменьшают зуд и другие кожные проблемы у людей с такими заболеваниями, как атопический дерматит и экзема.
- Увлажняющие средства. Зудящая кожа легко может стать сухой. Чтобы предотвратить дальнейшее раздражение, наносите увлажняющие или смягчающие средства на воспаленную или сухую кожу по мере необходимости. Глицерин обычно является наиболее рекомендуемым натуральным средством.
- Ромашка. Успокаивающие свойства ромашки широко используются для лечения кожных заболеваний, и многие безрецептурные кремы и лосьоны от зуда содержат ее экстракт. В исследовании, проведенном в Испании в 2020 году, у 30 человек с красным плоским лишаем, которые наносили ромашковый гель на пораженные участки кожи, отмечалось уменьшение зуда, жжения и боли. Важно помнить, что у некоторых людей может быть аллергия на ромашку.
- Мята перечная. Растение содержит высокие дозы ментола. Большинство исследований показывают, что ментол может уменьшить зуд, когда его принимают в разбавленном виде или наносят непосредственно на кожу в продуктах для местного применения. Ментол также является слабым анальгетиком, и он может обезболить пораженный сыпью участок кожи.
- Гвоздичное масло. Гвоздика содержит высокие дозы антиоксидантов и противомикробных препаратов, в частности фенол эвгенол. В египетском исследовании 2020 года 25 человек наносили вазелин, а затем гвоздичное масло на участки зудящей кожи ежедневно в течение 2 недель, испытывали уменьшение симптомов по сравнению с аналогичной группой, которая применяла только вазелин.5
- Стероидные и антигистаминные препараты. Гидрокортизон мазь 1%, нанесенная на пораженные сыпью участки, может помочь уменьшить зуд. Примеры антигистаминных препаратов, которые считаются безопасными во время беременности, включают дифенгидрамин и цетиризин. Хотя эти лекарственные средства считаются безопасными для беременных, обязательно проконсультируйтесь с врачом перед их использованием.
Причины
Аллергия на руках у беременной возникает по причине ответа организма на некое вещество. Иммунитет вступает в борьбу с ним, вследствие чего в ткани и клетки выделяется гистамин, который в активной форме оказывает своё физиологическое действие на организм.
Аллергическая реакция может произойти из-за множества внешних факторов, причинами аллергии бывают:
- употребление пищи,
- лекарственные средства,
- продукты жизнедеятельности пылевых клещей,
- пыльца цветов и деревьев,
- бытовая химия и косметика,
- вещества, входящие в состав слюны, эпидермиса, экскрементов животных.
Ослабленный организм беременной, который переживает при этом значительные изменения в гормональном фоне, является особенно уязвимым и в отношении аллергии тоже. Наиболее часто аллергической реакцией страдают будущие мамы, процесс вынашивания у которых проходит с осложнениями.
Сыпь у беременных происходит ввиду различных недугов.
Дерматоз
Патологический процесс проявляется на последних неделях периода вынашивания ребенка под воздействием изменившегося гормонального фона. Высыпать может в нижней половине тела – на ногах, животе, ягодицах. Образования в виде бляшек имеют склонность к сливанию и формированию больших участков сыпи. После рождения ребенка недуг проходит.
Краснуха
Инфекционное заболевание крайне опасно для правильного течения беременности, так как оно может вызвать внутриутробную гибель плода или развитие пороков – глухоту, пороки сердечной системы, нарушение зрения.
Болезнь начинается с высыпаний на лице, шее и груди. Пятна имеют вид бугорков, недуг сопровождается повышением температуры тела и сухим кашлем.
Под воздействием коревого токсина плод погибает или ребенок рождается с патологиями нервной системы. При данной болезни показано прерывание беременности на ранних сроках.
Герпес
Если будущая мама заболела инфекцией впервые, то риск передачи недуга ребенку высок. Патологию можно получить через контактирование с носителем герпеса на любом сроке беременности: незащищенный половой акт, поцелуи или личные вещи.
Заболевание начинается с мелкоточечной красной сыпи и пузырьков на руках, животе и спине. Образования сопровождаются жжением, гиперемией и зудом. С развитием патологического процесса пузырьки лопаются, изъязвляются, к ним присоединяется вторичная инфекция, которая может закончиться пневмонией или гепатитом.
Ветряная оспа
Вирус влияет на плод в первом и последнем триместре беременности, так как может вызвать выкидыш или преждевременные роды.
Признаки локализуются на лице, верхней половине тела. Образования имеют вид пузырьков, наполненных прозрачной жидкостью. Они постоянно чешутся и при расчесывании покрываются корочкой.
Чесотка
Недуг возникает после контакта с больным человеком. Чесоточный клещ чаще поражает руки и межпальцевые пространства. Высыпания сильно зудящие, но угрозы для ребенка болезнь не представляет.
Аллергия
Аллергическая сыпь при беременности может появиться вследствие повышенной чувствительности организма к какому-либо веществу, содержащемуся в еде, аптечных препаратах, средствах ухода. Крапивница имеет вид пятен или пузырьком, которые быстро распространяются по всему телу. После устранения аллергена все реакции проходят.
Растущий плод может давить на окружающие органы и нарушать их функционирование. Чаще ребенок в утробе давит на желудок, печень и поджелудочную железу.
https://www.youtube.com/watch?v=iB9TUj6q-Sg
Быстрое увеличение массы тела способно вызвать сбои в работе из-за нагрузки на мочевой пузырь или почки беременной женщины.
Основные причины сыпи во время беременности:
- аллергические реакции;
- вирусы (краснуха, герпес, ветряная оспа);
- чесоточный клещ;
- высыпания, непосредственно связанные с беременностью — полиморфная сыпь, гестационный пемфигоид, пруриго беременных, зудящий фолликулит, герпетиформное импетиго;
- хронические кожные заболевания неизвестной этиолгии – псориаз, экзема;
- укусы насекомых.
На самом деле количество причин сыпи огромно! Масса заболеваний, никак не связанных, казалось бы, с кожей, проявляются в виде сыпи. Но обычно присутствуют и другие симптомы, заставляющие женщину обратиться к врачу. Как правило, очная диагностика сыпи не вызывает затруднений – опытный доктор по внешнему виду высыпаний, истории их появления и наличию других симптомов без труда поставит верный диагноз.
Аллергическая сыпь на руках при беременности
Замечено, что у некоторых женщин во время беременности аллергические процессы (в том числе на коже) могут полностью проходить, у других же, напротив, обостряться или протекать так же, как и до беременности.
Иногда у женщины появляются признаки аллергического дерматита при контакте с веществами, которыми она раньше пользовалась без каких-либо последствий для здоровья. Это может быть любимый крем для рук, средства бытовой химии и так далее.
В таком случае на руках через сутки после повторного контакта с аллергеном появляются покраснения и отеки. Если аллергическая реакция протекает легко и контакта с аллергеном больше нет, то все может тем и закончиться.
Но чаще женщина не сразу понимает, в чем дело, и продолжает пользоваться средством, вызывающим аллергию. В результате аллергическая реакция усиливается, и на воспаленном отечном участке кожи появляются пузыри с прозрачным содержимым.
Затем пузырьки лопаются и поверхность сначала мокнет, а затем покрывается корочками.
Опасность контактного аллергического дерматита у беременных заключается в том, что женщина иногда очень долго не может понять, что привычное средство стало вызывать аллергию.
Это создает предпосылку, во-первых, к присоединению бактериальной инфекции (нельзя забывать, что во время беременности снижается иммунитет), а во-вторых, к переходу процесса в хроническую стадию, то есть вполне возможно получить экзему, избавиться от которой всегда непросто.
Поэтому, если на руках появилась пузырьковая сыпь, лучше проконсультироваться с врачом, тем более что пузырьковая сыпь во время беременности может быть признаком и другого процесса.
Герпетическая сыпь на рукахСыпь на руках: место имеет значение
Герпес беременных не имеет ничего общего с герпетической инфекцией. Называется это заболевание так потому, что проявляется в виде пузырьковой сыпи. Причиной герпеса беременных является аллергия на собственные ткани (аутоиммунный процесс).
Возникает герпетическая сыпь обычно в конце второго триместра беременности. К этому времени в крови женщины появляются антитела, прикрепляющиеся к базальной мембране кожи и вызывающие разрушение клеток кожи. Сыпь при этом может быть не только пузырьковой, но и в виде красных пятен, а также папул.
Пузыри лопаются, образуя обширные эрозии, которые затем покрываются корочками.
Предлагаем ознакомиться Косточка на ноге большого пальца сверху
https://www.youtube.com/watch?v=mWxwoB3mutI
Чаще всего такая сыпь появляется на животе, но может появиться и в других местах, особенно часто она появляется на предплечьях. Если не принять своевременных мер, сыпь может распространиться по всему телу.
При небольших высыпаниях проводится местное лечение с применением мазей и кремов, содержащих кортикостероидные препараты. Назначаются также антигистаминные препараты (многие из них разрешается принимать во время беременности). Но если процесс не останавливается и распространяется по всему телу, гормоны назначаются внутрь или вводятся в виде инъекций.
Изменения на ладонях
Изменения кожи на ладонях у беременных могут проявляться в виде телеангиэктазий и эритемы. Причины этого явления чаще всего кроются в появлении в крови повышенного количества женских половых гормонов эстрогенов. Но к этим проявлениям врачи всегда относятся с настороженностью, так как они могут говорить и об изменениях со стороны печени.
Телеангиэктазии представляют собой стойкое расширение мелких кровеносных сосудов, расположенных в средних слоях кожи. Они могут иметь форму маленьких красных точек, звездочек, черточек, паучков и так далее. Таких элементов на ладонях может быть много, а может быть и один-два. Иногда телеангиэктазии появляются во время беременности и на других участках кожи – на лице, шее, груди.
Эти состояния не требуют лечения и проходят после родов самостоятельно. Но следует следить за состоянием печени. Например, появление зуда и желтухи беременных в сочетании с эритемой ладоней и телеангиэктазиями уже может говорить о нарушениях состояния печени. Такой женщине потребуется медицинская помощь.
Причины
Аллергия на руках у беременной возникает по причине ответа организма на некое вещество. Иммунитет вступает в борьбу с ним, вследствие чего в ткани и клетки выделяется гистамин, который в активной форме оказывает своё физиологическое действие на организм.
Аллергическая реакция может произойти из-за множества внешних факторов, причинами аллергии бывают:
- употребление пищи,
- лекарственные средства,
- продукты жизнедеятельности пылевых клещей,
- пыльца цветов и деревьев,
- бытовая химия и косметика,
- вещества, входящие в состав слюны, эпидермиса, экскрементов животных.
Ослабленный организм беременной, который переживает при этом значительные изменения в гормональном фоне, является особенно уязвимым и в отношении аллергии тоже. Наиболее часто аллергической реакцией страдают будущие мамы, процесс вынашивания у которых проходит с осложнениями.
Симптомы
Признаки аллергии у беременной могут появляться как моментально после контактирования с аллергеном, так и через несколько часов. Сыпь на коже рук, как правило, напоминает следы, которые оставляет после прикосновения крапива. Этот симптом называется крапивницей.
Сыпь может возникать в виде шелушащихся пятен, образовывать мокнущую экзему.
Любые проявления на кожных покровах, в том числе и аллергия на руках у будущей мамы, вызывают ощущения раздражения, зуда, нередко достаточно сильного, иногда – лёгкого.
Диагностировать аллергию на руках можно, используя комплексный подход. Прежде всего, доктором изучается анамнез заболевания, анализируются жалобы пациентки, он интересуется у будущей мамы, с какого времени у неё появилась сыпь на коже рук, что перед этим она употребляла в пищу.
Пемфигоид беременных
Пемфигоид беременных
Пемфигоид беременных – очень редкое аутоиммунное заболевание, поражающее в среднем 1 из 40 000 — 50 000 беременных женщин.
Признаки, симптомы и характер
При данном дерматозе, возникающем во втором или третьем триместре, вокруг пупка образуются красные зудящие узелки, которые распространяются на другие части тела в течение нескольких дней или недель. Лицо, кожа головы, ладони и подошвы ног обычно не поражаются. Через две-четыре недели папулы превращаются в большие, красные, заполненные жидкостью пузырьки. Они могут уменьшиться или исчезнуть сами по себе в конце беременности, но у 75–80% женщин с пемфигоидом беременных возникают вспышки во время родов. Сыпь обычно проходит после рождения ребенка без лечения. Вспышки пемфигоида беременных часто случаются в послеродовом периоде (во время менструации, при использовании оральных контрацептивов).6 Такой дерматоз обычно повторяется при последующих беременностях и имеет тенденцию протекать в более тяжелом виде.1
Причины
При данном заболевании иммунная система беременной женщины атакует плаценту. Плацентарная ткань содержит клетки от обоих родителей. Клетки, полученные от отца, могут содержать молекулы, которые распознаются иммунитетом матери как чужеродные.
Отцовские клетки присутствуют при каждой беременности, но аутоиммунные заболевания, такие как пемфигоид, встречаются только в некоторых случаях. Не до конца понятно, почему иммунитет матери может реагировать таким образом. Но было замечено, что в плаценте женщин с диагнозом пемфигоид присутствуют молекулы, известные как ГКГС класса II (главный комплекс гистосовместимости), которым такое месторасположение не свойственно.
Лечение
Если симптомы слабые, могут быть назначены противозудные кремы – топические кортикостероиды. Они успокаивают кожу, локально снижая уровень активности иммунной системы на участках, пораженных сыпью.
Также могут быть полезны безрецептурные противоаллергические препараты. К ним относятся следующие продукты, не вызывающие сонливость:
- цетиризин;
- фексофенадин;
- лоратадин.
Димедрол имеет снотворный эффект и лучше всего пить его на ночь.
Во время беременности всегда консультируйтесь с врачом, прежде чем принимать какие-либо лекарства, даже отпускаемые без рецепта.
В случае легкой формы сыпи при пемфигоиде беременных для борьбы с зудом могут быть предложены также домашние средства:
- охлаждать кожу с помощью льда или холодных компрессов;
- пребывать в прохладных или кондиционированных помещениях;
- принимать ванны с английской солью или овсом;
- носить легкую хлопчатобумажную одежду.
Если зуд и раздражение усиливаются, скорее всего, будут назначены пероральные кортикостероиды. Поскольку эти препараты действуют, снижая активность иммунной системы, всегда следует использовать минимальную эффективную дозу.
Как влияет на беременность и плод?
Пемфигоид беременных, обычно возникающий на поздних сроках, не опасен для жизни женщины или ребенка. Однако, исследование 2009 года показало, что появление сыпи в первом или втором триместре может привести к неблагоприятным исходам беременности.
В исследовании изучались истории болезни 61 беременной женщины с пемфигоидом из Великобритании и Тайваня. Неблагоприятные исходы, обнаруженные у женщин с ранним началом развития заболевания, включали в себя преждевременные роды и низкий вес ребенка.
Исследование также показало, что лечение системными (пероральными) кортикостероидами не оказывает существенного влияния на исходы беременности.
В редких случаях (около 1 на 100 000) сыпь может появиться у новорожденных6, но она обычно имеет легкую форму и проходит в течение нескольких недель.1
Вирус Эпштейна Барр
Вирус Эпштейна Барр при беременности может быть как опасным, так и совершенно не вредным для плода. Ниже будут рассмотрены причины и обстоятельства, при которых оно может вызвать аномалии развития ребенка:
- Если вирус находится в активной фазе, и иммунная система с ним не справляется. В данном случае в крови будут найдены антигены IgG-EA.
- При инфицировании незадолго до беременности или же во время нее.
- В случае, когда в крови нет антител к этому вирусу. В этом случае нет никакого специфического иммунитета, и высокий риск заражения им.
Причины могут быть разнообразными, но в любом случае необходима консультация с лечащим врачом. Если же появляются симптомы инфекционного мононуклеоза, прогноз ухудшается в разы. Ведь это свидетельствует о высокой активности возбудителя в крови, и высоком риске самопроизвольного аборта. Клиническая картина в таком случае состоит из таких симптомов как:
- Повышение температуры тела;
- Общее недомогание;
- Увеличение практически всех групп лимфатических узлов.
- Поражение аденоидов и гланд, что будет проявляться острым ринитом и ангиной.
- Белая и водянистая сыпь в виде пузырьков, для которой характерен острый зуд и жжение. После лопанья таких пузырьков может оставаться белая эрозия на коже, которая заживает без следа. Локализация сыпи может быть самой разнообразной: и лицо, и руки, и даже гениталии.
Так же ученые считают, что этот возбудитель является причиной синдрома хронической усталости, но эти данные точно еще не доказаны.
Внутрипеченочный холестаз беременных
Расчесы на ногах при акушерском холестазе
Внутрипеченочный холестаз беременных, известный еще как зуд беременных2 – это редкое заболевание печени, вызывающее кожный зуд. По оценкам, 1 из 146 — 1293 женщин может испытывать холестаз в период вынашивания ребенка.
Признаки, симптомы и характер
Чаще всего появляется в третьем триместре как зуд на ладонях и подошвах ног, постепенно распространяясь по телу. Отличается от прочих дерматозов при беременности тем, что редко сопровождается сыпью. Но зуд настолько интенсивный, что может привести к появлению царапин на местах расчесов. Также по мере того как заболевание прогрессирует, возможно пожелтение кожи. Некоторые женщины испытывают усталость, тошноту или дискомфорт в животе.
Состояние женщины с внутрипеченочным холестазом беременных улучшается в течение нескольких дней после родов. Однако заболевание обычно повторяется при последующих беременностях и может также возобновляться с началом приема оральных контрацептивов.
Причины
Причина зуда беременных неизвестна. Работа печени замедляется, в крови накапливаются желчные кислоты, повышается уровень билирубина, что и вызывает зуд кожи. Акушерский холестаз часто носит наследственный характер.
Лечение
Внутрипеченочный холестаз обычно лечат урсодезоксихолевой кислотой, пероральным препаратом, который снижает уровень желчной кислоты и снимает зуд. Лечение следует начинать незамедлительно после диагностики и продолжать до рождения ребенка.
Цитомегаловирус
Цитомегаловирусная инфекция довольно распространена среди всего населения. Причем большинство и не знает о ее присутствии в своем организме. Она несет угрозу во время ношения ребенка именно во время активизации, когда проявляется ее симптоматика. Она довольно похожа на инфекционный мононуклеоз, то есть и увеличение лимфатических узлов, и гриппоподобные симптомы, а самое главное – сыпь. Для нее характерен зуд, она белая, водянистая, в виде пузырьков. Очень важна ранняя диагностика, и быстро начатое лечение, ведь при его отсутствии высок риск поражения плода, а особенно его нервной системы.
Совершенно безобидные на первый взгляд инфекции герпеса, могут сыграть злую шутку при вынашивании ребенка. Стоит обращать внимание на любую сыпь, особенно если ее локализация на руках, и срочно обращаться к квалифицированному специалисту за получением помощи!