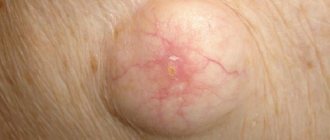
Наблюдательные люди порой могут замечать изменение окраски глазных яблок наряду с появлением в них точек или пятен возле зрачков. Разумеется, столь нетипичные проявления беспокоят человека. Само по себе наличие желтого пятна на глазном яблоке в молодом возрасте не представляет какой-либо серьезной опасность для зрения. Но это может послужить первым признаком какого-то нарушения, в связи с этим, если оно возникло и не пропадает длительное время, то лучше всего проконсультироваться с офтальмологом. Желтые пятна на глазных яблоках (на фото) у пожилых людей считаются распространенным явлением, именуемым в офтальмологии пингвекулой. Его сложно отнести к патологическим и, скорее всего, лечения не потребуется. Хотя наблюдение врача лишним тоже не будет.
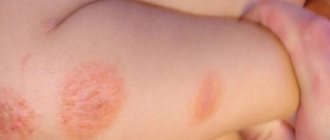
Красные пятна на веках: аллергический дерматит и экзема
Аллергический дерматит (диффузный нейродермит) – это кожное воспаление, которое возникает вследствие воздействия на кожный покров различных аллергенов. Признаками аллергического дерматита являются:
- покраснение отдельных участков кожного покрова, в большинстве случаев оно возникает на веках глаз;
- зуд в том месте, где появилось пятно;
- появляются пузырьки с жидкостью;
- могут образовываться небольшие язвы;
- веки становятся отечными;
- глазами больно моргать.
Заболевание может возникнуть из-за облучения, воздействия температуры, попадания на кожу химических веществ (крепкие щелочи, кислоты), бактерий, инфекций. То есть аллерген попадает на кожный покров, что провоцирует воспалительную аллергическую реакцию. Вещества, которые способствуют аллергической реакции, могут находиться в косметических средствах, красках для волос, стиральных порошках, в моющих средствах. Красные пятна на веках глаз, которые свидетельствуют о заболевании аллергическим дерматитом, могут появиться у людей разных возрастов, включая младенцев. Существует разновидность аллергического дерматита, который возникает на фоне неконтролируемого приема лекарственных препаратов, и называется он лекарственным дерматитом.
Для лечения красных пятен на веках глаз, которые вызваны данным заболеванием, применяют антигистаминные препараты третьего поколения, гипоаллергенную диету, десенсибилизирующую терапию. Для местной терапии и устранения красных пятен над глазами, можно применять кортикостероидные мази.
Экзема очень часто возникает на веках и является кожным заболеванием. Один из признаков экземы век – это появление красных пятен, которые чешутся. Заболеть экземой могут как взрослые люди, так и дети. Со временем после возникновения красного пятна появляется шелушение кожи, зуд, воспаление. Экзема протекает практически всегда в острой форме, потому что люди думают, что красное пятно на веке – это проявление аллергической реакции, поэтому не обращаются за помощью к специалисту. Экзема не передается при прикосновении. Причинами возникновения экземы век могут стать склонность организма к аллергии, воздействие на кожный покров химических элементов, например, никеля, хрома, красителей, грибковых и бактериальных инфекций, попавшего на кожу лица грибка Malassezia furfur, а также нарушенное кровообращение век глаз.
Лечение экземы направлено на устранение причины возникновения болезни и красных пятен. Для этого применяют гипосенсибилизирующую терапию, антигистаминные препараты, кортикостероидные средства, иммунокорректоры.
Если красные пятна на веках сильно шелушатся и чешутся, следует ограничить контакт с водой.
На веке появился белый прыщик – что это?
По форме просянки напоминают маленькие вкрапления, которые располагаются на нежных участках кожи — возле глаз, век, на губах. Структура образований уплотненная, а их цвет белый.
Несмотря на то, что они внешне достаточно безобидны, на самом деле просянки не так уж безопасны для здоровья и жизни человека. Формируются милиумы в результате нарушенной выводящей функции сальных желез кожи, а также из-за закупорки пор ороговевшими частицами эпидермиса.
Интересный факт:
При нормальной работе сальных желез излишний жир выходит наружу, при нарушенном процессе фолликулы обволакиваются сальным жиром и образовываются белые угри.
На самом деле существует множество различных причин, по которым образовываются просянки, однако чаще всего это:
- гормональные нарушения;
- расстройства и патологии нервной системы;
- реакция кожи и малых желез на гормональные перестройки;
- болезни органов ЖКТ;
- неправильное питание и употребление вредных продуктов — фаст-фуд, чипсы, сладкие напитки и прочее;
- недостаток витаминов и других полезных элементов;
- наследственный фактор;
- плохо подобранные уходовые средства или недостаточная гигиена.
При правильном определении основной первопричины, можно говорить об эффективной терапии и результате. Чтобы точно найти провоцирующий фактор, рекомендуется обратиться за помощью к специалисту — косметологу или дерматологу.
После проведения точной диагностики и прохождения ряда исследований, назначается лечение, которое является полностью индивидуальным, в зависимости от сложившейся ситуации.
Основная причина появления белых точек под глазами — нарушение механизма отслаивания отмерших частичек кожи. При сбое в этом процессе они скапливаются на поверхности кожи, забивая протоки сальных желез, которые закупориваются, и возникают милиумы. Также причиной может быть излишняя активность сальных желез — с этим хорошо знакомы обладатели чрезмерно жирной кожи, когда излишки сала не успевают выводиться.
Другие факторы, вызывающие просянку — нарушения в работе желудочно-кишечного тракта. Нередко милиумы являются следствием гормональных изменений в организме — например в период полового созревания, при беременности или при наступлении климакса. Еще одна версия появления белых точек на коже вокруг глаз — воздействие ультрафиолетового излучения.
Милиумы могут возникнуть после проведения процедуры химического пилинга, при использовании некоторых стероидных препаратов, а также при частом употреблении «тяжелой» косметики, в частности, профессиональной, которая забивает поры кожи на лице, и процесс отслаивания ороговевших чешуек значительно затрудняется. Кроме того, медики называют в числе причин аллергические реакции, нехватку в организме витамина А.
Просянка нередко наблюдается у новорожденных детей примерно в 40-50% случаев. В этом случае белые точки могут высыпать не только на лице, но и по всему телу. У младенцев они проходят в первые 1-3 месяца жизни. Причиной обычно является закупорка сальных желез, организм ребенка приспосабливается к новой, непривычной пока для него среде обитания.
Лечение красных пятен окологлазничной области
После выявления источника возникновения патологии, назначается терапия, направленная на борьбу с «вредителем»:
- Устранить воспаление невозможно без хирургического вмешательства. Оно поможет очистить и промыть гнойничок;
- При выявлении аллергической реакции или себорейного дерматита доктор выписывает антигистаминные препараты («Гистан», «Фенистил», «Траумель» и т.д.);
- Мочекаменный недуг лечат с помощью дробления камней либо назначают средства для вывода солей из организма;
- Усиленная пигментация может быть врожденной или приобретенной. Для борьбы с ней используют косметологические процедуры.
| Также потребуется пропить витаминный курс, содержащий цинк, витамины группы А и Е. |
Лечение с помощью медицинских препаратов
Обнаружив покраснение под веками, незамедлительно обратитесь к доктору для прохождения полноценного осмотра. Если нет возможности посетить клинику, воспользуйтесь несколькими приемами для снятия неприятной симптоматики. Первая доврачебная помощь включает в себя:
- Промойте поврежденный эпидермис ромашковым отваром;
- Сделайте на глаза чайные примочки;
- Запретите малышу прикасаться руками к лицу.
Как только появится возможность, отправляйтесь к врачу, чтобы он поставил точный диагноз и назначил правильную терапию.
Если вам диагностировали аллергию, принимайте следующие препараты:
- «Элидел». Сводит к минимуму проявление неприятной симптоматики, устраняет зуд, снимает раздражение;
- «Гистан». Средство не только обеззараживает кожные покровы, но и обладает противовоспалительными качествами;
- «Фенистил». Выпускают в виде геля. Блокирует гистаминные рецепторы, поэтому аллергия «умирает в зародыше», это поможет избежать возникновения красных пятен.
Для борьбы с дерматологическими патологиями используйте следующие медикаменты:
- «Локоид». Устраняет зуд, отеки, воспаление;
- «Момат». Активное вещество мометазон обладает противовоспалительными и противозудными свойствами;
- «Адвантан». Действует в течение нескольких минут после нанесения. Препятствует разрастанию патологии и утолщению внешнего слоя кожных покровов.
Также для лечения красных пятен подойдут следующие терапевтические препараты:
- Антигистаминные средства («Кларитон», «Телфаст»);
- Седативные вещества, они успокаивают раздраженную кожу и блокируют распространение покраснения, возникшего на фоне стресса;
- Энтеросорбенты. Обладают уникальным свойством «связывать по рукам и ногам» аллергены и токсины, способные спровоцировать появление красных пятнышек.
Народные методы лечения красных пятен вокруг глаз
Если причина возникновения патологии кроется исключительно в проблемах с кожей, можно попробовать несколько рецептов из «бабушкиной» аптечки:
- Маска из картофеля. Протрите клубень, полученную кашицу разместите на поврежденном участке, оставьте на три минуты. Эффект от процедуры виден после первого сеанса;
- Возьмите семена укропа и поместите в тканевый мешочек. Опустите на пять минут в кипящую воду, остудите и приложите к покрасневшей области;
- Соедините десять грамм меда и пшеничных ростков, полученную массу выложите на пятна. Через десять минут удалите состав и нанесите увлажняющий крем;
- Двадцать грамм измельченных овсяных хлопьев залейте водой и перемешайте. Добавьте немного соли и нанесите на поврежденные участки. Оставьте на десять минут. Если нет серьезных отклонений в организме, через три процедуры пятнышки исчезнут;
- Натрите сырой огурчик, выложите массу на глаза, держите в течение пятнадцати минут.
| Использовать народные рецепты можно только после предварительной консультации с доктором. |
Возможные причины
Основной причиной появления на глазу точек черного цвета является деструкция стекловидного тела. Она возникает из-за проблем с хрусталиком, недостаточного кровообращения, способствующего разрушению волокон коллагена с возрастом и при серьезных заболеваниях, поражающих глазные яблоки. Обрывки волокон концентрируются в одной или нескольких точках хрусталика, что мешает прохождению света, создавая пятна. Вредные привычки стимулируют проявление этой патологии. Причины, из-за которых в глазах возникают точки черного цвета:
- кристалловидные образования;
- появление злокачественных образований в глазу;
- диабетическая ретинопатия;
- воздействие агрессивных веществ (кислоты, щелочей и др.);
- попадание в глаз инородных веществ, частиц грязи;
- возникновение травм;
- мигрень;
- долгое воздействия яркого свечения;
- истощение зрительных органов;
- другие повреждения оболочки глаза.
Если перед глазами летают черные черточки – это может являться следствием более серьезных патологий. Такие проблемы не всегда заметны сразу, но из-за хрупкости сосудов быстро прогрессируют. Ухудшается периферийное зрение, разрастаются области помутнения в зрительных органах, могут возникать искры и вспышки. Важно немедленно обратиться к врачу, и может понадобиться операция. Такие симптомы могут являться следствием заболеваний:
- грибковых или вирусных инфекций;
- гемофтальма (кровоизлияния в стекловидное тело);
- патологий сосудов;
- опухоли;
- отслоения сетчатки или других ее повреждений;
- отслоения стекловидного тела.
Для самостоятельного выявления проблем со зрением посмотрите на белую или светлую поверхность так, чтобы она занимала 100% зрительной области. Если перед глазами, кроме белого цвета, имеются дефекты, пятна, создается видимость полета каких-то частиц – обращайтесь к врачу. Возможно, у вас нет патологии, но перестраховаться стоит. Доктор поставит диагноз и назначит лечение.
Данный симптом чаще всего возникает в результате старения организма и беспокоит людей, перешагнувших 50-летний рубеж. Причиной может стать атрофия глазного яблока. Если чёрные точки в глазах доставляют значительный дискомфорт, следует посетить офтальмолога: они способны стать признаком отслоения сетчатки.
В последнее время окулисты заметили, что симптом «помолодел». На мелькающие перед глазами мушки всё чаще жалуются и молодые люди. Связано это, прежде всего, с длительным воздействием на зрительную систему электронных приборов и гаджетов.
Среди других причин появления чёрных точек имеются:
- Нарушение кровообращения в сосудах. Интенсивные физические нагрузки, распитие алкогольных напитков, курение, частые скачки артериального давления могут привести к ухудшению кровотока и повреждению сосудов. Лопнувшие сосуды нередко становятся причиной сгущения крови, что и приводит к мельканию точек перед глазами.
- Нехватка полезных веществ (в особенности, витамина А), нарушение метаболизма. Авитаминоз отрицательно отражается на всех внутренних органах и часто является причиной летающих в поле зрения чёрных мушек.
- Иногда пятна перед взором могут стать проявлением шейного остеохондроза и возникают из-за недостаточного кровоснабжения головного мозга.
- Ожоги, травматические повреждения органов зрения могут привести не только к отмиранию клеток стекловидного тела, но и отслойке сетчатки, а также утрате зрения. Визуальные помехи также нередко наблюдаются при проникновении в глаза инородных предметов.
- Чёрные мушки могут стать следствием воздействия болезнетворных микроорганизмов, являющихся провокаторами глазных патологий. Это объясняет наличие помутнений перед глазами при некоторых офтальмологических заболеваниях.
- Появление чёрных пятен может быть связано с перенапряжением зрительной системы, при этом точки, круги и линии видят те люди, которые много и постоянно проводят время за компьютером или работают с мелкими деталями.
- Так называемые белые пятна перед глазами, а также вспышки света могут стать признаком опасных заболеваний зрительной системы. Данные проявления чаще всего свидетельствуют о патологиях хрусталика, роговой оболочки или сетчатки.
- Ещё одна причина – интоксикация. При попадании в организм токсических веществ у больного плавают перед взором точки, пятна или искривлённые линии.
Предлагаем ознакомиться Как появляются черные точки на носу
Также провокаторами оптического дефекта могут стать:
- мигрень;
- диабетическая ретинопатия;
- опухоли глазных тканей;
- стрессовые ситуации;
- отслойка сетчатки;
- кровоизлияния в стекловидное тело;
- проникновение в сетчатую оболочку вирусов и грибов;
- отслоение стекловидного тела;
- анемия;
- гемофтальм;
- гельминтоз;
- сахарный диабет;
- увеит.
Вирусный конъюнктивит
- Выраженная воспалительная реакция конъюнктивы (отёк, покраснение из-за расширения сосудов).
- Воспаление конъюнктивы происходит практически одновременно в обоих глазах
- Несмотря на выраженную воспалительную реакцию, обильных гнойных выделений нет.
- Как правило, воспаление глаз сопровождается повышением температуры и воспалением близлежащих лимфоузлов.
О том, как лечить вирусный конъюнктивит у взрослых в настоящее время однозначного ответа не существует. Следует помнить, что лечение должно быть направлено на уничтожение возбудителей заболевания, которые могут быть разнообразными.
Основу лечения составляют противовирусные препараты, предназначенные для общего и местного применения. К местным относят капли, мази, содержащие теброфен или оксолин. А также раствор интерферона.
Какие клинические проявления могут сопровождать возникновение белых прыщиков?
Помимо того что появился белый прыщик на веке глаза, могут иметь место и другие симптомы. К примеру, болезненность, зуд, патологические выделения из бугорка. Кроме того, могут развиваться и общие симптомы воспалительной реакции. К ним относят повышение температуры тела, общую слабость, ухудшение состояния. Все перечисленные признаки при просянке отсутствуют. Они развиваются, если причиной возникновения прыщика являются инфекционные агенты (герпетическая инфекция, гонококк). Если высыпания локализованы на поверхности конъюнктивы, то имеют место такие симптомы, как слезотечение, выделение гноя.
Белый прыщик на верхнем веке глаза (милиум) обычно не сопровождается признаками воспаления. Тем не менее он часто возникает у людей с жирной кожей лица. Другими симптомами могут быть избыточная масса тела, боли в правом подреберье. При сниженном иммунитете наблюдается склонность к вирусным и бактериальным патологиям, общая слабость.
Как предупредить
Чтобы не допустить покраснение в области век, рекомендуется каждый день спать не менее 8 часов, при этом не менее важно правильно и полноценно питаться. В летнее время носят солнцезащитные очки, защищающие глаза от ультрафиолетового воздействия. Стоит контролировать время, проведенное перед телевизором или за компьютером, не допуская перенапряжения зрительных органов
Избежать покраснения век удается, если соблюдать правила гигиены и не трогать глаза грязными руками. При первых неприятных симптомах обращаются к офтальмологу
Стоит контролировать время, проведенное перед телевизором или за компьютером, не допуская перенапряжения зрительных органов. Избежать покраснения век удается, если соблюдать правила гигиены и не трогать глаза грязными руками. При первых неприятных симптомах обращаются к офтальмологу.
Что делать, если под глазами появились красные пятна
Лечебная тактика зависит от факторов, по которым под глазами появляются красные пятна. Если таковым является стрессовое состояние или недосыпание, человеку рекомендуют нормализовать режим дня, труда и отдыха. Назначают седативные препараты, полезны прогулки на свежем воздухе, занятия спортом.
Если же красные пятна не проходят, требуется проведение более серьезного лечения. Оно заключается в использовании медикаментов, народных рецептов. Когда красные пятна вокруг глаз у взрослых появились из-за патологий внутренних органов, лечением должны заниматься терапевты и узкие специалисты.
Медикаментозное
Требует применения капель, мазей, наружных средств.
- При аллергической реакции обязательно назначают антигистаминные препараты внутрь («Кларитин», «Зодак»). Для устранения внешних проявлений можно воспользоваться кремом «Гистан», гелем «Фенистил».
- Устранение красных пятен у глаз у ребенка можно провести с помощью крема «Элидел». Это негормональный препарат, эффективный при разных видах дерматитов, в том числе при атопическом.
- Обязательно назначаются кишечные сорбенты — «Смекта», «Энтеросгель». Они помогают устранить интоксикацию, улучшить состояние кожи.
- При установленном гельминтозе детям назначают соответствующие препараты — «Немозол», «Пирантел».
Назначать любые лекарственные препараты может только врач.
Народные средства
Эффективны в тех случаях, когда изменение цвета кожи связано именно с ее патологией. Применяются различные протирания, примочки, маски:
- протирание кожи век замороженным соком петрушки;
- маска на веки из натертого сырого картофеля;
- примочки из отвара семян укропа;
- прикладывание к векам кусочков свежего огурца.
Красные пятна у детей
При появлении у ребенка красных пятен следует сразу же обратиться за консультацией к педиатру. Ведь в этом случае нельзя списать появление пятен или точек на неправильный образ жизни или переутомление. У детей появление пятен под глазами чаще всего указывает на то, что начался инфекционный процесс или воспаление глаз.
Если, кроме появления красных пятен, отекает лицо, появляется храп, дыхание через нос затрудняется, то это может свидетельствовать о разрастании лимфатической ткани (аденоидов) в области носоглотки. В этом случае помочь может хирургическое вмешательство. Без лечения это оставлять нельзя, поскольку отсутствие носового дыхания может привести к гипоксии мозга.
У маленьких детей могут появляться на лице красные точки по типу веснушек. Такие точки могут появиться у ребенка после сильной истерики или после рвоты. Проходят они обычно самостоятельно и никакого особого лечения не требуют.
Иногда краснота под глазами может вызываться индивидуальной особенностью подкожной клетчатки. Ребенок может при этом хорошо есть и спокойно спать. В этом случае беспокоиться не стоит.
Причина появления пятен может свидетельствовать о серьезном сбое в организме или быть сигналом о том, что человек просто переутомился.
Чаще всего эта проблема появляется у детей и подростков, а также у молодых женщин до 30 лет.
Предлагаем ознакомиться Разрыв сетчатки глаза – причины, симптомы и лечение
При появлении у ребенка красных пятен следует сразу же обратиться за консультацией к педиатру. Ведь в этом случае нельзя списать появление пятен или точек на неправильный образ жизни или переутомление. У детей появление пятен под глазами чаще всего указывает на то, что начался инфекционный процесс или воспаление глаз.
Виды пятен на веке
Прежде, как назначать терапию, каждый врач начнет дифференцировать новообразование. В этой области кожа очень нежная и неправильная диагностика, может спровоцировать некачественное лечения, что повлечет за собой снижение зрения и серьезные косметические дефекты. Пятна на веках глаз разделяются на несколько видов, каждый из которых имеет свои особенности, и требует индивидуального подхода в лечении:
- веснушки – маленькие светлые пятна, что появляются преимущественно у голубоглазых, светловолосых и рыжих людей;
- хлоазмы – пятна темного цвета, отличаются от веснушек большим размером;
- витилиго – белые пятна, что спровоцированы отсутствием меланина;
- лентиго – выпуклые темные пятна, что имеют четкие границы;
- невус – новообразования округлой формы, могут возвышаться над кожей, а могут отличаться только цветом от общего покрова кожи;
- возрастные пятна – появляться вследствие старения кожи и длительного воздействия ультрафиолета.
Все вышеперечисленные формы относят к пигментным образованиям, но есть пятна, что могут быть спровоцированы болезнями и вирусами, их в медицине называют приобретенными. Этот тип пятен в области глаза может характеризоваться отечностью и сильным покраснением кожи.
Причины появления
Пингвекула подразумевает возникновение желтого пятна на глазном яблоке произвольной формы, которое расположено близ зрачка. При офтальмологическом исследовании никакого отклонения зрения, связанного с этим пятном, как правило, не обнаруживается, в связи с этим офтальмологи склонны называть пингвекулу признаком начала старения конъюнктивы.
Но порой желтое пятно на глазном яблоке встречается даже у маленьких деток, в связи с этим естественное старение вовсе не может считаться единственным фактором их появления.
Лечение зуда век
Перед началом терапии требуется устранить все внешние факторы, провоцирующие шелушение, зуд и жжение. Откажитесь от использования косметических средств. Если врач обнаружит, что причиной возникновения неприятной симптоматики стали медикаменты, придется подобрать аналоги лекарству либо скорректировать курс лечения.
Дальнейшая терапия требует проведения дополнительного обследования у нескольких узконаправленных докторов. Среди лекарственных препаратов, которые прописывают при развитии аномалии, хорошо проявили себя медикаменты на основе пантенола.
| Если установлено, что красные шелушащиеся пятна на веках глазах появились из-за аллергической реакции, то дополнительно доктора прописывает антигистаминные средства. В некоторых ситуациях избавиться от неприятной симптоматики способны помочь только гормональные препараты. |
Мази и гели
Если красные пятна на веках чешутся и доставляют дискомфорт, то для борьбы с аномалией используют антисептики и антибиотики. Чаще всего врачи рекомендуют следующие средства:
- «Альбуцид». Раствор, предназначенный для введения в конъюнктивальный мешочек органа зрения. Обладает антибактериальными свойствами. Препарат универсален, его прописывают при терапии заболеваний инфекционного и бактериологического происхождения, которые сопровождаются зудом и шелушением век.
- «Окомистин». Антисептические капли. Эффективно борются с основной массой бактерий, относящихся к грамотрицательному или положительному классу. Также хорошо справляются с некоторыми вирусами, вызывающими зуд и шелушение.
- «Тобрекс». Антибактериальные капли широкого действия. Относятся к аминогликозидам. Эффективны при борьбе с глазными патологиями инфекционного характера. При приёме препарата в течение длительного времени, его результативность снижается. Это объясняется развитием устойчивости к компонентам средства у патогенных микроорганизмов.
- «Медетром». Комбинированный препарат, являющий одновременно противомикробным медикаментом и кортикостероидом. В основе капель лежит активное вещество дексаметазон, блокирующий воспалительные процессы.
Основной противомикробный препарат – «Тобрамицин». Он проявляет активность в отношении практически всех бактерий, провоцирующих офтальмологические недуги.
Народные средства
Если появилось красное пятно на нижнем веке, которое сильно чешется и шелушится, то для купирования неприятной симптоматики можно воспользоваться «бабушкиными рецептами». При этом ни в коем случае не игнорируйте медикаментозную терапию. Только с помощью лекарственных средств можно раз и навсегда избавиться от патологии.
Шелушение и зуд век помогут устранить следующие рецепты:
Приготовьте маску из мёда, сливочного масла и бананов. Фрукт нужно подобрать переспелый, с темными пятнами на кожуре. В этом состоянии в нем максимальная концентрация полезных элементов. Соедините все ингредиенты в равных пропорциях и тщательно перемешайте. В готовой смеси не должно быть комочков, поэтому стоит воспользоваться миксером, чтобы добиться однородной консистенции. Нанесите состав на веки и область вокруг глаз. Оставьте на пятнадцать минут, смойте массу. Затем нанесите увлажняющий крем.
- Соедините в равных пропорциях горячее молоко и овсяное толокно. Хорошо перемешайте ингредиенты и остудите до комнатной температуры. Перед использованием состава добавьте в массу сливочное масло. Нанесите смесь на пятнадцать минут.
- Измельчите зелень петрушки, пока не пойдет сок. Затем дополнительно протрите траву, для получения массы густой консистенции. Наложите состав на закрытые веки, оставьте на пятнадцать минут.
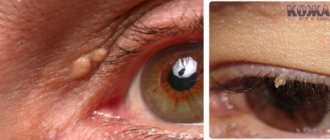
Ксантелазма век: способы лечения –
Ксантелазма – это доброкачественная опухоль, формирующаяся на верхнем веке. По внешнему виду она напоминает бляшку жёлтого цвета, выпирающую над кожными покровами.
Патология не доставляет физического дискомфорта и не несет угрозы для жизни пациента, но внешне выглядит не слишком эстетично. Чаще всего аномалию диагностируют у людей преклонного возраста.
Для исправления косметического недостатка ксантелазму век удаляют.
Причины возникновения
До сих пор не установлена истинная причина развития патологии. Однако медики выделяют ряд факторов, на фоне которых способна проявится ксантелазма:
- Повышенный уровень холестерина в крови;
- Наличие проблем с поджелудочной железой;
- Злоупотребление спиртными напитками;
- Генетическая предрасположенность. В этом случае патология проявляется в первый год жизни младенца;
- Нарушенный жировой обмен. Локальные отложения липидов сосредоточены в сосочковом слое дермы, впоследствии они трансформируются в доброкачественные новообразования;
- Недуг часто диагностируют у пациентов, страдающих от ожирения, повышенного уровня сахара в крови или цирроза печени.
| В некоторых случаях появление новообразования на веке сигнализирует о проблемах с сердцем. |
Как проявляется заболевание
Бляшки мягкие, имеют желтый оттенок. Иногда их окрас более насыщенный, напоминает оранжевый цвет. Поверхность новообразования на ощупь гладкая, в некоторых случая ощущаются незначительные неровности.
Бляшки могут объединиться между собой и сливаться в ленточку, которая проходит по всему верхнему веку. Образование может появиться и на нижнем веке, однако, чаще всего там располагаются ксантомы.
При проведении анализа было выявлено, что клеточки ксантомы и ксантелазмы идентичны по своему строению. Единственное отличие заключается в том, что во втором случае бляшки локализуются исключительно на верхнем веке, а в первом могут распространиться по всему телу.
Ксантелазма относится к доброкачественному новообразованию. Еще не зафиксировано ни одного факта трансформации ее в злокачественную опухоль. Патология не вызывает боль или иные неприятные ощущения, никак не влияет на остроту зрения.
Появление бляшек врачи рассматривают как сигнал о нарушении в работе внутренних органов или систем. Чаще всего сбой липидного обмена может привести к формированию образования. Однако в некоторых случаях аномалия развивается как самостоятельное заболевание.
Ксантелазма обычно диагностируется у пациентов в преклонном возрасте. Согласно статистике чаще от нее страдают представительницы прекрасной половины человечества. Кроме психологического дискомфорта никакой иной угрозы от косметического дефекта нет.
| Бляшки появляются без ярко выраженной симптоматики. Патология развивается очень медленно. В некоторых случаях образование, напоминающее маленькую горошинку, перерастает в опухоль размером с фасолину. |
Способы лечения
Сами по себе бляшки не исчезнут ни через год, ни через десять лет. Борьбу с ними необходимо начинать с выявления фактора, спровоцировавшего образование патологии. Терапия должна быть направлена именно на устранение первопричины. Избавившись от нее необходимо создать оптимальные условия, чтобы исключить риск их повторного появления.
Хотя бляшки не несут угрозы здоровью, большинство пациентов принимает решение об их удалении, поскольку образование портит внешний облик.
Народные средства в домашних условиях
«Бабушкины рецепты» по своей эффективности уступают медикаментозной терапии. Любые препараты, приготовленные в домашних условиях, можно принимать после предварительного согласования с врачом.
Помимо настоек из лекарственных растений стоит заняться общим оздоровлением организма.
Спите не менее восьми часов в день, больше времени проводите на свежем воздухе, избегайте задымленных помещений и стрессовых ситуаций.
Некоторые рецепты способны приостановить формирование новых бляшек и избавиться от образований небольшого размера. При тяжелой стадии патологии от них эффекта не будет.
Чеснок
Устранить незначительные «пупырышки» можно с помощью известного природного лекаря. Правда, понадобится не сам чеснок, а его сок. На поврежденное веко приложите кусочек овоща со свежим срезом.
Оставьте на пять минут, за это время сок успеет подействовать на бляшку. Затем тщательно промойте обработанный участок и нанесите увлажняющий крем. Если в процессе будете испытывать небольшое покалывание, не пугайтесь.
Это нормальное проявление.
Постепенно нужно увеличить длительность прикладывания до десяти минут. Однако если процедура вызывает болезненные ощущения, то можно остановится на первоначальном временном промежутке. Результат должен проявиться спустя семь дней. Образование покрывается корочкой, кожные покровы вокруг становятся красными.
| Чтобы предотвратить попадание сока в глаз, прикрывайте его чистой салфеткой. Через несколько дней корочка отпадает, нарост уменьшается в размерах. Если применять чеснок на регулярной основе в течение одного месяца можно избавиться от патологии. |
Цинко-ихтиоловая мазь
Эффективное средство для борьбы с ксантелазмой. В некоторых случаях ее можно заменить жёлтой ртутной мазью с концентрацией один процент. Препарат наносится на образование два раза в день. В зависимости от реакции организма на средство на лечение может уйти от трех недель до нескольких месяцев.
Домашняя мазь из мёда и муки
Можно приготовить целебный состав из следующих компонентов:
- Столовая ложка жидкого мёда;
- 1 ст.л. пшеничной муки;
- Одно яйцо.
Соедините все ингредиенты, полученный состав нанесите на бляшку. Оставьте на десять минут, затем удалите чистой водой. Повторяйте манипуляции дважды в сутки.
Настои и отвары
Травяные сборы помогут привести в норму обмен жиров. Справиться с существующими наростами они неспособны, но исключат риск появления новых бляшек. После удаления образований рекомендуется продолжать пить настойки, чтобы не допустить рецидива. Для приготовления лечебного отвара понадобится:
- Четыре части плодов шиповника;
- Три части листочков и плодов бессмертника;
- Четыре части сухой мяты.
Возьмите столовую ложку сбора и залейте водой, доведите смесь до кипения и оставьте на слабом огне на одну минуту. Настой должен настояться в течение четырех часов. Пейте отвар по ½ стакана за тридцать минут до приёма пищи. Курс терапии длится тридцать дней, употреблять настой нужно четыре раза в сутки. Затем необходимо сделать перерыв на два месяца и можно повторно пройти лечебный курс.
| Эффективно борется с бляшками настойка из тысячелистника. Возьмите две столовые ложки сухоцвета, залейте кипятком и оставьте на шестьдесят минут. Разделите раствор на одинаковые части и выпейте в течение дня перед едой. |
Удаление ксантелазма
Для избавления от новообразований часто прибегают к оперативному вмешательству. На практике врачи используют следующие методики.
Лазерная абляция
Для проведения процедуры используют аргон или двуокись углерода. Лазер активизирует процесс свертываемости крови, что сводит к минимуму риск формирования шрамов. Швы на обрабатываемый участок накладывают в исключительных случаях, только если имеются узелки крупного размера.
Из минусов методики можно отметить тот факт, что после заживления ранки цвет кожных покровов вокруг неё способен поменяться. Повторное образование бляшек диагностировано в 13% всех случаев.
Посмотрев видеосюжет, вы узнаете, как проводится удаление ксантелазмы с помощью лазера.
Химическое прижигание
Для проведения процедуры используют такой же реагент, как для прижигания бородавок. Его создают на базе хлорированной уксусной кислоты. Она расщепляет жиры, из которых формируются бляшки, и склеивает белковые частицы.
С недавних пор врачи стали использовать реагенты, созданные на основе трихлоруксусной и монохлоруксусной кислот. Они обладают большей результативностью, чем средства первого поколения. После проведения процедуры сохраняется небольшая отечность, и остаются микроскопические рубцы.
Криотерапия и электродеструкция
Использование жидкого азота и электричества допускается только в том случае, если новообразование имеет небольшой размер и расположено на поверхности. Методики не оказывают воздействия на глубинные слоя, поэтому после их проведения высок риск рецидива.
Отрицательным последствием криотерапии может стать образование рубцов и утрата естественного оттенка кожных покровов в области обработки. Патология возвращается в 26% случаев.
Радиоволновое удаление опухоли
Методика гарантирует максимальную точность при избавлении от нароста. В процессе вмешательства на кожные покровы воздействуют радиоволнами, источающими тепло. Его вырабатывает тонкий электрод.
Высокие температуры приводят к разрушению и испарению клеточек ксантелазмы. Процедура пользуется популярностью, поскольку обеспечивает очень тонкий и аккуратный надрез. Поэтому кожные покровы вокруг обрабатываемого участка практически не повреждаются, зато дефект полностью пропадает.
Осложнения и прогноз
Все вышеперечисленные способы борьбы с ксантелазмой могут привести к развитию неприятных последствий. Самое распространенное осложнение, с которым сталкиваются многие пациенты – это гипопигментация. Иными словами, на кожных покровах появляется пятно белого цвета. Чаще всего подобное последствие лечения встречается после прижигания нароста трихлоруксусной кислотой.
Также пациенты могут столкнуться с таким серьезным осложнением, как выворот века и обвисание носогубных складок. Если образование располагается в глубинных слоях тканей и для его удаления применялся лазер, то рецидив неизбежен.
Ксантелазма не относится к злокачественным опухолям, поэтому риск того, что она перерастет в рак кожных покровов, полностью исключен.
Дисбактериоз и демодекоз, гемангиома
Если у человека нарушен баланс полезной и болезнетворной флоры кишечного тракта, то рядом с глазом на веках могут появиться пятна красного цвета. Возникает дисбактериоз, который характеризуется расстройством стула, болью в области живота, потерей веса.
Обычно этот недуг развивается на фоне лечения больных антибиотиками. Но шелушение на глазах вместе с краснотой и симптомами поражения кишечника характерно для таких патологий, как СПИД, рак крови. Могут подобные симптомы возникнуть и при недостатке полезных бактерий в желудочно-кишечном тракте.
При указанном заболевании надо срочно обратиться к специалисту для постановки диагноза. Признаки поражения глаз пройдут после устранения причин, приведших к развитию дисбактериоза. Отдельно лечить органы зрения в таком случае не надо.
Демодекоз развивается из-за сильного размножения кожного клеща демодекса. Паразит имеет настолько малые размеры, что его практически невозможно разглядеть невооруженным взглядом.
Выявить клеща можно из-за того, что под его воздействием веки становятся красными, на них появляются мелкие точки. Наряду с шелушением кожи происходит расширение мелких сосудов, развитие пузырьков в пораженной зоне.
Пациент жалуется на тяжесть век, у него происходит нарушение функционирования сальных желез. Человек ощущает жжение и зуд.
Обычно клещи мирно живут в сальных железах у 55% людей и не вызывают никаких заболеваний. Но под воздействием ультрафиолетового излучения, плохих условий жизни пациента, резкого повышения температуры окружающей среды, снижения иммунитета у человека клещи могут резко увеличить свою численность.
Если их количество на одном веке не более 1 экземпляра, то недуг не возникает. Когда число паразитов на пораженной области достигает 4 ед., то проявляются все признаки болезни. Инкубационный период заболевания длится от 2 до 12 месяцев.
Гемангиома — еще одна возможная причина недуга. Это распространенная болезнь, которая проявляется в виде красных пятен, похожих на родинки. Обычно эти пятна гладкие, но иногда имеют неровную поверхность. Это доброкачественные сосудистые новообразования, которые при подходящих условиях могут вызвать злокачественную опухоль.
Методы лечения милиумов
Обычно для того, чтобы избавиться от белых точек, достаточно просто скорректировать рацион пациента или заменить гигиенические и косметические средства на более подходящие. На протяжении всего лечения важно употреблять витамины. Они помогут нивелировать воздействие такой причины как авитаминоз и поддерживать общее состояние больного на оптимальном уровне.
В основном после подобного лечения белые точки проходят уже спустя 2 недели с момента начала лечения. Однако в наиболее тяжелых случаях все же приходится прибегать к аппаратной терапии, в ходе которой милиумы на веках удаляются механически. К представленному направлению лечения принято относить следующие методы:
Электрокоагуляция
В рамках данного метода происходит иссечение новообразований на веке и под ним за счет воздействия на них тока высокой частоты. Как правило, процедура проходит быстро и безболезненно под местной анестезией. После процедуры на обрабатываемом участке начинает образовываться корочка, которая исчезает через 1-2 дня.
После представленного вмешательства могут оставаться небольшие рубцы в особо чувствительных участках. Однако со временем они побелеют и станут менее заметными.
Лазерное иссечение
Удаление милиумов данным методом похоже с электрокоагуляцией. Однако очищение кожи лазером считается менее травматичным и болезненным. Как правило, после вмешательства кожа остается абсолютно чистой и рубцевания не наблюдается.
Кюретаж
Один из самых радикальных методов удаления белых пятен. В рамках данного вмешательства стенки милиума аккуратно вскрываются, а его содержание (шарик) достается специальной ложкой – кюреткой.
Этот способ относится к наиболее травматичным и после его проведения на коже могут образовываться явные рубцы. Для лечения милиумов на веках и на коже лица данный метод используется достаточно редко.
Псориаз
Элементы данного заболевания могут быть расположены на любых участках кожного покрова человека, в том числе на веках. Характерным признаком патологии является образование папул розового цвета, поверхность которых имеет серебристо-белую поверхность и шелушится. Псориаз сопровождается зудом, однако только наличие характерных признаков способно дифференцировать заболевание от других дерматологических проблем. Такими симптомами является наличие терминальной блестящей пленки, стеаринового пятна, а также точечного кровотечения. Сыпь сопровождается выделением большого количества экссудата, поверхность ран мокнущая, что приводит к образованию корочек. Довольно часто псориаз поражает сначала волосистую часть головы. Болезнь протекает на протяжении длительного периода времени.
Если на веке появилось красное пятно, лечение должно быть незамедлительным.
Демодекоз
Данное дерматологическое заболевание также сопровождается появлением красных пятен в районе век. Демодекоз может появляться при поражении кожи клещом кожной железницы. Патология характеризуется такими симптомами, как покраснение и отечность кожи век по краю, образование чешуек у ресничного основания, усталость глаз и зуд. Осмотр позволяет выявить наличие налета, покрывающего веко, а также слипание ресниц, появление корочек и легкое выпадение волосков. Заболевание часто сопровождается блефаритом, который поражает конъюнктиву. А если на веке красное пятно шелушится, что это означает?
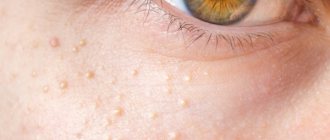
Белые высыпания на коже век: описание
Белый прыщик на веке глаза называется милиумом (или – просянкой). Он не относится к инфекционным патологиям, поэтому не заразен для окружающих. Обычно просянки не доставляют дискомфорта, так как относятся к безболезненным высыпаниям. Тем не менее прыщик является эстетическим дефектом, от которого лучше избавиться. Милиум характеризуется небольшими размерами и плотной консистенцией. Иногда он может напоминать каплю воды, остановившуюся на коже века. Белый прыщик (просянка) появляется без каких-либо предпосылок. Сначала возникает один милиум очень маленького размера. Если не принимать никаких мер, то количество белых прыщиков растёт. Также они постепенно увеличиваются в размерах. Ведь просянка относится к группе угревых высыпаний. Её отличием считается типичная локализация (на коже вокруг глаз, верхнем веке) и белый цвет.
Помимо милиумов, в этих местах могут наблюдаться и другие высыпания. К ним относят различные воспалительные, инфекционные и онкологические процессы. Они отличаются по размеру, консистенции и содержимому. Белый цвет прыщиков может быть обусловлен скоплением гноя. Это является одной из отличительных черт воспалительных высыпаний. При просянке содержимым прыщика является секрет сальной железы. Также цвет милиума не изменяется, в отличие от других видов кожных высыпаний.
Народная медицина для устранения красноты глаз
Кроме лечения традиционными методами можно закреплять результат безопасными народными средствами.
В домашних условиях используют:
- Народная медицина предлагает избавиться от красных пятен, которые образуются на глазах от усталости с помощью любого вида чая. Использованные пакетики предварительно остужают. После их прикладывают к глазам. Такая терапия проводится не более получаса. Для проведения процедуры можно использовать листовой чай. В ёмкости его заваривают, чтобы был крепким. Окунают туда ватные диски и прикладывают к векам;
- Чтобы убрать красные пятна, рекомендуется приложить лёд к органу зрения. Холодный предмет следует обернуть в полотенце. Это не принесёт дополнительного вреда или переохлаждения тканей глаза. После необходимо оценить состояние глаз. Красное пятно не увеличивается или не появляются маленькие вкрапления, то повода для беспокойства нет. Холод остановит кровотечение из капилляров и сосудов. Другими лечебными свойствами лёд не обладает. Если начинают появляться другие симптомы и кровоизлияние продолжается, то необходимо обратиться к офтальмологу;
- Появление красных пятен вместе с резью или болью можно использовать картофель. Его моют и разрезают на две равные части. Кожуру при этом не очищают. Половинки прикладывают на веки. Находится в положении лежа, и проводить процедуру в течение 30 минут. Перед проведением следует подготовить полотенце. Его смачивают в горячей воде и прикладывают к основанию шеи;
- Появившейся дискомфорт можно устранить с помощью тыквы. Её не очищают, а полностью натирают. Получившуюся кашицу заворачивают в марлю. Затем прикладывают к глазу, где обнаружилось красное пятно. Терапию проводят в течение 20 минут. Затем можно сделать перерыв и приложить снова;
- Для устранения покраснения помогут листья каланхоэ. Выбирают молодое растение. Листья промывают и перемалывают. Полученную кашицу наносят на область век. Процедура проводится в течение 20 минут;
- Чтобы снять красные пятна с белков глаз используют сок алоэ. Он помогает за короткое время избавиться от дискомфорта. Растению должно быть не менее 2 лет. Из листьев выживают сок и закапывают по 3 капли в глаз с покраснением. Если дома нет такого растения, то приобрести сок алоэ можно в аптеке;
- В домашних условиях используют семена укропа. Используют 1 чайную ложку сырья и заваривают стаканом кипятка. После оставляют на 40 минут, чтобы средство настоялось. По истечению времени процеживают через марлю. Используют этот настой в виде примочек для глаз.
Как избавиться от черных точек в глазах
Для избавления от неприятных высыпаний применяют несколько методов, но суть у них одна: вскрытие милиума и удаление его содержимого. Выбор зависит от количества и расположения белых точек, а также от их размера и типа кожи. Эффективность всех способов одинакова, разница заключается в стоимости и длительности процедур.
- Механическое удаление. Дерматолог или косметолог с помощью тонкой длинной иглы или кюретки (хирургическая ложка для выскабливания мягких тканей, удаления нагноений и т. п.) вскрывает милиум и удаляет его содержимое. Перед процедурой и по ее окончанию проводится антисептическая обработка кожи. На месте каждого удаленного образования остаются небольшие ранки, которые в скором времени заживают. У этого способа есть свои плюсы и минусы. Безусловно, преимуществом является невысокая стоимость процедуры, но в то же время механическое удаление не подходит людям с тонкой или слишком чувствительной кожей. Еще один недостаток данного метода — за одну процедуру возможно удалить только 10-15 милиумов, после этого делается перерыв в несколько дней. Лечение может растянуться на довольно долгое время. Также механический способ не подходит, если белые точки расположены на веках очень близко к корням ресниц. Кожа в этой области чрезвычайно нежная, и воздействие на нее с помощью иглы нежелательно, к тому же останутся заметные покраснения. В настоящее время этот метод применяют только по медицинским показаниям, когда другие виды процедур не подходят.
- Электрическая коагуляция — разрушение милиумов путем прижигания их высокочастотным электрическим током. Эта процедура имеет гораздо большие преимущества по сравнению с первым способом. С помощью электрокоагуляции можно избавиться от довольно глубоких образований, что затруднительно сделать с помощью иглы или кюретки. Но у данного метода имеются свои особенности: после прижигания на месте милиума образуется плотная корочка, которую необходимо обрабатывать в течение 10 дней, пока она не отпадет. Также на местах точек могут остаться неглубокие рубчики — небольшие, но все же заметные.
- Лазерная коагуляция — самый современный и безопасный метод избавления от милиумов. Он подходит при больших скоплениях точек, а также при их расположении слишком близко к органам зрения. Для проведения процедуры используется лазер СО-2 (углекислотный), который успешно применяется в эстетической косметологии почти три десятка лет. Он послойно устраняет патологические образования посредством теплового воздействия. После его применения отмечается отсутствие покраснений, нагноений, которые могут наблюдаться в случае механической процедуры, так как лазерный луч обладает еще и бактерицидным действием. За одну-две процедуры можно полностью избавиться от милиумов. Лазерная коагуляция имеет самую высокую стоимость среди описанных видов лечения.
Предлагаем ознакомиться Два шрама от прививки на левом плече — Всё о прививках
Зрение – ключевой ресурс организма, и относиться к нему пренебрежительно не стоит. Лечение народными средствами черных пятен и точек невозможно, сама по себе проблема также не проходит. Разрешается пить травы, одобренные врачом, они помогут быстрее восстановиться и не допустить повторного возникновения проблем со зрением. Не занимайтесь самолечением – это опасно.
Если вы подозреваете о наличии черных пятен и точек, обратитесь к офтальмологу, который проведет обследование и подтвердит или опровергнет симптом. Обращайтесь в государственную поликлинику либо в проверенную частную клинику. Бывает, черные пятна возникают из-за другого заболевания (опухоли, инфекции и др.), а в частной клинике вас могут лечить только от симптомов, не обращая внимания на саму патологию, вызвавшую такое состояние.
Во время лечения в больнице устраняют уже возникшие дефекты, ищут источник патологии. В большинстве случаев от болезни, которая привела к возникновению черных пятен и точек, удается избавиться, но очистить глаз от дефектов не получается. Отмершие клетки не выводятся из стекловидного тела самостоятельно.
В редких случаях возникновения мушек перед глазами, при незначительных проблемах назначают витаминные капли: Тауфон, Квинакс, раствор этилморфина гидрохлорида. Эффективное устранение темных пятен возможно с помощью капель иодида калия. Если необходимо ускорить регенеративную составляющую стекловидного тела применяют Вобэнзим, Эмоксипин.
Если болезнь выявлена на начальных стадиях, рекомендуется принимать поливитаминные комплексы. Врач назначает обследования и процедуры, устраняющие причины, вызвавшие проблемы со зрением. После избавления от них черные пятна на глазах полностью или частично исчезают самостоятельно. Если болезнь запущена, могут понадобиться серьезные меры.
- Витрэктомия — хирургическое вмешательство, при котором частично или полностью удаляется стекловидное тело. Оно заменяется искусственной средой. Эта крайне опасная операция может привести к возникновению катаракты, отслоению сетчатки, гипотонии. Применяется только в тех случаях, когда другие методы не дали никакого результата.
- Витреолизис — с помощью лазера разбиваются нити, то есть уничтожаются скопления точек. Глаз полностью реанимируется. Операция сложная, ее выполняют только опытные врачи.
Возможные причины образования пятен
Причины образования пятен на веках могут быть самыми разными. Среди общих провокаторов развития нетипичных образований на коже в области глаз, отмечают:
- авитаминоз;
- наследственная расположенность;
- гормональный сбой в организме;
- реакция на употребление лекарств;
- укус насекомых;
- реакция на косметику и средства гигиены.
Очень часто новообразования чешутся, зудят и характеризуются сильной отечностью. Это существенно нарушает привычную жизнь пациента, и он стремиться, как можно быстрей избавиться от новообразования, но делать это в домашних условиях не стоит. Только, если вы уверены, что вас укусило насекомое, вы можете принять антигистаминные препараты и отстрочить посещение врача.
Красные пятна на глазах
Пятнышки красного цвета могут говорить о себорейном дерматите, аллергии, демодекозе и гемангиоме. Каждая из этих болезней имеет сопутствующие симптомы, по которым можно узнать ее. Аллергическая реакция или, как ее принято называть – экзема, может проявиться вследствие облучения, воздействия низких температур и попадания химических веществ на кожу века. Воспалительный процесс может появиться и вследствие контакта с агрессивными веществами, что есть в косметических средствах, стиральных порошках и в моющих средствах. Красные пятна могут быть и у детей, и у взрослых, экзема не имеет возрастных предпочтений и проявляется одинаково у всех. Человеку больно моргать, веко сильно отекает, слезиться, а белки газ краснеют, может снижаться зрение, но патология носит кратковременный эффект.
Нарушение микрофлоры кишечника может проявляться в образовании пятен красного цвета. Казалось бы, очень странно, но в организме все взаимосвязано и патогены попавшие в кишечник, способны проявляться в местах с повышенной восприимчивостью. Кожа на веках очень нежная и тонкая, она характеризуется низким местным иммунитетом, соответственно и краснеет при наличии патогена.
Себорейный дерматит может развиваться вследствие чрезмерной активности сальных желез и отсутствия гигиены. Чаще всего отмечается болезнь у младенцев и мужчин. Узнать этот дерматит можно по пятнам, что сильно шелушатся и отслаиваются целыми пластами. Кожа вокруг новообразования очень зудит, но не отекает.
Гемангиома являет собой доброкачественное новообразование. Внешне, она напоминает пигментное пятно или же родинку неестественной формы. Узнать гемангиому можно при надавливании. Она становитесь белой, потом опять постепенно приобретает былой окрас
При наличии этого фактора, очень важно посетить окулиста, ведь гемангиома может перерождаться в злокачественную опухоль, что требует интенсивной терапии
Желтые пятна
Пятна белого и желтого цвета в медицине носят название ксантелазмы. Они образуются преимущественно у людей пожилого возраста. Образуются ксантелазмы на фоне дисфункции желудка, печени и кишечника. Внешне узнать их можно по возвышающимся бугоркам, мягким и гладким на ощупь. Образования имеют разный размер и форму, все зависит от интенсивности нарушения жирового обмена в организме. Чем больше новообразование, тем сложней ситуация. В зоне риска образования ксантелазм, люди с сахарным диабетом, ожирением и любители пищи, с повышенным количеством холестерина.
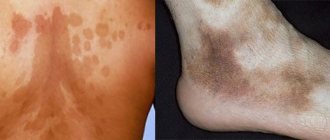
Коричневые пятна
Образования коричневого цвета носят название хлоазма, они могут передаваться генетически или же развиваться на фоне заболеваний эндокринной системы, слабого иммунитета, гормонального сбоя и хронических воспалительных процессов в организме. Для этого типа новообразований характерный сильный зуд и раздражение.
Если на веках появилось пятно, в независимости от его цвета, требуется идти к врачу, ведь это не здоровый сигнал организма о сбое. Лечение в домашних условиях такой нежной зоны, ни к чему хорошему, не приведет. Глупо потерять зрение и стать инвалидом из-за увлечения народной терапией.
Любые отклонения от нормы в состоянии новорожденного заставляют родителей насторожиться. Особенно беспокоят их органы зрения – хрупкие и чувствительные конструкции. Бывает так, что у младенцев видны красные пятна на глазах или под ними.
Иногда это является нормальной физиологической особенностью, иногда же – симптомом заболеваний. В любом случае игнорировать это явление нельзя.
Причины и механизмы
Красное пятно на веке однозначно можно считать признаком какого-то расстройства. В большинстве случаев изменения носят локальный характер и связаны с внешними факторами:
- Косметические средства.
- Холодный или сухой воздух.
- Солнечное излучение.
- Сильный ветер.
В подобных случаях краснота на веках становится признаком раздражения эпителия. Это наименее серьезная причина, но источником проблемы могут стать и различные заболевания. Среди кожной патологии такими симптомами проявляются:
- Атопический дерматит.
- Отрубевидный лишай.
- Демодекоз.
- Псориаз.
Красное пятно может оказаться ангиомой, или просто укусом комара, но каждая ситуация требует дифференциальной диагностики. При обследовании врач обращает внимание и на функцию внутренних органов, ведь кожные изменения могут говорить о нарушениях в работе печени, почек или обмена веществ. Внутренние факторы, из-за которых возникают пятнышки на веках, могут быть следующими:
- Дефицит витаминов и минералов.
- Ослабление иммунитета.
- Гормональные сбои.
Помимо этого, провоцировать кожные расстройства способны некоторые лекарства, в частности, пероральные контрацептивы и антибиотики. Причин может быть множество, и только врач установит происхождение пятен на веках в каждом конкретном случае.
Красные пятна на веках как признак гемангиомы
Гемангиомой называется доброкачественное новообразование сосудистого происхождения, которое локализуется где угодно, может располагаться и на веке. При наличии гемангиомы в обязательном порядке необходима консультация офтальмолога, поскольку она может прорасти сквозь веко. В некоторых случаях некоторые виды гемангиом требует обязательного хирургического вмешательства в условиях специализированной клиники. В других случаях сосудистые новообразования требуют только наблюдения и со временем самостоятельно исчезают.
Достаточно долго медицинские специалисты рассматривали пятна на веках (ксантелазмы), как косметический дефект кожи, и только недавно подтверждена их связь со здоровьем сердца.
Желтые пятна на веках появляются у людей среднего и старшего возраста.
Чаще всего этот косметический дефект можно обнаружить у женщин. Желтый цвет обусловлен обширным скоплением подкожных жиров-липидов.
Удаление таких пятен не представляет сложности для врачей-косметологов.
Для этого применяется:
- электрокоагуляция (электрическое воздействие);
- лазерная коагуляция;
- хирургическое удаление.
Тем не менее, даже после операции, пятна могут появиться снова. Поэтому пациентам после косметического удаления ксантелазмы рекомендуется диета из низкокалорийных продуктов с невысоким содержанием вредных веществ и холестерина. Таким пациентам рекомендуется резкое снижение веса.
Ксантелазмы часто сигнализируют о заболеваниях:
- кишечника;
- желудка;
- печени;
- о начале атеросклероза.
Существует непосредственная связь между уровнем холестерина в кровеносной системе и наличием ксантелазм.
Подобные косметические нарушения могут быть симптомом различных сбоев в организме, особенно сбоев в жировом обмене.
Красное пятно на веке может появиться, как следствие аллергического дерматита.
В таких случаях пациентов беспокоит:
- мокнущая кожа;
- трещины на коже;
- сильный зуд;
- шелушение;
- припухлость;
- покраснение.
Снять воспаление на незначительное время можно гидрокортизоном. Правда, потом все начинается сначала.
- не употреблять шоколад;
- кофе;
- консервы;
- копчености;
- острые блюда.
Можно пропить курс:
- лактофильтрума;
- пантотената кальция;
- пищеварительных ферментов.
Наружно можно использовать чайные примочки из повторной заварки. На воспаленные веки можно наносить дексаметазоновые глазные капли.
Ксантома иногда может иметь оранжевый оттенок или напоминать по цвету солому.
Обычно появляются по два-три маленьких пятна на верхнем веке, около внутреннего края глаза. В редких случаях они могут наползать на переносицу. А иногда через всю поверхность века может проходить желтая полоса с неправильными границами.
Ксантомы достаточно часто появляются на нижнем веке, но это воспаление редко проходит в изолированной форме. Довольно часто пятно на нижнем веке располагается у внутреннего края глаза или представляет из себя сплошную ленту из пятен. Поверхность кожи на пятне нормальная, гладкая.
Ксантома развивается очень медленно, но неуклонно.
Ксантома и ксантелазма по существу совершенно не различаются. Появление их связывается со сбоями в жировом обмене.
Ксантелазма век – это плоская ксантома век – доброкачественная кожная бляшка бледно-желтого цвета, возникающая на верхнем веке со стороны внутреннего угла глаза. Размеры бляшек могут достигать размеров горошины, цвет варьироваться от светло-желтого до оранжевого, бляшки мягкие на ощупь, часто сливаются, образуя сплошное пятно, иногда переходят на переносицу. Часто ксантелазму век путают с жировиками или волдырями, однако ксантелазма совершенно гладкая, не причиняет боли и практически не выступает над кожей.
Само слово «ксантелазма» имеет греческие корни: «xanthos» – золотисто-желтый и «elasma» – бляшка, пластинка. Ксантелазма одинаково распространена по всей планете, но женщины страдают от нее чаще, чем мужчины. У детей данное заболевание встречается крайне редко, чаще всего ксантелазма век возникает у людей среднего и пожилого возраста и считается признаком атеросклероза или предынфарктного состояния.
Ксантелазма век
Ксантелазма представляет собой отложение холестерина в белых кровяных клетках кожи, в результате чего на ее поверхности образуются желтые бляшки.
Это кожные проявления липидоза — состояния, при котором липиды (молекулы, которые естественным образом происходят в организме, включают стерины жирорастворимых витаминов А, D, Е, жиры, моноглицериды, диглицериды, триглицериды и фосфолипиды) группируются в клетках кожи и становятся видимыми на поверхности.
Рекомендуем почитать: Желтые пятна на веках
Существует ряд видов ксантелазм, основанных на различных патологиях. Однако исходное определение остается неизменным.
Причины
На сегодняшний день причина возникновения не совсем ясна. Часто встречаются у пожилых женщин без видимой причины.
Нормолипидемические образования возникают при нормальном жировом метаболизме. Медики подозревают, что безвредные местные расстройства иммунных клеток отвечают за их развитие. Эта форма отложения холестерина считается наследственной.
Гиперлипидемические ксантелазмы возникают при повышенных концентрациях жира в крови. У детей и молодых людей могут быть признаком расстройства жирового обмена. Эта форма встречается примерно у 50% пациентов. При этом в крови содержится больше липопротеинов и холестерина, чем у здоровых.
Группа риска
Развитию заболевания подвержены:
- лица старше 40 лет;
- женщины, так как они более склонны к патологии;
- лица с повышенным кровяным давлением;
- пациенты с ожирением;
- курильщики;
- лица азиатского и средиземноморского происхождения.
Симптомы
Новообразования встречаются преимущественно на внутренней стороне верхних и нижних век вблизи носа. Они не вызывают боли.
Ксантелазмы — это беловато-желтые отложения холестерина на веках. Образование трудно спутать с другими наростами. Признаки:
- округлые;
- цвет от беловатого до желтого;
- плоские, мягкие;
- обычно встречаются с обеих сторон;
- часто расположены симметрично.
Аптечные препараты
Удаление ксантелазмы возможно медикаментами. Подбирают препараты липотропного действия:
- Арахиден;
- Липамид;
- Линетол.
Аптечные средства растительного происхождения тоже способны убрать белые пятна. Эффективно применение мазей — желто-ртутной, цинко-ихтиоловой, Солкодерма
При подтверждении атеросклероза пациенту прописывают статины, желчные кислоты, фибраты. Данные лекарства приходится принимать в течение всей жизни. Если обнаружились гормональные нарушения у женщин, назначают стероидные лекарства.
Прописывают лекарства для поддержки печени.
Электрокоагуляция
Электролиз – довольно успешная процедура для уменьшения шрама и удаления волос, нецелесообразно использовать его для удаления ксантелазмы. Большинство пациентов утверждают, что использование электролиза неэффективно.
Электролиз создается, когда электрические токи проходят через раствор или жидкость, состоящую из ионов. Это химическое разложение удаляет корни электрическим током.
Основная цель использования состоит в том, чтобы повредить корень. Воздействие электрического тока имеет один минус — высокая вероятность рецидива. Восстановление занимает 1,5–2 недели.
Криодеструкция
Это использование низких температур для удаления больных или инородных клеток и тканей. Процедура подразумевает применение жидкого азота. Он приводит к повреждению микрососудистого кровообращения, вызывая геморрагический некроз и вторичную аноксию. В теории, это убьет и повредит аномальные клетки.
Проблема заключается в том, что существует резистентность к клеткам, нагруженным холестерином, что приводит к их быстрому и более быстрому повторному появлению.
Поскольку жидкий азот убивает соседние здоровые клетки и клеточные стенки образования, ксантелазма прикрепляется к соседним клеткам кожи. Кроме того, криодеструкция может привести к гиперпигментации или гипопигментации.
Хирургическое иссечение
Если бело-желтоватые отложения не проходят с помощью лечения препаратами или рецидивируют, проводят хирургическое иссечение.
При удалении ксантелазмы с помощью скальпеля врач аккуратно вырезает пораженный участок. Кожа остается покрасневшей долго. Поскольку ксантелазмы образуются в непосредственной близости от глаз, врачи работают особенно осторожно. Удаление швов осуществляется через семь дней после операции.
Если используется саморассасывающийся шовный материал, удаление нитей не требуется. Кроме того, врачи рекомендуют отказаться от алкоголя и сигарет на две недели после процедуры, потому что никотин уменьшает кровообращение органов, задерживает заживление ран.
Лазерное удаление
Обычно лечение осуществляется с помощью лазерного аппарата, так как достигается наилучший результат. Короткие лазерные импульсы снимают верхние слои кожи и удаляют ксантелазмы. С помощью лазера врач обрабатывает только пораженную область.
Этот метод обладает наименьшими побочными эффектами, потому что в отличие от альтернативного метода с помощью скальпеля лазер практически не повреждает окружающую здоровую ткань.
Народные рецепты
Использование народных средств рекомендовано в совокупности с лекарствами. Возможные способы удаления образования в домашних условиях:
- Чеснок. Обладает иммуномодулирующими свойствами и стимулирует защиту сердечно-сосудистой системы. В различных тестах у 20% пациентов уровень холестерина снижался при использовании чесночных добавок. Потребление чеснока не избавит от ксантелазмы, но замедлит рост бляшек. Некоторые рекомендуют втирать зубчик чеснока в бляшки, чтобы добиться успешного удаления ксантелазмы.
- Касторовое масло обладает антибактериальными свойствами. Исследования показывают, что регулярное пероральное употребление касторового масла, снижает уровень холестерина. Может замедлить процесс миграции ксантелазмы вниз. Использование касторового масла для удаления ксантелазмы может привести к неблагоприятному эффекту, касторовое масло является мононенасыщенной жирной кислотой, источником рицинолевой кислоты. Высокий уровень триглицеридов является одной из причин распространения ксантелазмы. Поэтому употреблять в умеренных количествах.
- Медовый компресс — смешать яйцо, ложку муки и меда. Средство нанести на образование, оставить на некоторое время. Применять до 4 раз в сутки.
- Размолотые зерна пшеницы смешать с оливковым маслом до состояния кашицы. Смесь наносить на 20 минут. Смыть теплой водой.
Желтые пятна сойдут лишь при систематическом применении народных средств. Для нормализации холестерина используют настойку прополиса. Лекарство принимать во время обеда в течение нескольких недель.
Осложнения
К возможным осложнениям относят:
- рецидив заболевания;
- кровотечения из ранки;
- образование рубца на месте после шва.
Рекомендуем почитать: Красные пятна под глазами
Прогноз
40% из пациентов обращаются в больнице с рецидивом заболевания после основного хирургического иссечения, 60% после вторичного иссечения. Возможной причиной могут быть недостаточно глубокие иссечения.
Профилактика
Ксантелазмы, которые образуются без видимой причины, предотвратить невозможно. Если образования возникают вместе с другим заболеванием, то можно принимать профилактические меры по предотвращению рецидива патологии. Поскольку скопление холестерина вызвано повышенным накоплением жиров в крови, есть возможность избежать образования ксантомы или ее рецидива следующим путем:
- Правильное питание. Питаться сбалансировано и с низким содержанием жира. Ежедневно употреблять по 5 порций фруктов и овощей, цельные зерна, бобовые и орехи дают много витаминов, питательных веществ и здоровых жиров. От 2 рыбных блюд в неделю и обезжиренных молочных продуктов, растительных жиров, таких как оливковое масло, небольшое количество мяса, дополняют рацион. Продукты и напитки с большим количеством сахара и алкоголя отрицательно влияют на жиры в крови. Постараться уменьшить их.
- Физическая активность. 30 минутных занятий в день достаточно для предотвращения скопления жиров. Например, использовать лестницу вместо лифта, ездить на велосипеде вместо автомобиля или заниматься по любым видео в домашних условиях.
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть.
Не говоря о прогрессировании патологий и полной слепоте.
МНТК «Микрохирургии глаза» опубликовал статью о безоперационном восстановлении зрения до 90%, это стало возможно благодаря…
Читать полностью Была ли статья полезной?
Оцените материал по пятибальной шкале! (
2 4,50
Почему появляются красные пятна под глазами
Распространенные причины, по которым появляются красные пятна под глазами, следующие:
- Заболевания почек и мочеполовой сферы. Почечная недостаточность и наличие камней часто сопровождаются отечностью вокруг глаз, у человека опухшие веки, которые наиболее заметны по утрам. Кожный покров в данной области смугловатый с краснотой.
- Недостаточная активность. Долгое пребывание в сидячем положении за компьютером, неправильное питание, отсутствие режима, вредные привычки (курение, спиртное) – все эти действия отражаются на лице в виде покраснения и дряблости кожи вокруг глаз.
- Нервное напряжение, стрессы и хроническая усталость часто приводят к возникновению темно-красных пятен под глазами и могут быть осложнены конъюнктивитом.
- Аллергия. Появление красных пятен под глазами, а также на щеках может быть следствием аллергической реакции на экзотические продукты (цитрус), пыльцу цветов, лекарственные препараты и т. д.
- Авитаминоз. Часто недостаточное употребление витаминов приводит к образованию красных пятен в области глаз, которые зудят и шелушатся.
- Заболевания кожи. При некоторых болезнях кожного покрова, например, экзема, дерматит и т. д., появляется шелушение, сухость, покраснение и растрескивание кожи лица.
- Нарушение обмена веществ. Часто появляется у ребенка в подростковом возрасте, у женщин в период беременности, менопаузы; сопровождается небольшим покраснением под глазами.
- Воспалительные процессы в области глазницы, такие как абсцесс и флегмона, могут проявляться в виде покраснения и повышения температуры тела.
Также покраснение может быть симптомом себорейного дерматита, симптомы которого можно наблюдать в виде покраснения и шелушения кожи на нижнем веке.
Пингвекулы у маленьких детей до трех лет
Итак, разберемся, что это — желтое пятно на глазном яблоке у ребенка.
Для раннего возраста свойственны нижеперечисленные причины появления данного недуга:
- Наличие невуса или пигментного пятна. Подобное, как правило, оформляется еще в зародыше. В младенчестве обычно незаметно, но проявляется к трем годам.
- Из-за воспалительных процессов конъюнктивы. Возникновение пятна может свидетельствовать об отслоении сетчатки.
- Вследствие патологий печени. В этом случае потребуется обратиться к педиатру в целях назначения анализов. А также понадобится и офтальмолог.
Стоит отметить, что профилактические осмотры у офтальмологов непременно помогут предотвратить возникновение множества недугов.
Гемангиома и дисбактериоз
Причиной возникновения на веке пятен является гемангиома, представляющая собой доброкачественное образование на коже сосудистого характера. Следует иметь в виду, что несвоевременное лечение или его полное отсутствие может привести к тому, что гемангиома превратится в злокачественное образование. О наличии болезни свидетельствуют яркие красные пятнышки с неровными краями, которые появляются чаще всего на коже женщин. Заболевание развивается вследствие наличия в организме человека различного рода инфекций или неблагоприятной экологической обстановки в том регионе, в котором он проживает. В процессе лечения используют гормональные препараты, применяют радиотерапию, в исключительных случаях возможно хирургическое вмешательство. При этом в обязательном порядке нужно пройти процедуру осмотра в офтальмологическом кабинете.
Область вокруг глаз является достаточно чувствительной к различным воздействиям, поэтому красные пятна на веках могут образоваться в результате нарушения соотношения полезных и патогенных микроорганизмов, присутствующих в кишечнике. Помимо возникновения болей в животе и проблем со стулом, появляются пигментные пятна, которые начинают шелушиться. Заболевание могут спровоцировать:
- прием антибиотиков в течение длительного времени;
- недостаточное количество полезных бактерий в кишечнике.
Причины появления шелушащихся пятен в области век может определить только специалист на основе изучения результатов соответствующих анализов. Особенность лечения заключается в восстановлении баланса между микроорганизмами кишечника. С целью избежать появления дисбактериоза наряду с бактерицидными препаратами необходимо принимать средства, действие которых направлено на возобновление нормальной работы кишечника.
Провоцирующие факторы
Стоит отметить, что толчком к возникновению пигментации конъюнктивы становятся следующие внешние неблагоприятные факторы:
- Влияние прямых солнечных лучей. В том случае, если человек зачастую подвергается действию ультрафиолета, то рекомендуют пользоваться солнцезащитными очками.
- Воздействие сильного ветра. В подобном случае слизистая глаз пересыхает, что в свою очередь провоцирует образование пингвекул.
- Воздействие прочих агрессивных факторов в виде, например, запыленного, грязного воздуха, химических испарений и тому подобное.
Стоит подчеркнуть то, что никаких функций появление желтого пятна на глазном яблоке возле зрачка не несет, на качество зрения это не влияет.
Лечение демодекоза
Данное заболевание развивается в результате поражения кожи человека клещом рода демодекс. Паразит имеет настолько малые размеры, что увидеть его без использования оптических приборов практически невозможно. Размножению клещей способствуют ослабленные защитные функции человеческого организма, высокая температура воздуха, наличие яркого ультрафиолетового излучения. При этом глазные сосуды расширяются, в области век появляются пузырьки, кожа начинает зудеть. Для борьбы с болезнью требуется в среднем 3 месяца. В процессе лечения применяют обеззараживающие препараты, действие которых направлено на снятие воспаления, и средства для повышения иммунитета.
Следует иметь в виду, что лечение с помощью медикаментов должно подкрепляться соблюдением определенных правил. Пациенту необходимо внести определенные коррективы в свой рацион, отказаться от употребления алкогольных напитков. Следует по возможности избегать стрессовых ситуаций, которые могут негативным образом повлиять на процесс лечения. Кроме того, нужно бороться с воспалением путем периодического увлажнения кожи в области глаз.
Выведение милиумов методами народной медицины
Наряду с амбулаторными методами лечения милиумов также весьма распространена и народная терапия. Данный способ решения этой проблемы получил свою популярность среди пациентов благодаря доступности и достаточно высокой результативности.
Одним из самых эффективных народных методов лечения милиумов считается овсяная маска на основе сока калины:
Для изготовления данного средства необходимо заранее выдавленный сок смешать с измельченными до состояния муки овсяными хлопьями (пропорции 1:3) Полученную однородную массу нужно нанести на пораженные участки на 45 мин Для того, чтобы просянка под глазами не возникла снова, рекомендуется протирать лицо соком калины 2-3 раза в неделю
Также избавляться от белых точек под глазами очень быстро и эффективно можно примочками из сока лимона. Они обладают отличным обеззараживающим и подсушивающим эффектом. Для изготовления средства необходимо разбавить лимонной сок третью чайной ложки кипяченой воды. Полученное средство следует нанести точечно на пораженные места. Лучше проводить процедуру на ночь.
Важно помнить, что представленные методы не могут полностью решить проблему. Их действие, в основном, направлено на улучшение состояния кожи. Как правило, наибольшая результативность народных способов лечения отмечается, если использовать их в комплексе с традиционными методами терапии.
Прежде чем дополнять терапевтический курс нетрадиционным терапевтическим препаратом рекомендуется проконсультироваться с лечащим врачом на предмет его совместимости с кожей.