Причины возникновения
Назвать одну причину, которая провоцирует появление атопического дерматита, не может никто. Как правило, болезнь развивается под влиянием ряда негативных факторов. К этим причинам можно отнести:
- генетическую предрасположенность. О наличии подобного заболевания, аллергий специалист выясняет во время первичного осмотра;
- аллергические реакции на факторы окружающей среды (пыль, пыльца растений, шерсть животных), продукты питания, средства бытовой химии;
- при диагностировании дерматита в детском возрасте существенно повышается риск появления болезни на лице;
- проживание в экологически неблагоприятной обстановке;
- неправильное питание с регулярным употреблением консервантов, красителей, фаст-фуда, жирных блюд;
- наличие хронических заболеваний, при которых человек регулярно принимает большое количество медикаментов;
- состояние хронического стресса;
- переутомление;
- резкую смена климатических условий;
- табакокурение, злоупотребление алкоголем, наркотическая зависимость.
Точную причину болезни может назвать врач после проведения необходимой диагностики. Самостоятельно подбирать лечение запрещено. Это может спровоцировать ухудшение состояния.
Причины атопического дерматита у ребенка
Атопический дерматит у детей, фото
Симптомы атопического дерматита у детей спровоцированы неадекватным иммунным ответом на чужеродные белки на фоне генетической предрасположенности (нейродермит или другие аллергические реакции у родителей). Причиной тому могут быть:
- чрезмерное употребление беременной условно-аллергических продуктов (какао, цитрусовые, яйца, орехи и т. д.) и появление у плода специфических антител;
- незрелость ЖКТ — в кровь поступают непереваренные белковые фрагменты, на которые формируется сенсибилизация;
- гиперчувствительность кожи и слизистой дыхательных путей — сухой климат вызывает сухость кожи и слизистых, что провоцирует повышение ее чувствительности к аллергенам в воздухе, детским кремам, одежде (смотрите фото).
Однажды сформировавшиеся антитела вызывают обострения болезни даже без непосредственного контакта с сенсибилизирующим веществом или продуктом.
Стадии развития болезни
Атопический дерматит у грудного ребенка проявляется только с 2 месяцев. По возрастному критерию и специфике клинических проявлений определяются следующие стадии болезни:
- 1 стадия — младенческий нейродермит — наблюдается до 2 лет, характерно выраженное воспаление, мокнутие;
- 2 стадия — детская атопия — фиксируется до периода полового созревания, формируются папулы на фоне усиливающейся сухости кожи;
- 3 стадия — юношеский нейродермит — проявления впервые появляются у подростков, а обострения могут преследовать человека и в зрелом возрасте, воспалительную реакцию замещают признаки лихенификации и сосудистые кожные нарушения.
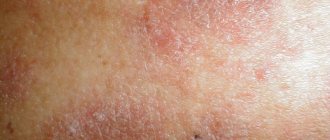
Симптомы и проявление
Основная опасность болезни, что ее симптомы схожи с обычным воспалением, псориазом и волчанкой. Именно поэтому необходимо сразу обращаться к врачу.
| Стадии болезни | Симптомы |
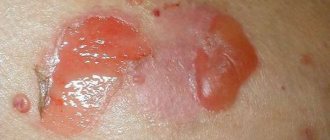
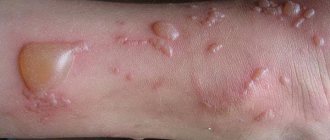
| Острая форма | На лице появляется небольшое раздражение. Это сопровождается возникновением красных пятен. Далее наблюдается отечность кожи. Высыпания превращаются в пузырьки, наполненные внутри серозной жидкостью. Сыпь появляется в район лба, щек, возле носа. Кожа становится очень чувствительной ко всем раздражителям. |
| Подострая | Высыпания после вскрытия пузырьков подсыхают. Образуются шелушащиеся островки. Они сильно зудят. Может повышаться температура, болеть голова, сустав. Ранки покрываются чешуйками, коростами. После того, как чешуйки сходят на их месте появляются ороговевшие участки кожи с рубцами красно-синего цвета. |
| Хроническая | Признаки болезни постепенно начинают стихать, состояние нормализуется. Обострение наблюдается в период смены сезонов. Хронический дерматит склонен к постоянным рецидивам. Только комплексная терапия позволит обеспечить продолжительные ремиссии. |
Появление уже первых высыпаний на лице должно стать поводов для обращения к врачу. Это сохранит необходимое время. Будет поставлен верный диагноз и подобрано эффективное лечение.
Разновидности детского дерматита
Педиатры различают следующие виды поражения кожного покрова у детей:
- Контактный дерматит.
- Себорейный дерматит.
- Атопический дерматит.
- Пеленочный дерматит.
Контактный дерматит
При взаимодействии кожи младенца с раздражителем в месте контакта возникает воспалительный процесс. В качестве раздражителя могут выступать косметические средства, наносимые на кожу ребенка, ношение тесной одежды из синтетических тканей, металлические предметы. Лечение детского дерматита при подобном процессе не требует подключения лекарственных средств – достаточно исключить раздражающий фактор, и воспалительный процесс пройдет самостоятельно без следа.
Контактный дерматит
Себорейный дерматит
При этом заболевании воспаление затрагивает волосистую часть кожного покрова ребенка. Чаще всего поражается кожа головы, однако могут страдать и прочие участки тела.
Главный признак данного патологического процесса – образование плотной корочки желтоватого цвета (гнейса). Основной причиной педиатры называют поражение кожи грибком Malassezia furfur. Дерматит может развиться даже у новорожденного малыша. Сначала на голове появляется желтоватый налет жирной консистенции. Он постепенно уплотняется, и образуется гнейс. Процесс способен распространяться на кожу подмышечных впадин, паховой области, шеи и грудной клетки. При этом неприятные ощущения (зуд или жжение) практически отсутствуют или слабо выражены. Однако при несоблюдении гигиенических правил может произойти присоединение бактериальной флоры, что значительно ухудшает течение болезни и зачастую приводит к серьезным осложнениям.
При первых признаках себорейного дерматита следует незамедлительно обратиться к детскому врачу. Для эффективного лечения необходимо тщательно и регулярно очищать кожу головы при помощи специального противогрибкового шампуня (Низорала или Келюаля), механически удаляя корочку. Для ускорения заживления можно использовать крем Биодерм Сенсибио, Сафорель или Фридерм с цинком. Эти препараты не только ускоряют регенерацию поврежденной ткани, но и препятствуют образованию новых чешуек. Длительность терапии составляет обычно 2-3 недели, однако лечение следует проводить под контролем лечащего врача малыша.
Себорейный дерматит
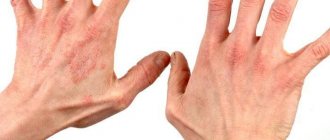
Атопический дерматит
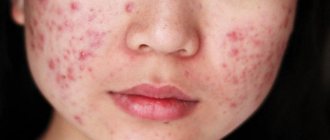
Атопический дерматит имеет аллергическую природу. Патологический процесс сопровождается появлением высыпаний на коже, образованием пузырьков, сильным жжением и характерным зудом. В периферическом анализе крови можно отметить повышение количества эозинофилов и иммуноглобулинов E, что подтверждает высокую чувствительность иммунной системы ребенка к раздражителям.
Наиболее часто первые признаки атопического дерматита проявляются до полугодовалого возраста. Заболевание может принять затяжное течение, особенно у детей, страдающих дисбактериозом или хроническими заболеваниями кишечника.
Атопический дерматит
Клинические симптомы:
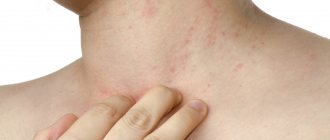
- На фото видно, что патологический процесс чаще локализуется на коже лица, шеи, в локтевых ямках, подмышечных впадинах и паховой области, на ягодицах.
- Сначала происходит покраснение кожного покрова, появляются мелкие высыпания.
- Кожный покров становится сухим, начинает шелушиться, присоединяется зуд.
- Возникают пузырьки с прозрачной жидкостью.
- При нарушении целостности стенки пузырьки лопаются, образуются корочки и трещинки кожи.
- При присоединении бактериальной флоры развивается выраженное воспаление.
Если лечение не было начато своевременно, процесс приобретает затяжной характер – периоды обострения могут сменяться длительной ремиссией, однако окончательного выздоровления не происходит. Поэтому при появлении первых симптомов атопического дерматита следует обратиться к детскому врачу.
Чем лечить детский дерматит? Терапия при данном процессе направлена на снижение интенсивности патологических симптомов. В первую очередь необходимо максимально оградить малыша от контакта с аллергенами (животными, химическими веществами, синтетическими игрушками), пересмотреть его питание и исключить из рациона все продукты, являющимися высокоаллергенными. Ношение синтетической одежды может спровоцировать обострение процесса – следует отдать предпочтение хлопчатобумажным тканям.
Для уменьшения гиперреактивности организма педиатры рекомендуют использовать местно гормонсодержащие кремы – Адвантан, Афлодерм, принимать внутрь антигистаминные препараты – Зодак, Зиртек, Цетрин. Если симптомы выражены не сильно, можно ограничиться местным применением противовоспалительных мазей – Элидела, Фенистила.
Пеленочный дерматит
Воспалительный процесс затрагивает кожный покров паховых складок, промежности и ягодиц. В местах контакта кожи с подгузником отмечаются покраснение, высыпания, зуд. Процесс развивается при нарушении гигиенических правил, длительном ношении памперсов, редком подмывании и игнорировании воздушных ванн.
Для предотвращения дерматита следует пользоваться только качественными подгузниками. Носить их нужно не более 4-6 часов, тщательно соблюдая правила гигиены. После подмывания на кожу малыша можно наносить ухаживающий крем под подгузник или средства на основе пантенола: Бепантен, Д-Пантенол, Топикрем.
Пеленочный дерматит
Лечение атопического дерматита на лице у взрослых
Схема лечения подбирается после того, как есть точный диагноз. Для стабилизации состояния требует комплексные прием препаратов, использование мазей, кремов для наружной обработки. Нередко лечение не обходится без народных методов. Они способны усилить действие препаратов, но никогда полноценно не заменят комплексную терапию.
Медикаментозная терапия включает в себя:
- седативные препараты;
- витаминные комплексы;
- антигистаминные средства;
- иммуномодуляторы;
- кортикостероиды.
Дополнительно необходимо использовать наружные средства. Мази, крема помогают снять воспаление, уменьшить красноту, высыпания.
Врачи также дают рекомендации по питанию. Следует отказаться от продуктов быстрого приготовления, консервантов, жирной пищи. Лучше свести к минимуму или полностью исключить алкоголь, табакокурение.
Сухой тип
У ребенка сухой дерматит встречается наиболее часто (наравне с пациентами старческого возраста). Локализуется на ногах. Такой дерматит у ребенка выглядит следующим образом.
На фотографиях хорошо видны две основных формы сухого поражения. В обоих ситуациях появляется красная точка или папула, вокруг которой разрастается очаг на ноге. Во втором случае участки поражения куда крупнее, вовлекается вся стопа, имеет место диффузное распространение патологического процесса (экспансивное, с вовлечением все новых и новых участков). В этом случае довольно трудно отличить сухой дерматит от атопической его формы.
Наиболее часто страдают стопы, складки кожи в области лодыжек.
Дополнительно отмечается растрескивание кожи, шелушение, покраснение. Субъективно чувствуются зуд, жжение.
Лечение атопического дерматита на лице у детей
Схема терапии детей, у которых диагностирован атопический дерматит, отличается в период рецидива и ремиссии. Это позволяет снять неприятную симптоматику и быстро стабилизировать состояние.
В период обострения необходимо:
- прекратить контактирование с возможным аллергеном;
- принимать назначенные врачом медикаментозные препараты;
- пользоваться средства для наружного применениями, которые снимают воспаление, уменьшают неприятные симптомы;
- соблюдать гипоаллергенную диету, рекомендованную специалистом;
- у ребенка должен быть четкий график сна, также важно соблюдать правила гигиены, чтобы устранить риск вторичного инфицирования.
Во время ремиссии необходимо:
- обрабатывать поврежденные участки кожи назначенными кремами, мазями;
- давать ребенку средства для укрепления иммунитета, сюда же входят витаминные комплексы;
- ребенок должен питаться правило, если женщина кормит грудью, диета обязательна и для нее;
- необходимо следить за состоянием ЖКТ, рекомендован прием пробиотиков, ферментов;
- следует полностью исключить контактирование с аллергеном, если он выявлен.
Лечение новорожденных
Если болезнь выявлена у новорожденных, лечение проходит под строгим контролем врача. Применяются щадящие средства для очистки организма. Необходимо также применение мазей, кремов. Они снимают воспаление, облегчают состояние.
Женщина в период лактации должна соблюдать строгую диету, чтобы вместе с молоком в организм ребенка не попал аллерген. Если ребенок на искусственном вскармливании, следует подобрать гипоаллергенные смеси. Это же касается средств по уходу за ребенком.
Самолечение грудничков категорически исключено. Терапия подбирается только врачом. Это исключает риск развития побочных эффектов от назначенных средств.
Как лечить атопический дерматит?
Нужна длительная и грамотно составленная терапия. Остро важным является диета при атопическом дерматите у детей. Питание ребёнка строится на диетических продуктах, которые хорошо перевариваются, не содержат в себе ГМО и имеют высокую питательную ценность.
Внимание! Следует ограничить продукты, в которых высокое содержание сахара и соли – это основные возбудители экссудативных воспалений: насыщенные бульоны, острые блюда, жареные блюда (особенно красное мясо).
Для приготовления любых продуктов используют очищенную фильтром воду. Овощи и крупы перед приготовлением промывают и вымачивают. Нужно избегать использования в пищу продуктов промышленного производства, они в обязательном порядке содержат в себе эмульгаторы, консерванты, усилители и стабилизаторы вкуса.
Что касается грудных детей, врач-педиатр Комаровский утверждает, что материнское молоко – это профилактика атопического дерматита у детей. При грудном вскармливании от матери к ребёнку передаются не только питательные элементы, но и антитела и иммуноглобулины, которые являются основой для закладки адекватного и крепкого иммунитета. В процентном соотношении у детей, которые были на грудном вскармливании больше четырёх месяцев, практически не наблюдалось признаков данного заболевания.
Медикаментозное лечение
В лечении данного заболевания не обойтись без медикаментозных средств. При обострениях используют антигистаминные препараты I, II и III поколения. Препараты I поколения (диазолин, супрастин, димедрол, тавегил, фенкарол) обладают седативным (успокаивающим) эффектом: снимают зуд, которые беспокоит ребёнка во время сна. Если же пациент вынужден использовать длительную терапию, назначают антигистаминные препараты II и III поколения (кларидол, кларотадин, ломилан, зиртек, гисманал, телфаст, трексил).
Далее назначаются мембраностабилизирующие препараты: кетотифен, ксидифон, антиоксиданты (витамины С, Е, А), налкром – эти лекарства направлены на то, что восстановить функциональность и конгруэнтность клеток эпидермиса. Для повышения результативности лечения назначают витамины B6 и B15, препараты кальция (глюконат, лактат, глицерофосфат), фосфора и фитотерапию (корень солодки).
Так как весомую роль играет фактор пищеварительной недостаточности, после копрограммы (исследование кала) назначают пищеварительные ферменты (дигестал, фестал, панкреатин) и желчегонные средства.
Если же атопический дерматит осложнён вторичной инфекцией (выражается образованием гноя) и антибактериальные препараты бессильны – парентерально назначают антибиотики.
Восстановление кожи, наружная терапия
Эмоленты при атопическом дерматите у детей являются основой наружной терапии. Это препараты в виде кремов, эмульсий, мазей и паст. Их применение направлено на устранение воспалительных процессов на коже, кожного зуда и сухости. Постепенного восстановления функции и структуры кожи, профилактику вторичного инфицирования поражённых участков. Вместе с врачом-терапевтом определяется стадия заболевания ребёнка и подбирается средство для наружного применения.
Список эмолентов при атопическом дерматите у детей:
- Эмолиум (крема, эмульсии и шампуни)
- Локобейз (липикрем и рипеа-крем)
- Мустела Стелатопия (крем для купания, пенка для ванны, влажные салфетки, шампунь, эмульсия)
- Авен Трикзера (термальная вода, крем, бальзам)
- А-Дерма Экзогема (гель, крем, шампунь, жидкость для очищения кожи, масло)
- Ларож-Позей (крем, эмульсии)
Данные препараты следует приобретать в аптеках (сертифицированный товар защитит вас от некачественной подделки), ведь высокая стоимость говорит о том, что их продукция производится без отдушек, консервантов и химических веществ, которые могут вызвать раздражения и аллергические реакции. Состав делает их пригодными для детей любого возраста.
Атопический дерматит у детей – хроническое аллергическое заболевание кожных покровов, которое развивается у детей с генетической предрасположенностью к атопии
Существует еще несколько рекомендации, которых стоит придерживаться, и которые помогут вам в лечении данного заболевания:
- В помещении, где ребёнок чаще всего находится и спит, регулярно проводите влажную уборку и проветривание, комната не должна быть излишне тёплой, а воздух в ней должен быть достаточно увлажнён. Идеальная температура примерно составляет 20 градусов по Цельсию, а влажность воздуха 50-70%.
- Подстригайте ногти ребёнка коротко, ведь дети не понимают того, как важно оставить в покое кожные высыпания. Длинными и острыми ногтями они не только раздражают кожу, но и увеличивают размеры поражений. В случае если рана вторично инфицирована, своими действиями ребенок может разнести инфекцию по всему телу;
- Ограничивать по времени водные процедуры. Вода, текущая по городской канализации, проходит жесткую химическую обработку, и в своём составе несёт раздражители для чувствительной кожи ребёнка;
- Одежда ребёнка должна быть просторной и преимущественно из натуральных материалов: хлопок, лён, шёлк, которые будут щадяще соприкасаться с кожей и защищать от внешних раздражителей, а не травмировать её ещё сильнее;
- Соблюдайте питьевой режим. Обезвоживание организма ухудшает тургор кожи (внутреннее гидростатическое давление клеток кожи, которое влияет на её упругость и увлажнённость), водный баланс кожи играет важную роль не только при наличии данного заболевания, но и всю жизнь. Давайте ребёнку только очищенную фильтрованную воду. Соки, чаи, какао и газированные воды полностью исключите из режима.
Как вылечить атопический дерматит и о разных клинических случаях в своей программе «Школа доктора Комаровского» рассказывает педиатр, кандидат медицинских наук Е. О. Комаровский
Лучшие мази и крема
Подбирать средства для наружного применения должен врач, отталкиваясь от общего состояния кожного покрова, степени его поражения болезнью.
| Препарат | Действие |
| Айсида | Действенный антисептик. Снимает воспаление на коже. Повышает сопротивление кожи негативным факторам внешней среды. |
| Акридерм | Кортикостероид. Снимает зуд, воспаление, уменьшает отеки и красноту. |
| Флуцинар | Гормональная мазь, оказывающая подсушивающий эффект. Уменьшает красноту, отеки, имеет противопоказания. |
| Целестодерм | Уменьшает воспаление, зуд, эффективна мазь при всех видах дерматита. |
Лечение атопического дерматита на лице следует начинать после появления первых признаков болезни. Это позволит в короткие сроки снять неприятные симптомы, облегчить состояние. Прием медикаментов, использование мазей и соблюдение диеты позволит достичь длительной ремиссии без рецидивов.
Методы лечения
Избавиться от диатеза обычно удается быстрее, если точно установлена провоцирующая причина и ее можно устранить. При соблюдении рекомендаций педиатра или аллерголога младенческая форма заболевания постепенно сходит на нет, а полностью нивелируется к 2-3 годам. Комплекс мероприятий, необходимых для предотвращения рецидивов детской экземы, включает использование лекарственных препаратов, особый уход за кожей, организацию правильного питания и соблюдение мер профилактики.
Медикаментозная терапия
При атопическом дерматите у детей лекарственные средства для внутреннего применения назначаются редко, только если существует угроза развития серьезных осложнений – отека Квинке, стрептодермии и др. Как правило, используют препараты для наружного применения: кремы, мази, гели, лосьоны, спреи. Они предназначены для:
- снятия зуда;
- устранения воспаления и отека;
- подавления действия гормонов-медиаторов аллергии;
- антибактериального и заживляющего действия;
- защиты и увлажнения кожи.
Противозудной и противовоспалительной активностью обладают препараты, в состав которых входят димедрол, тиосульфат натрия, пимекролимус, нитрат серебра. К наиболее популярным можно отнести Гидрокортизон, Преднизолон, Деперзолон, Флуцинар, Лоринден, Тридерм, Фторокорт, Элоком, Незулин. Мази или кремы на основе глюкокортикоидов должны применяться только по назначению врача, а использоваться строго по схеме, предусмотренной инструкцией.
Препараты для лечения нейродермита у детей
Хорошо снимают воспаление и зуд аппликации из растворов димедрола, салициловой кислоты, ментола, тимола. Эффективны также народные средства: примочки, компрессы или ванночки с крахмалом, запаренными отрубями, отварами лекарственных трав (череды, зверобоя, ромашки, календулы, дубовой коры, березовых почек, иван-чая, базилика).
Для нейтрализации биогенного амина, вызывающего проявления аллергии, применяются антигистаминные наружные средства: Фенистил гель, действующим веществом которого служит синтетическое вещество диметиндена малеат или крем Гистан, изготовленный на основе природного блокатора гистамина бетулина.
Коррекция питания
Часто развитие атопического дерматита провоцирует пища. Поэтому детям, склонным к атопии, назначается специальная так называемая исключающая диета. К продуктам, способным вызвать аллергическую реакцию, относятся:
- цитрусовые;
- фрукты и ягоды, имеющие красную или оранжевую окраску (клубника, малина, ежевика, шелковица, хурма);
- мясные и рыбные бульоны;
- яйца;
- грибы;
- орехи;
- шоколад;
- копчености;
- напитки, содержащие пищевые красители.
Искать продукты-аллергены можно, поочередно убирая их из рациона. Определить аллерген также можно при лабораторном обследовании, в частности, с помощью провокационных проб. Если малыш находится на грудном вскармливании, свой рацион, желательно совместно с детским дерматологом, должна пересмотреть мама.
Важно также следить, чтобы у малыша был регулярный стул, чтобы он употреблял достаточное количество жидкости и не переедал. При диатезе категорически противопоказаны сладости, так как углеводы вызывают в кишечнике процесс брожения, способствующий быстрому всасыванию аллергенов.
Уход за кожей
Если у ребенка атопический дерматит, его кожа требует особого ухода, причем постоянно, а не только в период обострения. При диатезе малышу нужны ежедневные ванны, вода должна быть не слишком теплой, отстоявшейся или профильтрованной. В нее можно добавлять отвары трав, каких — подскажет ваш педиатр. Растирать тело ребенка после купания нельзя, его следует осторожно промокнуть мягким полотенцем.
Обязательно следует несколько раз в день наносить на пораженные участки кожного покрова специальные увлажняющие и защитные средства. Правильно подобрать их поможет врач. Это могут быть детские масла, кремы или флюиды. Высокие оценки дерматологов получили препараты «Уродерм», «Уреотоп», «Эксипиал», в составе которых есть физиологический увлажняющий компонент – мочевина.
Эффективным средством ухода за атопичной кожей служат эмоленты для детей – косметические препараты на масляной основе. Они хорошо устраняют сухость, шелушение, смягчают кожу, предохраняют ее от потери влаги, защищают от загрязнений. Хорошей репутацией пользуются эмоленты «Эмолиум», «Топикрем», «Trixera»,Стелатопия», «Дельта Медикел».
Причины атопии
Причины и условия возникновения атопического дерматита до сих пор остаются изученными не до конца. Широко распространена аллергическая теория происхождения этого заболевания, которая связывает его появление с врожденной чувствительностью организма и его повышенной способностью к образованию реагиновых антител. Роль стартового механизма при возникновении болезни играют попадающие в организм сквозь слизистую оболочку пищевые, пыльцевые, бытовые, эпидермальные и бактериальные аллергены.
Между тем, реагиновые аллергические реакции являются не единственной причиной появления и развития заболевания. Распространенной предпосылкой возникновения этого заболевания все чаще становится дисбаланс различных факторов иммунитета и защитных свойств кожи. Существенное место среди причин атопического дерматита занимают эндокринопатии, различные виды нарушений обмена веществ, а также сбои в работе нервной системы.
Причины появления
Основная причина развития атопического дерматита – генетическая предрасположенность. Когда заболеванием страдает один родитель, вероятность наследственной передачи его ребёнку – 50%. Если болезнь присутствует в анамнезе у обоих – шансы родиться с дерматитом у малыша вырастают до 75-80%.
В 90 % случаев заболевание проявляется в первые 5 лет жизни малыша, а в 60% – в первый же год после рождения. По официальным данным ВОЗ примерно 40 % населения земного шара борются с этим заболеванием. По классификации МКБ атопический дерматит относится к аллергическим заболеваниям.
Существуют гипотезы о влиянии на развитие болезни следующих факторов:
- Кожные патологии. Травмы облегчают проникновение аллергенов в нижние слои эпидермиса и запускают воспаления, от которых структура кожи меняется, что вызывает прогрессирование дерматита.
- Пищевые непереносимости. С этой проблемой чаще всего малыш встречается при первом прикорме, приблизительно в 4-6 месяцев. У детей более старшего возраста пищевую аллергию вызывают цитрусовые, шоколад, морепродукты, экзотические фрукты из тропиков.
- Пыльца растений. Данный фактор чаще начинает действовать на ребёнка в возрасте от 5-ти лет. Болезнь проявляется в сезоны цветения растений поллинозом, кожными высыпаниями.
- Вдыхание домашней пыли или аллергенов от шерсти животных. Аллергию вызывают пылевые клещи, живущие в домашнем текстиле. Шерсть и пух домашних питомцев также являются сборщиком клещей.
- Перевод грудничка на искусственное вскармливание. Главная причина дерматита в этом случае – непереносимость лактозы, содержащейся в искусственных смесях.
- Заболевания, ослабляющие иммунитет. Частые простуды – повод показать ребёнка аллергологу-иммунологу. Аллергию может вызвать напряжение организма во время систематических инфекционных заболеваний.
- Контакт с бытовой химией. Толчок развитию реакции может дать косметическое средство, особенно насыщенное красителями или ароматическими добавками.
- Инвазии паразитов. Глисты или кожные паразиты отравляют организм малыша продуктами жизнедеятельности, вызывая этим сильные аллергические реакции.
- Экология. Загрязнённая почва, вода, воздух отрицательно влияют на иммунную систему человека, особенно у ребёнка с неразвитой защитой организма.
- Хронические патологии. Причиной аллергии часто становятся заболевания дыхательной системы или ЖКТ.
- Бактериальные инфекции. По наблюдениям учёных стафилококковые инфекции всё чаще становятся причиной развития у детей атопического дерматита либо становятся причиной обострения.
СПРАВКА. Учёные из Канады установили прямую зависимость обострения болезни со стрессовыми ситуациями. Серьёзные психоэмоциональные или физические нагрузки увеличивают риск обострений на 15%.
Диагностика
Основа постановки диагноза болезни – осмотр кожных высыпаний с учётом их характера и возраста пациента. Облигатный признак атопического дерматита – кожный зуд. Дополнительные критерии диагностики:
- рецидивирующее течение болезни её связь с сезонами и стрессовыми ситуациями;
- наличие сопутствующих заболеваний: ринита, астмы:
- констатация аналогичных проблем у членов семьи;
- усиление рисунка на ладонях;
- повышенная сухость эпидермиса.
Дополнительные симптомы недуга, влияющие на постановку диагноза:
- периодически обостряющийся конъюнктивит;
- хейлит, заеды в уголках губ;
- тёмные круги под глазами;
- складчатость кожи;
- аллергия на многие медикаменты;
- «географический» язык.
Врач ставит диагноз по совокупности визуальных признаков. Дополнительно назначает
- анализ крови на эозинофилы, специфические антитела к аллергенам;
- контроль уровня в крови CD лимфоцитов, индекса CD3/ CD8;
- биохимия крови для оценки состояния печени и почек.
- лабораторные анализы обязательно подкрепляются аллергопробами или иными кожными тестами.